Tratamiento de la migraña del dolor de cabeza: realineación de las vértebras Atlas
Varios tipos de dolores de cabeza pueden afectar al individuo promedio y cada uno puede deberse a una variedad de lesiones y / o afecciones; sin embargo, los dolores de cabeza por migraña a menudo pueden tener una razón mucho más compleja detrás de ellos. Muchos profesionales de la salud y numerosos estudios de investigación basados en evidencia han concluido que una subluxación en el cuello o una desalineación de las vértebras en la columna cervical es la razón más común de los dolores de cabeza por migraña. La migraña se caracteriza por un dolor de cabeza intenso que suele afectar a un lado de la cabeza, acompañado de náuseas y trastornos de la visión. Las migrañas pueden ser debilitantes. La siguiente información describe un estudio de caso sobre el efecto de la realineación de las vértebras del atlas en pacientes con migraña.
Efecto de la realineación de las vértebras Atlas en sujetos con migraña: un estudio piloto de observación
Resumen
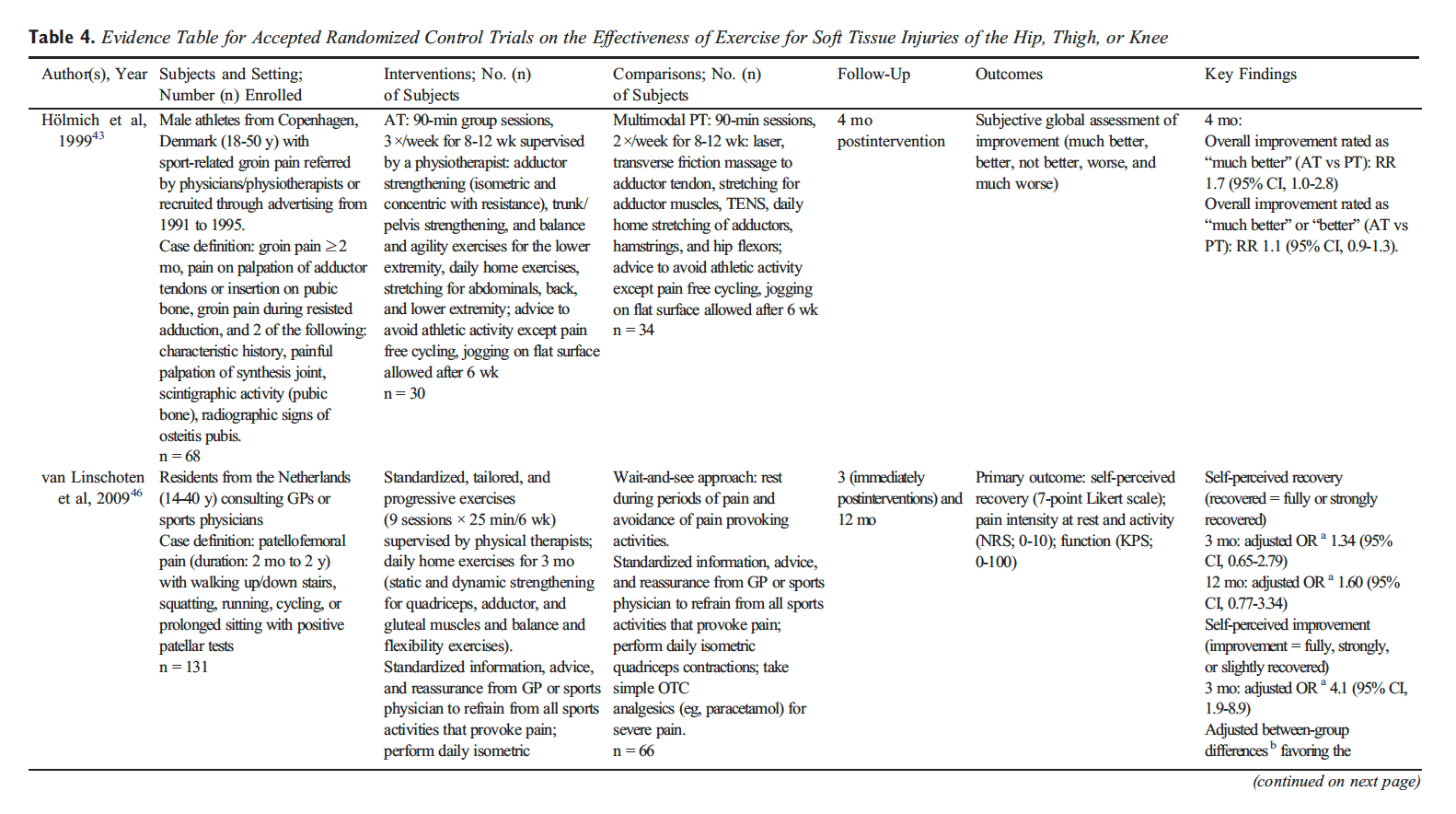
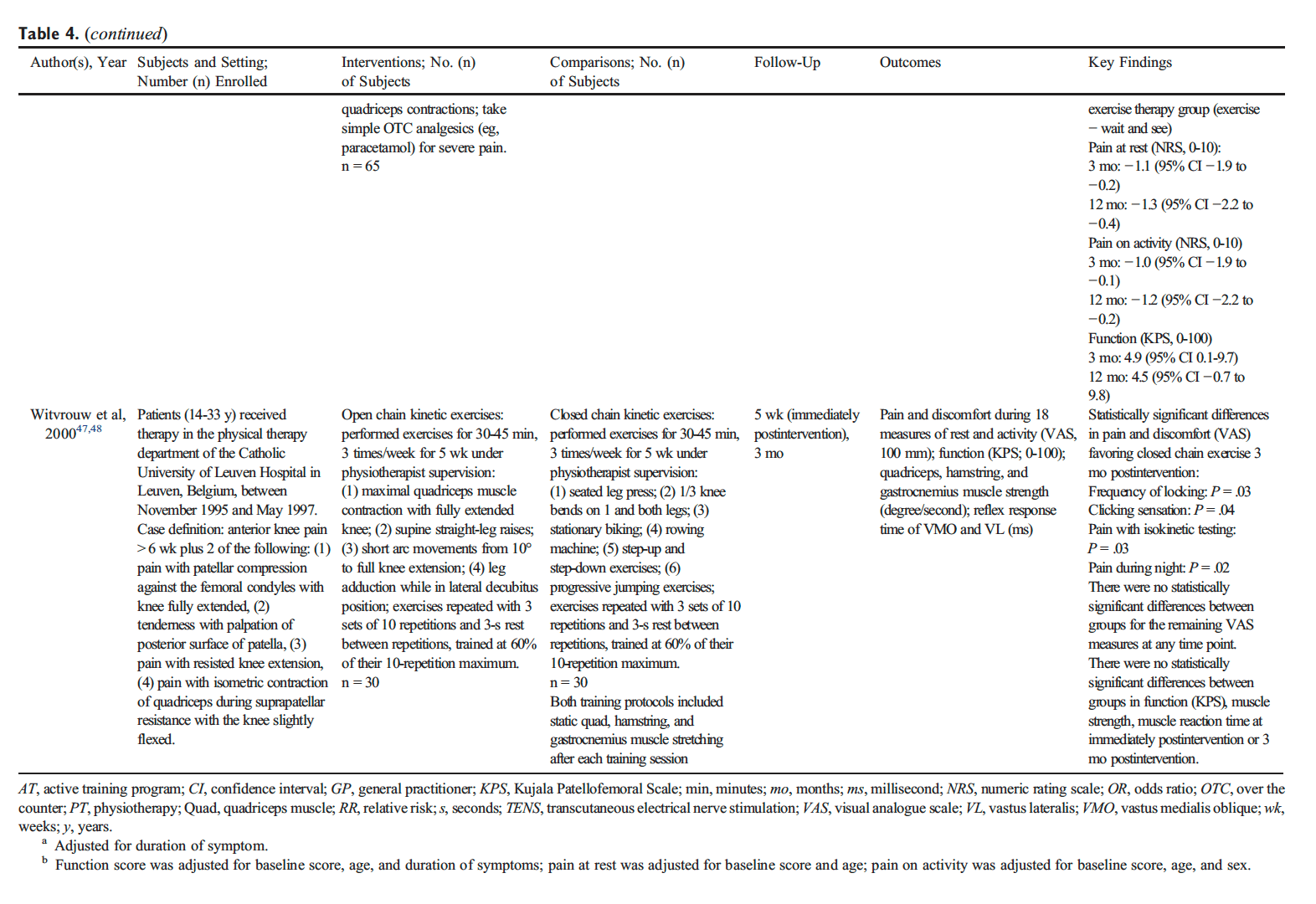
Introducción. En un estudio de caso de migraña, los síntomas de dolor de cabeza disminuyeron significativamente con un aumento en el índice de cumplimiento intracraneal después de la realineación de las vértebras atlas. Este estudio piloto de observación siguió a once sujetos con migraña diagnosticada neurológicamente para determinar si los hallazgos de casos eran repetibles al inicio, la semana cuatro y la semana ocho, luego de una intervención de la Asociación Nacional de Quiropráctica del Cuello Superior. Los resultados secundarios consistieron en medidas de calidad de vida específicas para la migraña. Métodos. Después del examen por parte de un neurólogo, los voluntarios firmaron formularios de consentimiento y completaron los resultados específicos de migraña iniciales. La presencia de desalineación del atlas permitió la inclusión en el estudio, permitiendo la recolección de datos de MRI basal. La atención quiropráctica continuó durante ocho semanas. La reinimación posterior a la intervención se produjo en la semana cuatro y la octava semana concomitante con la medición de los resultados específicos de la migraña. Resultados. Cinco de once sujetos mostraron un aumento en el resultado primario, el cumplimiento intracraneal; sin embargo, el cambio general medio no mostró significación estadística. Los cambios medios al final del estudio en las evaluaciones de resultados específicos para la migraña, el resultado secundario, revelaron una mejoría clínicamente significativa en los síntomas con una disminución en los días de dolor de cabeza. Discusión. La falta de un aumento sólido en el cumplimiento puede entenderse por la naturaleza logarítmica y dinámica del flujo hemodinámico e hidrodinámico intracraneal, permitiendo que los componentes individuales que comprenden el cumplimiento cambien, mientras que en general no lo hizo. Los resultados del estudio sugieren que la intervención de realineamiento del atlas puede asociarse con una reducción en la frecuencia de la migraña y una marcada mejoría en la calidad de vida que produce una reducción significativa en la discapacidad relacionada con el dolor de cabeza como se observa en esta cohorte. Sin embargo, es necesario un estudio futuro con controles para confirmar estos hallazgos. El número de registro de Clinicaltrials.gov es NCT01980927.
Introducción
Se ha propuesto que una vértebra atlas desalineada crea una distorsión de la médula espinal que interrumpe el tráfico neural de los núcleos del tronco encefálico en el bulbo raquídeo, lo que obstaculiza la fisiología normal [1 4].
El objetivo del procedimiento de corrección del atlas desarrollado por la Asociación Nacional de Quiropráctica Cervical Superior (NUCCA) es la restauración de las estructuras espinales desalineadas con el eje vertical o la línea de gravedad. Descrito como el `` principio de restauración '', el realineamiento tiene como objetivo restablecer la relación biomecánica normal del paciente entre la columna cervical superior y el eje vertical (línea de gravedad). La restauración se caracteriza por ser arquitectónicamente equilibrada, ser capaz de un rango de movimiento sin restricciones y permitir una disminución significativa de la tensión gravitacional [3]. En teoría, la corrección elimina la distorsión del cordón, creada por una desalineación del atlas o un complejo de subluxación del atlas (ASC), según lo definido específicamente por NUCCA. Se restaura la función neurológica, que se cree específicamente que se encuentra en los núcleos autónomos del tronco encefálico, que afectan el sistema vascular craneal que incluye el líquido cefalorraquídeo (LCR) [3, 4].
El índice de cumplimiento intracraneal (ICCI) parece ser una evaluación más sensible de los cambios realizados en las propiedades biomecánicas craneoespinales en pacientes sintomáticos que los parámetros hidrodinámicos locales de las velocidades de flujo del LCR y las mediciones de desplazamiento del cordón [5]. Sobre la base de esa información, las relaciones previamente observadas de aumento del cumplimiento intracraneal a la reducción marcada de los síntomas de la migraña después del realineamiento del atlas proporcionaron un incentivo para utilizar el ICCI como el resultado primario objetivo del estudio.
La ICCI afecta la capacidad del Sistema Nervioso Central (SNC) para acomodar las fluctuaciones fisiológicas del volumen que se producen, evitando así la isquemia de las estructuras neurológicas subyacentes [5, 6]. Un estado de alto cumplimiento intracraneal permite que cualquier aumento de volumen ocurra en el espacio intratecal del SNC sin causar un aumento de la presión intracraneal que ocurre principalmente con el flujo arterial durante la sístole [5, 6]. El flujo de salida se produce en posición supina a través de las venas yugulares internas o en posición vertical, a través del drenaje venoso paraespinal o secundario. Este extenso plexo venoso no tiene válvulas y es anastomótico, lo que permite que la sangre fluya en dirección retrógrada, al SNC a través de cambios posturales [7, 8]. El drenaje venoso juega un papel importante en la regulación del sistema de fluido intracraneal [9]. El cumplimiento parece ser funcional y depende de la salida libre de sangre a través de estas vías de drenaje venoso extracraneal [10].
Las lesiones de cabeza y cuello podrían crear una función anormal del plexo venoso espinal que puede afectar el drenaje venoso espinal, posiblemente debido a la disfunción autonómica secundaria a la isquemia de la médula espinal [11]. Esto disminuye la acomodación de las fluctuaciones de volumen dentro del cráneo, creando un estado de disminución del cumplimiento intracraneal.
Damadian y Chu describen el retorno de un flujo de salida de CSF normal medido a mediados de C-2, que muestra una reducción del porcentaje de 28.6 del gradiente de presión de CSF medido en el paciente donde el atlas se ha realineado de forma óptima [12]. El paciente informó que estaba libre de síntomas (vértigo y vómitos cuando estaba recostado) de acuerdo con el atlas restante en la alineación.
Un estudio de hipertensión que utilizó la intervención NUCCA sugiere que un posible mecanismo subyacente a la disminución de la presión arterial podría ser el resultado de cambios en la circulación cerebral en relación con la posición de las vértebras del atlas [13]. Kumada y col. investigó un mecanismo vascular del trigémino en el control de la presión arterial del tronco encefálico [14, 15]. Goadsby y col. han presentado pruebas convincentes de que la migraña se origina a través de un sistema vascular trigémino mediado a través del tronco encefálico y la columna cervical superior [16-19]. La observación empírica revela una reducción significativa de la discapacidad del dolor de cabeza de los pacientes con migraña después de la aplicación de la corrección del atlas. El uso de sujetos diagnosticados con migraña parecía ideal para investigar los cambios propuestos en la circulación cerebral después del realineamiento del atlas, como se teorizó originalmente en las conclusiones del estudio de hipertensión y aparentemente respaldado por una posible conexión entre el tronco cerebral y el trigémino. Esto avanzaría aún más en el desarrollo de una hipótesis fisiopatológica de trabajo sobre la desalineación del atlas.
Los resultados de un estudio de caso inicial demostraron un aumento sustancial de la ICCI con disminución de los síntomas de la migraña después de la corrección del atlas NUCCA. Un varón de 62 con neurólogo diagnosticado con migraña crónica fue voluntario para un estudio de caso de intervención antes-después. Usando la Fase de contraste-MRI (PC-MRI), se midieron los cambios en los parámetros de flujo hemodinámico y hidrodinámico cerebral al inicio, las horas 72 y luego cuatro semanas después de la intervención atlas. Se siguió el mismo procedimiento de corrección de atlas utilizado en el estudio de hipertensión [13]. 72 horas después del estudio reveló un cambio notable en el índice de cumplimiento intracraneal (ICCI), de 9.4 a 11.5, a 17.5 en la cuarta semana, después de la intervención. Los cambios observados en la pulsatilidad del flujo venoso y el drenaje venoso secundario predominante en posición supina justificaron una investigación adicional que inspiró un estudio de sujetos con migraña en esta serie de casos.
Se desconocen los posibles efectos de la desalineación del atlas o ASC en el drenaje venoso. El examen cuidadoso del cumplimiento intracraneal en relación con los efectos de una intervención de desalineación del atlas puede proporcionar una idea de cómo la corrección podría influir en la migraña.
Usando PC-MRI, el objetivo primario de este estudio actual y el resultado primario midieron el cambio de ICCI desde el inicio hasta cuatro y ocho semanas después de una intervención NUCCA en una cohorte de sujetos con migraña seleccionados por neurólogos. Como se observó en el estudio de caso, la hipótesis suponía que la ICCI de un sujeto aumentaría después de la intervención NUCCA con una disminución correspondiente en los síntomas de migraña. Si está presente, cualquier cambio observado en la pulsatilidad venosa y la vía de drenaje se documentará para una mayor comparación. Para controlar la respuesta a los síntomas de la migraña, los resultados secundarios incluyeron los resultados informados por los pacientes para medir cualquier cambio relacionado en la calidad de vida relacionada con la salud (CVRS), similarmente utilizada en la investigación de la migraña. A lo largo del estudio, los sujetos mantuvieron diarios de dolor de cabeza que documentan la disminución (o aumento) en el número de días de dolor de cabeza, la intensidad y la medicación utilizada.
La realización de esta serie de casos observacionales, estudio piloto, permitió la investigación adicional de los efectos fisiológicos antes mencionados en el desarrollo posterior de una hipótesis de trabajo en la fisiopatología de una desalineación del atlas. Los datos requeridos para la estimación de tamaños de muestra de sujetos estadísticamente significativos y la resolución de desafíos de procedimientos proporcionarán la información necesaria para desarrollar un protocolo refinado para llevar a cabo un ensayo de migraña ciego y controlado con placebo utilizando la intervención de corrección NUCCA.
Métodos
Esta investigación mantuvo el cumplimiento de la Declaración de Helsinki para la investigación en seres humanos. La Junta de Ética de Investigación de Salud Conjunta de los Servicios de Salud de la Universidad de Calgary y Alberta aprobó el protocolo del estudio y el formulario de consentimiento informado del sujeto, ID de ética: E-24116. ClinicalTrials.gov asignó el número NCT01980927 después del registro de este estudio (Clinicaltrials.gov/ct2/show/NCT01980927).
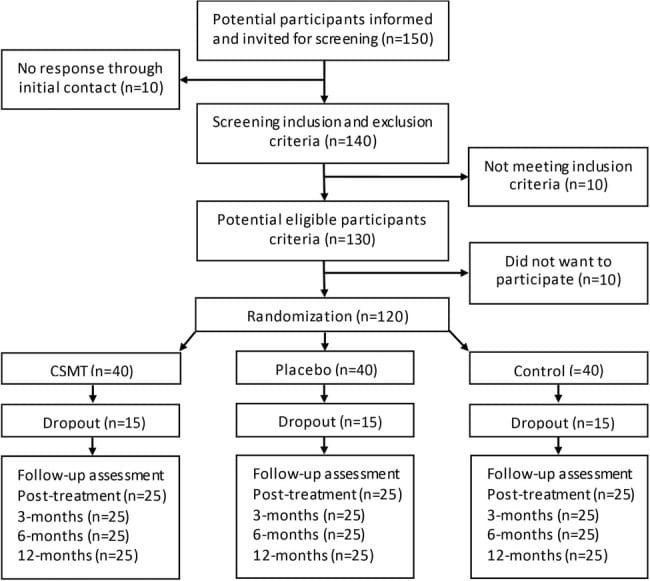
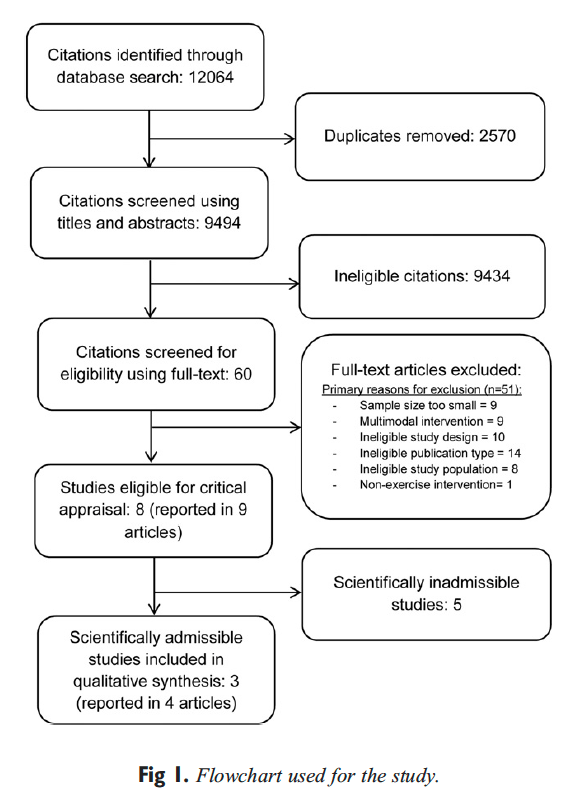
El reclutamiento de sujetos y el cribado se realizaron en el Programa de Evaluación y Manejo del Dolor de Cabeza de Calgary (CHAMP), una clínica especialista en neurología de referencia (ver Figura 1, Tabla 1). CHAMP evalúa a los pacientes resistentes a la farmacoterapia estándar y al tratamiento médico para la migraña que ya no brinda alivio de los síntomas de la migraña. Los médicos de familia y de atención primaria remitieron a los posibles sujetos del estudio a CHAMP, haciendo que la publicidad fuera innecesaria.
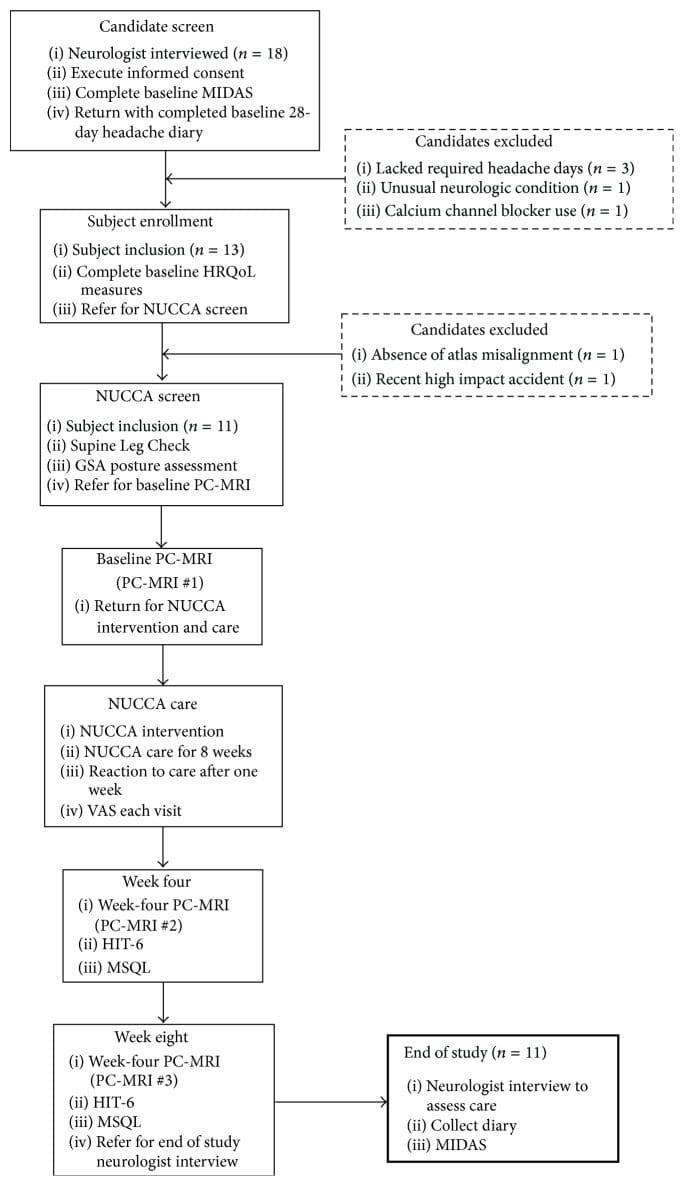
Figura 1: Disposición del sujeto y flujo de estudio (n = 11). GSA: Gravity Stress Analyzer. HIT-6: Prueba de impacto de cefalea-6. CVRS: calidad de vida relacionada con la salud. MIDAS: Escala de Evaluación de Discapacidad Migraña. MSQL: Medida de calidad de vida específica para la migraña. NUCCA: Asociación Nacional de Quiropráctica Cervical Superior. PC-MRI: Resonancia magnética de contraste de fase. VAS: Visual Analog Scale.

Tabla 1: Criterios de inclusión / exclusión de sujetos. Los sujetos potenciales, que no habían recibido atención quiropráctica cervical superior, demostraron entre diez y veintiséis días de dolor de cabeza por mes autoinformados durante los cuatro meses anteriores. El requisito fue al menos ocho días de dolor de cabeza por mes, donde la intensidad alcanzó al menos cuatro, en una escala de dolor de escala analógica visual (EVA) de cero a diez.
La inclusión en el estudio requirió voluntarios, entre las edades de 21 y 65 años, que cumplieran criterios de diagnóstico específicos para la migraña. Un neurólogo con varias décadas de experiencia en migrañas seleccionó a los solicitantes utilizando la Clasificación Internacional de Trastornos del Dolor de Cabeza (ICHD-2) para su inclusión en el estudio [20]. Los sujetos potenciales, sin experiencia en la atención quiropráctica cervical superior, deben haber demostrado a través del autoinforme entre diez y veintiséis días de dolor de cabeza por mes durante los cuatro meses anteriores. Al menos ocho días de dolor de cabeza al mes tenían que alcanzar una intensidad de al menos cuatro en una escala de dolor de cero a diez VAS, a menos que se tratara con éxito con un medicamento específico para la migraña. Se requirieron al menos cuatro episodios de dolor de cabeza separados por mes separados por un intervalo sin dolor de al menos 24 horas.
Los traumatismos significativos en la cabeza o el cuello que ocurrieron dentro del año anterior al ingreso al estudio excluyeron a los candidatos. Otros criterios de exclusión incluyen el uso excesivo de medicación aguda, antecedentes de claustrofobia, enfermedad cardiovascular o cerebrovascular o cualquier otro trastorno del SNC distinto de la migraña. La Tabla 1 describe los criterios completos de inclusión y exclusión considerados. Usando un neurólogo certificado con experiencia para seleccionar sujetos potenciales mientras se adhiere al ICHD-2 y guiado por los criterios de inclusión / exclusión, la exclusión de sujetos con otras fuentes de dolor de cabeza como la tensión muscular y la sobrecarga de medicamento aumentaría la probabilidad de éxito contratación de sujetos.
Aquellos que cumplen con los criterios iniciales firmaron el consentimiento informado y luego completaron una Escala de Evaluación de Incapacidad Migraña (MIDAS). El MIDAS requiere doce semanas para demostrar un cambio clínicamente significativo [21]. Esto permitió que pasara el tiempo adecuado para discernir cualquier posible cambio. Durante los siguientes días de 28, los candidatos grabaron un diario de dolor de cabeza que proporcionaba datos de referencia al tiempo que confirmaba el número de días de cefalea y la intensidad requerida para la inclusión. Después de las cuatro semanas, la verificación diagnóstica del control del diario permitió la administración de las medidas remanentes de HRQoL basales:
- Medida de calidad de vida específica para migraña (MSQL) [22],
- Prueba de impacto de cefalea-6 (HIT-6) [23],
- Sujeto la evaluación global actual del dolor de cabeza (EAV).
Remisión al médico de NUCCA, para determinar la presencia de desalineación del atlas, necesidad confirmada de intervención para finalizar la inclusión / exclusión del estudio de un sujeto. La ausencia de indicadores de desalineación del atlas excluyó a los candidatos. Después de programar citas para la intervención y el cuidado de NUCCA, los sujetos calificados obtuvieron medidas de referencia de PC-MRI. La Figura 1 resume la disposición de los sujetos a lo largo del estudio.
La intervención inicial de NUCCA requirió tres visitas consecutivas: (1) Día uno, evaluación de la desalineación del atlas, radiografías antes de la corrección; (2) Día dos, corrección NUCCA con evaluación posterior a la corrección con radiografías; y (3) Día tres, reevaluación posterior a la corrección. La atención de seguimiento se realizó semanalmente durante cuatro semanas, luego cada dos semanas durante el resto del período del estudio. En cada visita de NUCCA, los sujetos completaron una evaluación actual del dolor de cabeza (califique su dolor de cabeza en promedio durante la semana pasada) utilizando una regla y un lápiz para marcar una línea de 100 mm (VAS). Una semana después de la intervención inicial, los sujetos completaron un cuestionario de `` Posible reacción a la atención ''. Esta evaluación se ha utilizado en el pasado para monitorear con éxito los eventos adversos relacionados con varios procedimientos de corrección del cuello uterino superior [24].
En la semana cuatro, se obtuvieron datos de PC-MRI y los sujetos completaron un MSQL y HIT-6. Los datos de PC-MRI al final del estudio se recogieron en la semana ocho, seguida de una entrevista de salida del neurólogo. Aquí, los sujetos completaron los resultados finales de MSQOL, HIT-6, MIDAS y VAS y se recopilaron diarios de dolor de cabeza.
En la visita de neurólogo 8 de la semana, a dos sujetos voluntarios se les ofreció una oportunidad de seguimiento a largo plazo durante un período de estudio total de 24 semanas. Esto implicó una nueva evaluación NUCCA mensual durante 16 semanas después de la finalización del estudio inicial 8-week. El propósito de este seguimiento fue ayudar a determinar si la mejoría del dolor de cabeza continuaba dependiendo del mantenimiento de la alineación del atlas mientras se observaba cualquier efecto a largo plazo de la atención de NUCCA en el ICCI. Los sujetos que desean participar firmaron un segundo consentimiento informado para esta fase de estudio y continuaron la atención mensual de NUCCA. Al final de las semanas 24 de la intervención atlas original, se produjo el cuarto estudio de imágenes de PC-MRI. En la entrevista de salida del neurólogo, se recogieron los resultados finales de MSQOL, HIT-6, MIDAS y EVA y los diarios de cefaleas.
Se siguió el mismo procedimiento NUCCA que se informó anteriormente utilizando el protocolo establecido y los estándares de atención desarrollados a través de la Certificación NUCCA para la evaluación y la realineación o corrección del atlas del ASC (ver Figuras? Figuras 22-5) [2, 13, 25]. La evaluación para el ASC incluye la detección de la desigualdad funcional en la longitud de las piernas con Supine Leg Check (SLC) y el examen de la simetría postural utilizando el Gravity Stress Analyzer (Upper Cervical Store, Inc., 1641 17 Avenue, Campbell River, BC, Canadá V9W 4L5 ) (véanse las Figuras 22 y 3 (a) 3 (c)) [26 28]. Si se detectan desequilibrios posturales y SLC, está indicado un examen radiográfico de tres proyecciones para determinar la orientación multidimensional y el grado de desalineación craneocervical [29, 30]. Un análisis radiográfico completo proporciona información para determinar una estrategia óptima de corrección de atlas específica del sujeto. El médico localiza puntos de referencia anatómicos de la serie de tres vistas, midiendo ángulos estructurales y funcionales que se han desviado de los estándares ortogonales establecidos. El grado de desalineación y la orientación del atlas se revelan luego en tres dimensiones (ver Figuras 4 (a) 4 (c)) [2, 29, 30]. La alineación del equipo radiográfico, la reducción del tamaño del puerto del colimador, las combinaciones de película y pantalla de alta velocidad, los filtros especiales, las rejillas especializadas y el blindaje de plomo minimizan la exposición a la radiación del sujeto. Para este estudio, la exposición de la piel de entrada medida total promedio a los sujetos de la serie radiográfica antes-después de la corrección fue 352 milirads (3.52 milisieverts).

Figura 2: Prueba de detección de verificación de pierna en decúbito supino (SLC). La observación de una aparente `` pierna corta '' indica una posible desalineación del atlas. Estos parecen parejos.
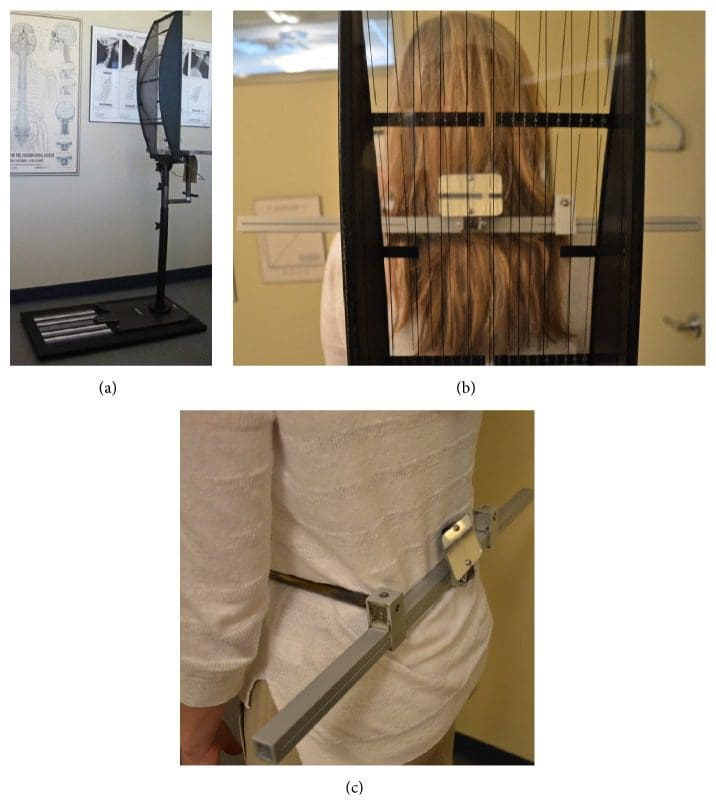
Figura 3: Gravity Stress Analyzer (GSA). (a) El dispositivo determina la asimetría postural como un indicador adicional de la desalineación del atlas. Los hallazgos positivos en el SLC y GSA indican la necesidad de series radiográficas NUCCA. (b) Paciente equilibrado sin asimetría postural. (c) Calibradores de cadera utilizados para medir la asimetría de la pelvis.
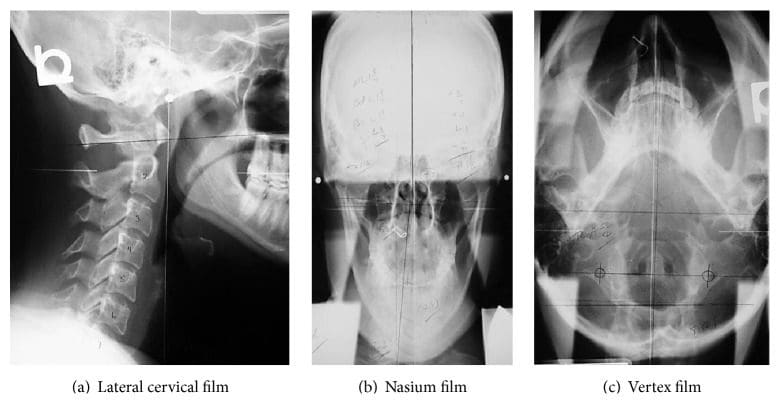
Figura 4: Serie de radiografías NUCCA. Estas películas se utilizan para determinar la desalineación del atlas y desarrollar una estrategia de corrección. Las radiografías o postfilmes posteriores a la corrección aseguran que se haya realizado la mejor corrección para ese sujeto.
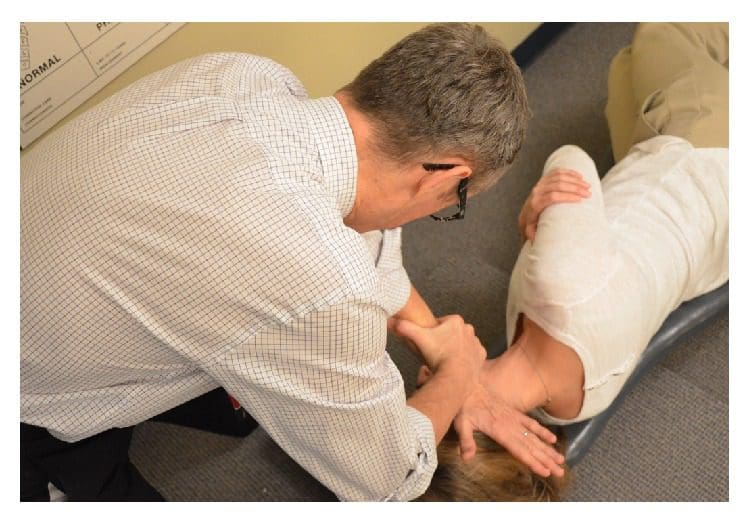
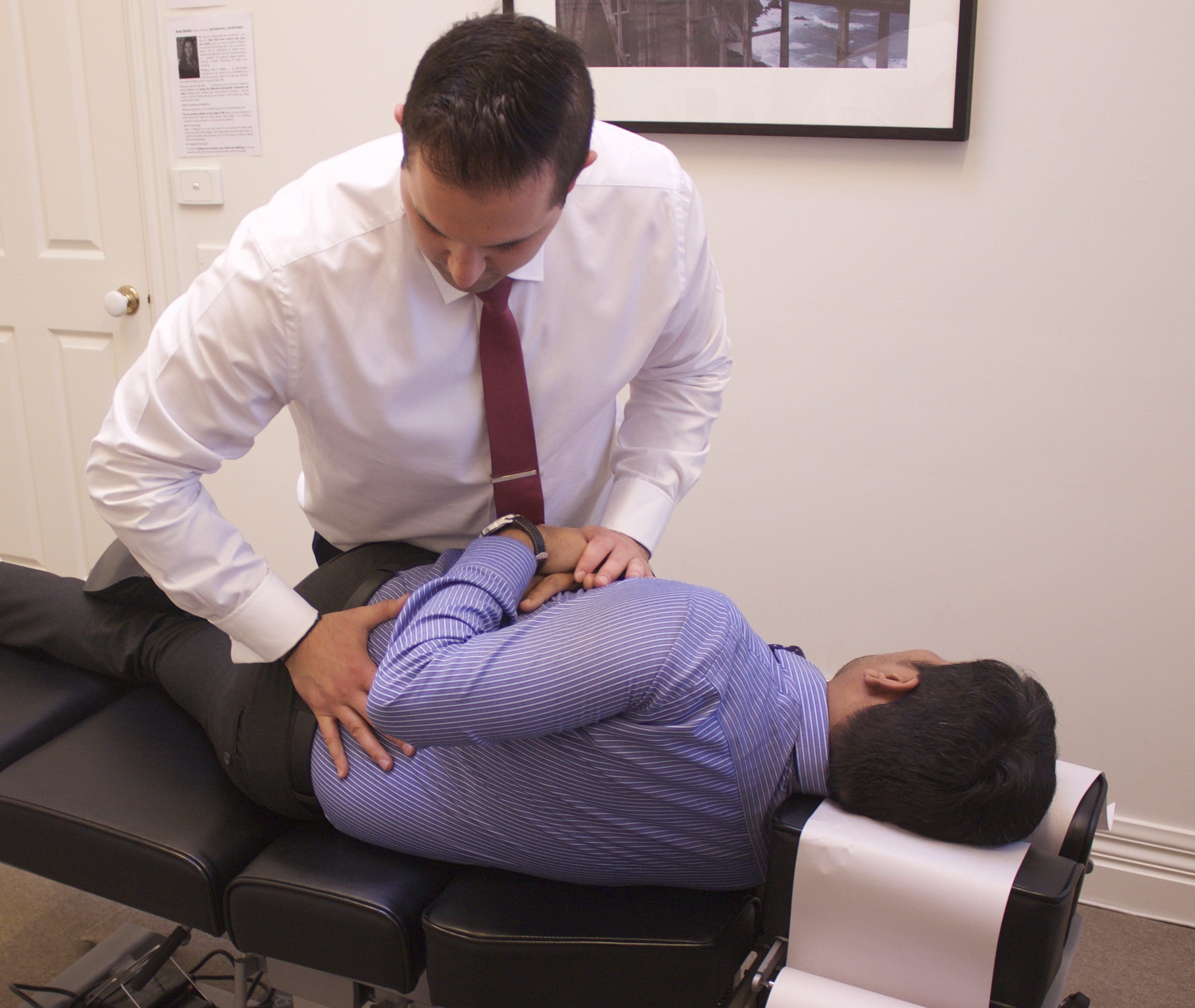
Figura 5: Haciendo una corrección NUCCA. El practicante NUCCA ofrece un ajuste de tracción tríceps. El cuerpo y las manos del practicante están alineados para ofrecer una corrección de atlas a lo largo de un vector de fuerza óptimo utilizando la información obtenida de las radiografías.
La intervención NUCCA implica una corrección manual de la desalineación medida radiográficamente en la estructura anatómica entre el cráneo, la vértebra atlas y la columna cervical. Utilizando principios biomecánicos basados en un sistema de palanca, el médico desarrolla una estrategia para
- posicionamiento del sujeto,
- postura del practicante,
- vector de fuerza para corregir la desalineación del atlas.
Los sujetos se colocan en una mesa de postura lateral con la cabeza específicamente reforzada usando un sistema de soporte mastoideo. La aplicación del vector de fuerza controlada predeterminado para la corrección realinea el cráneo al atlas y al cuello al eje vertical o centro de gravedad de la columna vertebral. Estas fuerzas correctivas se controlan en profundidad, dirección, velocidad y amplitud, produciendo una reducción precisa y precisa del ASC.
Usando el hueso pisiforme de la mano de contacto, el practicante de NUCCA contacta el proceso transversal del atlas. La otra mano rodea la muñeca de la mano de contacto, para controlar el vector mientras se mantiene la profundidad de la fuerza generada en la aplicación del procedimiento de triceps pull (ver Figura 5) [3]. Al comprender la biomecánica espinal, el cuerpo y las manos del practicante se alinean para producir una corrección de atlas a lo largo del vector de fuerza óptimo. La fuerza de no empuje controlada se aplica a lo largo de la ruta de reducción predeterminada. Es específico en su dirección y profundidad para optimizar la reducción de ASC asegurando que no se activen las fuerzas reactivas de los músculos del cuello en respuesta al cambio biomecánico. Se entiende que una reducción óptima de la desalineación promueve el mantenimiento a largo plazo y la estabilidad de la alineación espinal.
Después de un breve período de descanso, se lleva a cabo un procedimiento de evaluación posterior, idéntico a la evaluación inicial. Una exploración radiográfica postcorrección utiliza dos vistas para verificar el retorno de la cabeza y la columna cervical al equilibrio ortogonal óptimo. Los sujetos son educados en formas de preservar su corrección, evitando así otra desalineación.
Las visitas subsiguientes a NUCCA incluyeron chequeos diarios de cefalea y una evaluación actual del dolor de cabeza (EAV). La desigualdad en la longitud de las piernas y la asimetría postural excesiva se usaron para determinar la necesidad de otra intervención atlas. El objetivo para la mejora óptima es que el sujeto mantenga la realineación durante el mayor tiempo posible, con el menor número de intervenciones de atlas.
En una secuencia PC-MRI, los medios de contraste no se utilizan. Los métodos de PC-MRI recogieron dos conjuntos de datos con diferentes cantidades de sensibilidad de flujo adquiridas relacionando pares de gradientes, que secuencialmente dephase y rephase giros durante la secuencia. Los datos brutos de los dos conjuntos se restan para calcular un índice de flujo.
Una visita in situ del Físico de MRI brindó capacitación para el Tecnólogo de MRI y se estableció un procedimiento de transferencia de datos. Se realizaron varios escaneos de práctica y transferencias de datos para garantizar que la recopilación de datos tuviera éxito sin desafíos. Se usó un escáner 1.5-tesla GE 360 Optima MR (Milwaukee, WI) en el centro de imágenes del estudio (EFW Radiology, Calgary, Alberta, Canadá) en imágenes y recolección de datos. En los escaneos de anatomía se usó una bobina de cabezal de matriz en fase de elemento 12, secuencia de eco de gradiente de adquisición rápida preparada por magnetización 3D (MP-RAGE). Los datos sensibles al flujo se adquirieron utilizando una técnica de adquisición paralela (iPAT), factor de aceleración 2.
Para medir el flujo sanguíneo hacia y desde la base del cráneo, se realizaron dos exploraciones de contraste de fase de cine con codificación de velocidad y sincronización retrospectiva según lo determinado por la frecuencia cardíaca individual, recolectando treinta y dos imágenes durante un ciclo cardíaco. Un flujo sanguíneo de alta velocidad cuantificado con codificación de alta velocidad (70 cm / s) perpendicular a los vasos en el nivel de la vértebra C-2 incluye las arterias carótidas internas (ICA), las arterias vertebrales (VA) y las venas yugulares internas (IJV). ). Los datos del flujo venoso secundario de las venas vertebrales (VV), las venas epidurales (EV) y las venas cervicales profundas (DCV) se adquirieron a la misma altura utilizando una secuencia de codificación de baja velocidad (7-9 cm / s).
Los datos del sujeto se identificaron mediante la ID del estudio de la materia y la fecha del estudio de imágenes. El neurorradiólogo del estudio revisó las secuencias de MR-RAGE para descartar afecciones patológicas excluyentes. Luego se eliminaron los identificadores del sujeto y se le asignó una identificación codificada que permitía la transferencia a través de un protocolo de IP de túnel asegurado al físico para su análisis. Usando sangre volumétrica de software patentada, se determinaron las formas de onda de flujo del líquido cefalorraquídeo (CSF) y los parámetros derivados (MRICP versión 1.4.35 Alperin Noninvasive Diagnostics, Miami, FL).
Utilizando la segmentación de lúmenes basada en la pulsatilidad, se calcularon los flujos volumétricos dependientes del tiempo integrando las velocidades de flujo dentro de las áreas de la sección transversal luminal sobre las treinta y dos imágenes. Las tasas medias de flujo se obtuvieron para las arterias cervicales, el drenaje venoso primario y las vías de drenaje venoso secundario. El flujo sanguíneo cerebral total se obtuvo mediante la suma de estas tasas medias de flujo.
Una definición simple de cumplimiento es una relación de cambios de volumen y presión. La distensibilidad intracraneal se calcula a partir de la relación entre el cambio de volumen intracraneal máximo (sistólico) (ICVC) y las fluctuaciones de presión durante el ciclo cardíaco (PTP-PG). El cambio en la ICVC se obtiene a partir de diferencias momentáneas entre los volúmenes de sangre y LCR que entran y salen del cráneo [5, 31]. El cambio de presión durante el ciclo cardíaco se deriva del cambio en el gradiente de presión del LCR, que se calcula a partir de las imágenes de RM codificadas por velocidad del flujo del LCR, utilizando la relación de Navier-Stokes entre las derivadas de las velocidades y el gradiente de presión [5, 32 ]. Un índice de distensibilidad intracraneal (ICCI) se calcula a partir de la relación entre ICVC y cambios de presión [5, 31 33].
El análisis estadístico consideró varios elementos. El análisis de datos de ICCI incluyó una prueba de Kolmogorov-Smirnov de una muestra que reveló una falta de distribución normal en los datos de ICCI, que por lo tanto se describieron utilizando la mediana y el rango intercuartílico (IQR). Las diferencias entre la línea de base y el seguimiento se examinarán mediante una prueba t pareada.
Los datos de las evaluaciones NUCCA se describieron utilizando la media, la mediana y el rango intercuartílico (IQR). Las diferencias entre la línea de base y el seguimiento se examinaron utilizando una prueba t pareada.
Dependiendo de la medida de resultado, los valores de seguimiento basales, semana cuatro, semana ocho y semana doce (solo MIDAS) se describieron utilizando la media y la desviación estándar. Los datos de MIDAS recopilados en el cribado neurológico inicial tuvieron un puntaje de seguimiento al final de las doce semanas.
Las diferencias desde el inicio hasta cada visita de seguimiento se analizaron mediante una prueba t pareada. Esto dio lugar a numerosos valores p de dos visitas de seguimiento para cada resultado, excepto el MIDAS. Dado que uno de los propósitos de este piloto es proporcionar estimaciones para futuras investigaciones, era importante describir dónde ocurrieron las diferencias, en lugar de utilizar un ANOVA de una vía para llegar a un valor p único para cada medida. La preocupación con tales comparaciones múltiples es el aumento en la tasa de error Tipo I.
Para analizar los datos de VAS, cada puntaje de las asignaturas se examinó individualmente y luego con una línea de regresión lineal que se ajusta adecuadamente a los datos. El uso de un modelo de regresión multinivel con intersecciones aleatorias y pendiente aleatoria proporcionó una línea de regresión individual ajustada para cada paciente. Esto se probó frente a un modelo aleatorio de solo interceptación, que se ajusta a una línea de regresión lineal con una pendiente común para todos los sujetos, mientras que los términos de intercepción pueden variar. Se adoptó el modelo de coeficiente aleatorio, ya que no hubo evidencia de que las pendientes aleatorias mejoraran significativamente el ajuste a los datos (utilizando una estadística de razón de verosimilitud). Para ilustrar la variación en las intersecciones pero no en la pendiente, se graficaron las líneas de regresión individuales para cada paciente con una línea de regresión promedio impuesta en la parte superior.
Resultados
Desde la evaluación inicial del neurólogo, dieciocho voluntarios fueron elegibles para su inclusión. Después de completar los diarios de dolor de cabeza de referencia, cinco candidatos no cumplieron con los criterios de inclusión. Tres carecían de los días de dolor de cabeza requeridos en los diarios iniciales para ser incluidos, uno tenía síntomas neurológicos inusuales con entumecimiento unilateral persistente y otro estaba tomando un bloqueador de los canales de calcio. El practicante de NUCCA encontró que dos candidatos no eran elegibles: uno que carecía de una desalineación del atlas y el segundo con una condición de Wolff-Parkinson-White y una distorsión postural severa (39 °) con participación reciente en un accidente automovilístico severo de alto impacto con latigazo cervical (ver Figura 1) .
Once sujetos, ocho mujeres y tres hombres, edad promedio de cuarenta y un años (rango 21-61 años), calificaron para la inclusión. Seis sujetos presentaron migraña crónica, reportando quince o más días de cefalea al mes, con una media total de once sujetos de 14.5 días de cefalea al mes. La duración de los síntomas de la migraña osciló entre dos y treinta y cinco años (media de veintitrés años). Todos los medicamentos se mantuvieron sin cambios durante la duración del estudio para incluir sus regímenes de profilaxis de la migraña según lo prescrito.
Según los criterios de exclusión, ningún sujeto incluido recibió un diagnóstico de cefalea atribuible a una lesión traumática de cabeza y cuello, conmoción cerebral o cefalea persistente atribuida al latigazo cervical. Nueve sujetos informaron una historia pasada muy remota, más de cinco años o más (promedio de nueve años) antes de la revisión del neurólogo. Esto incluyó lesiones en la cabeza relacionadas con los deportes, conmoción cerebral y / o latigazo cervical. Dos sujetos indicaron que no habían sufrido una lesión previa en la cabeza o el cuello (ver Tabla 2).
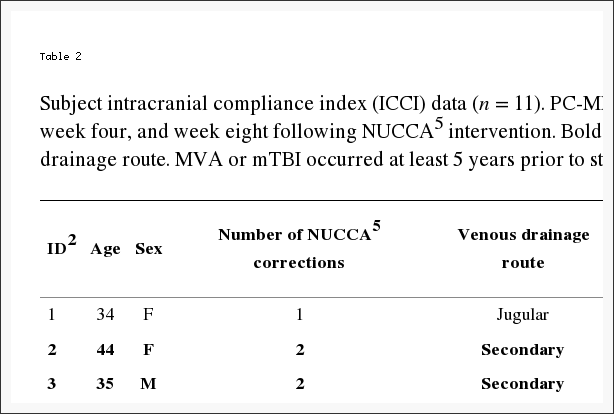
Tabla 2: Datos del índice de cumplimiento intracraneal del sujeto (ICCI) (n = 11). PC-MRI6 adquirió datos de ICCI1 informados al inicio, la semana cuatro y la semana ocho después de la intervención NUCCA5. Las hileras en negrita indican el sujeto con una ruta de drenaje venoso secundario. La MVA o la mTBI ocurrieron por lo menos 5 años antes de la inclusión en el estudio, promedio de años 10.
Individualmente, cinco sujetos demostraron un aumento en ICCI, los valores de tres sujetos permanecieron esencialmente iguales y tres mostraron una disminución desde el inicio hasta el final de las mediciones del estudio. Los cambios generales en la distensibilidad intracraneal se ven en la Tabla 2 y la Figura 8. Los valores de la mediana (IQR) de ICCI fueron 5.6 (4.8, 5.9) al inicio, 5.6 (4.9, 8.2) en la semana cuatro y 5.6 (4.6, 10.0) en semana ocho. Las diferencias no fueron estadísticamente diferentes. La diferencia media entre el valor inicial y la semana cuatro fue? 0.14 (IC del 95%? 1.56, 1.28), p = 0.834, y entre el valor inicial y la semana ocho fue 0.93 (IC del 95%? 0.99, 2.84), p = 0.307. Los resultados del estudio ICCI de 24 semanas de estos dos sujetos se ven en la Tabla 6. El sujeto 01 mostró una tendencia creciente en ICCI desde 5.02 al inicio a 6.69 en la semana 24, mientras que en la semana 8, los resultados se interpretaron como consistentes o permanecieron iguales. El sujeto 02 demostró una tendencia decreciente en ICCI desde el valor inicial de 15.17 a 9.47 en la semana 24.
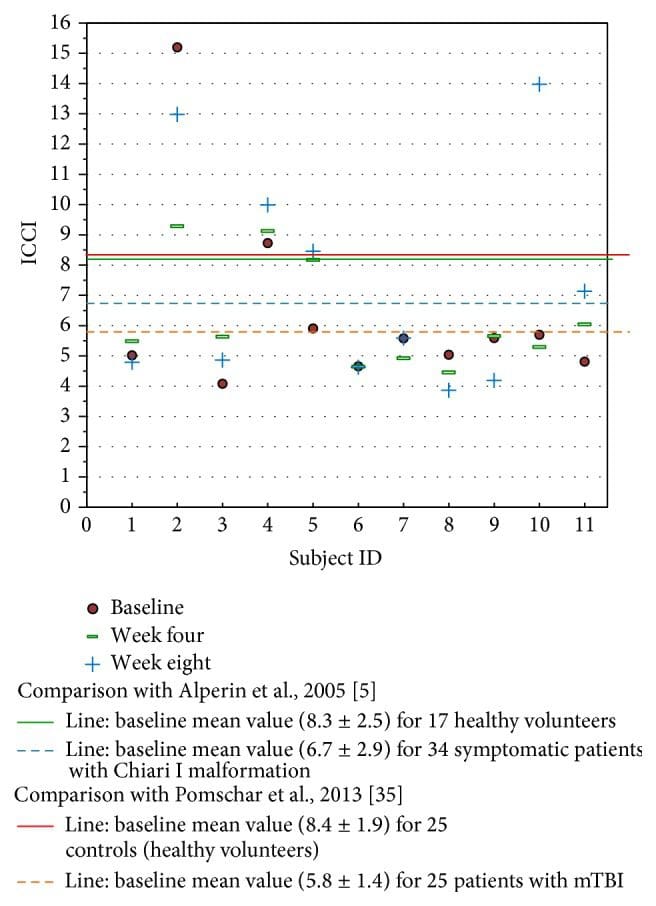
Figura 8: Estudie los datos de ICCI en comparación con los datos publicados anteriormente en la literatura. Los valores de tiempo de MRI se fijan al inicio del estudio, la semana 4 y la semana 8 después de la intervención. Los valores iniciales de este estudio son similares a los datos informados por Pomschar en sujetos que solo presentan mTBI.
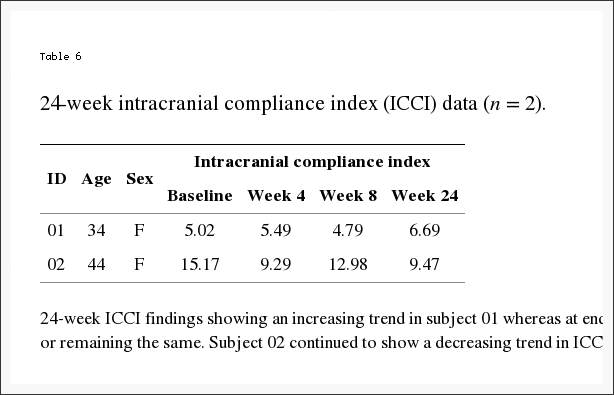
Tabla 6: 24-week ICCI hallazgos que muestran una tendencia creciente en el sujeto 01, mientras que al final del estudio (semana 8), los resultados se interpretaron como consistentes o permanecen igual. El sujeto 02 continuó mostrando una tendencia decreciente en ICCI.
La Tabla 3 informa los cambios en las evaluaciones NUCCA. La diferencia media entre antes y después de la intervención es la siguiente: (1) SLC: 0.73 pulgadas, IC del 95% (0.61; 0.84) (p <0.001); (2) GSA: 28.36 puntos de escala, IC del 95% (26.01, 30.72) (p <0.001); (3) Lateralidad del Atlas: 2.36 grados, IC del 95% (1.68, 3.05) (p <0.001); y (4) Rotación Atlas: 2.00 grados, IC del 95% (1.12, 2.88) (p <0.001). Esto indicaría que ocurrió un cambio probable después de la intervención del atlas según la evaluación del sujeto.
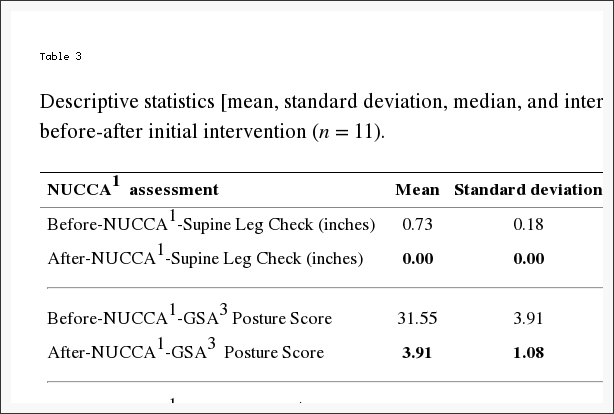
Tabla 3: Estadística descriptiva [media, desviación estándar, mediana e intervalo intercuartílico (IQR2)] de las evaluaciones NUCCA1 antes y después de la intervención inicial (n = 11).
Los resultados del diario de cefalea se informan en Tabla 4 y Figura 6. Al inicio del estudio, los sujetos tenían una media de 14.5 (DE = 5.7) días de dolor de cabeza por mes de 28 días. Durante el primer mes después de la corrección NUCCA, la media de días de dolor de cabeza por mes disminuyó en 3.1 días desde el inicio, IC del 95% (0.19, 6.0), p = 0.039, a 11.4. Durante el segundo mes, los días de cefalea disminuyeron en 5.7 días desde el inicio, IC del 95% (2.0, 9.4), p = 0.006, a 8.7 días. En la semana ocho, seis de los once sujetos tuvieron una reducción de> 30% en los días de dolor de cabeza por mes. Durante 24 semanas, el sujeto 01 no informó esencialmente ningún cambio en los días de dolor de cabeza, mientras que el sujeto 02 tuvo una reducción de un día de dolor de cabeza al mes desde el inicio del estudio de siete hasta los informes del final del estudio de seis días.
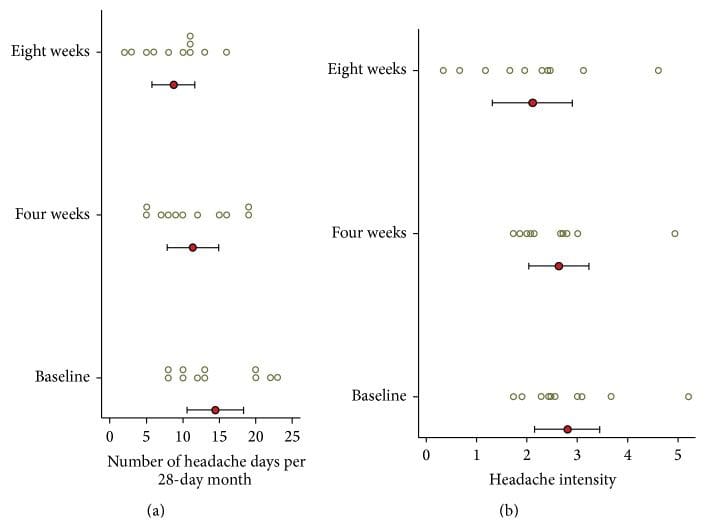
Figura 6: Días de dolor de cabeza e intensidad de dolor de dolor de cabeza del diario (n = 11). (a) Número de días de dolor de cabeza por mes. (b) intensidad promedio de dolor de cabeza (en días de dolor de cabeza). El círculo indica la media y la barra indica el 95% CI. Los círculos son puntajes de materias individuales. Se observó una disminución significativa en los días de dolor de cabeza por mes a las cuatro semanas, casi el doble a las ocho semanas. Cuatro sujetos (#4, 5, 7 y 8) exhibieron una disminución mayor que 20% en la intensidad del dolor de cabeza. El uso simultáneo de medicamentos puede explicar la pequeña disminución en la intensidad del dolor de cabeza.
Al inicio del estudio, la intensidad media de dolor de cabeza en días con dolor de cabeza, en una escala de cero a diez, fue 2.8 (SD = 0.96). La intensidad media de la cefalea no mostró cambios estadísticamente significativos a las cuatro (p = 0.604) y ocho (p = 0.158) semanas. Cuatro sujetos (#4, 5, 7 y 8) exhibieron una disminución mayor que 20% en la intensidad del dolor de cabeza.
Las medidas de calidad de vida y discapacidad de cefalea se muestran en la Tabla 4. La puntuación media de HIT-6 al inicio del estudio fue 64.2 (SD = 3.8). En la semana cuatro después de la corrección NUCCA, la disminución media en las puntuaciones fue 8.9, 95% CI (4.7, 13.1), p = 0.001. Los puntajes de la semana ocho, en comparación con el valor inicial, revelaron una disminución media de 10.4, 95% CI (6.8, 13.9), p = 0.001. En el grupo 24-week, el sujeto 01 mostró una disminución de puntos 10 de 58 en la semana 8 a 48 en la semana 24 mientras que el sujeto 02 disminuyó los puntos 7 de 55 en la semana 8 a 48 en la semana 24 (consulte la Figura 9).
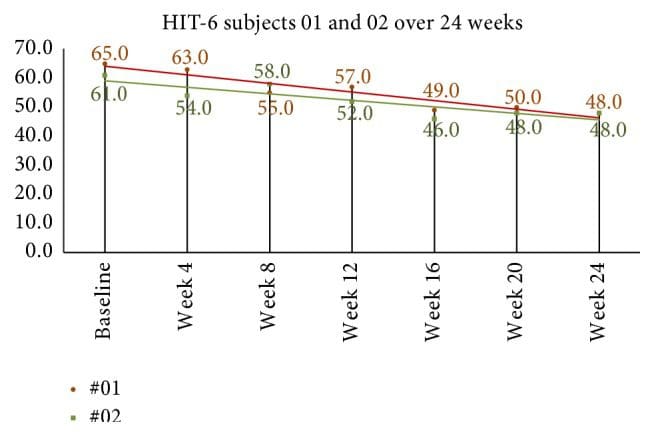
Figura 9: Puntuaciones HIT-24 de la semana 6 en sujetos de seguimiento a largo plazo. Los puntajes mensuales continuaron disminuyendo después de la semana 8, final del primer estudio. Basado en Smelt et al. criterios, se puede interpretar que ocurrió un cambio mínimamente importante dentro de la persona entre la semana 8 y la semana 24. HIT-6: Prueba de impacto de cefalea-6.
La puntuación basal media de MSQL fue de 38.4 (DE = 17.4). En la cuarta semana después de la corrección, las puntuaciones medias de los once sujetos aumentaron (mejoraron) en 30.7, IC del 95% (22.1, 39.2), p <0.001. Para la semana ocho, final del estudio, las puntuaciones medias de MSQL habían aumentado desde el inicio en 35.1, IC del 95% (23.1, 50.0), p <0.001, a 73.5. Los sujetos de seguimiento continuaron mostrando alguna mejora con puntajes crecientes; sin embargo, muchos puntajes se estabilizaron y permanecieron igual desde la semana 8 (ver Figuras 10 (a) 10 (c)).
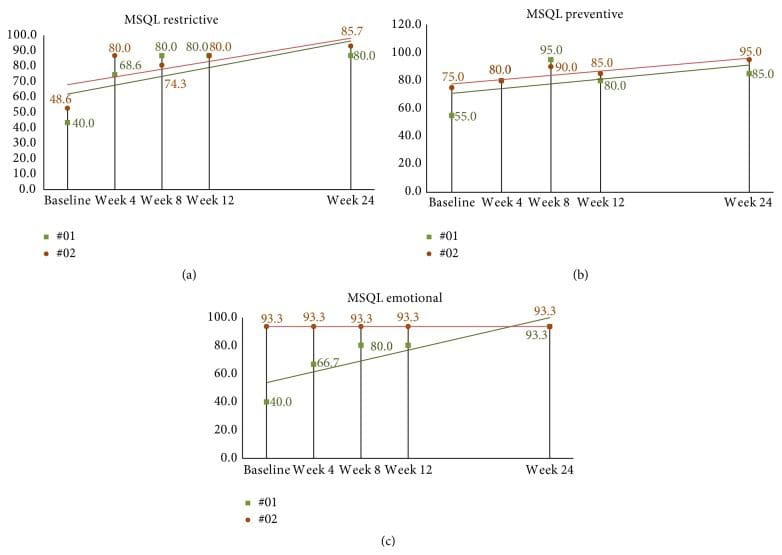
Figura 10: ((a) (c)) Puntuaciones MSQL de 24 semanas en sujetos de seguimiento a largo plazo. (a) El sujeto 01 esencialmente se estabilizó después de la semana 8 hasta el final del segundo estudio. El sujeto 02 muestra puntajes que aumentan con el tiempo, lo que demuestra diferencias mínimamente importantes según Cole et al. criterios para la semana 24. (b) Las puntuaciones de los sujetos parecen alcanzar su punto máximo en la semana 8 y ambos sujetos muestran puntuaciones similares informadas en la semana 24. (c) Las puntuaciones de los sujetos 2 permanecen constantes durante todo el estudio, mientras que el sujeto 01 muestra una mejora constante desde el inicio hasta el final semana 24. MSQL: Medida de calidad de vida específica de la migraña.
La puntuación MIDAS media al inicio del estudio fue de 46.7 (DE = 27.7). Dos meses después de la corrección NUCCA (tres meses después de la línea de base), la disminución media en las puntuaciones MIDAS de los sujetos fue 32.1, IC del 95% (13.2, 51.0), p = 0.004. Los sujetos de seguimiento continuaron mostrando una mejora con puntajes decrecientes con intensidad mostrando una mejora mínima (ver Figuras 11 (a) 11 (c)).
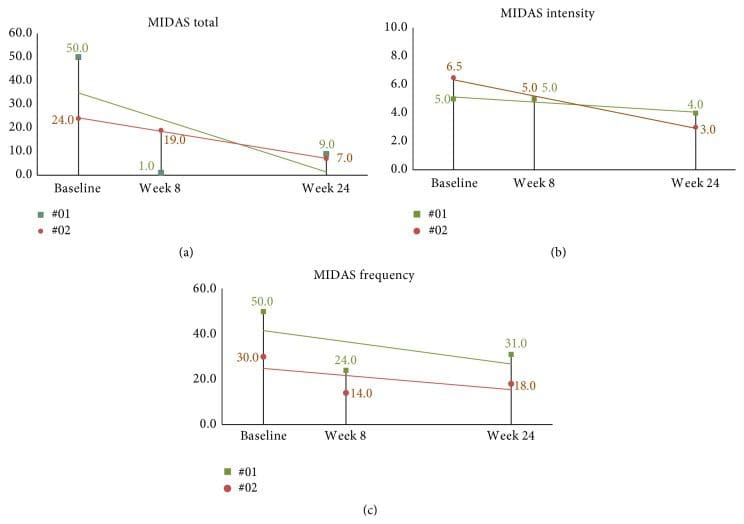
Figura 11: Puntuaciones MIDAS de 24-week en sujetos de seguimiento a largo plazo. (a) Los puntajes MIDAS totales continuaron con una tendencia decreciente durante el período de estudio de la semana 24. (b) Puntajes de intensidad mejora continua. (c) Mientras que la frecuencia de la semana 24 fue más alta que en la semana 8, se observó mejoría en comparación con la línea base. MIDAS: Escala de Evaluación de Discapacidad Migraña.
La evaluación del dolor de cabeza actual a partir de los datos de la escala VAS se ve en la Figura 7. El modelo de regresión lineal multinivel mostró evidencia de un efecto aleatorio para la intersección (p <0.001) pero no para la pendiente (p = 0.916). Por lo tanto, el modelo de intersección aleatoria adoptado estimó una intersección diferente para cada paciente pero una pendiente común. La pendiente estimada de esta línea fue? 0.044, IC del 95% (? 0.055,? 0.0326), p <0.001, lo que indica que hubo una disminución significativa en la puntuación VAS de 0.44 por 10 días después de la línea de base (p <0.001). La puntuación inicial media fue 5.34, IC del 95% (4.47, 6.22). El análisis de efectos aleatorios mostró una variación sustancial en la puntuación inicial (DE = 1.09). Dado que las intersecciones aleatorias se distribuyen normalmente, esto indica que el 95% de dichas intersecciones se encuentran entre 3.16 y 7.52, lo que proporciona evidencia de una variación sustancial en los valores de referencia entre los pacientes. Las puntuaciones de la EVA continuaron mostrando una mejora en el grupo de seguimiento de dos sujetos de 24 semanas (ver Figura 12).
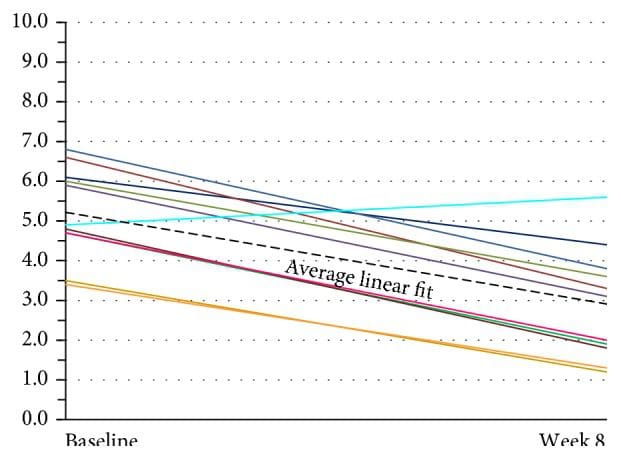
Figura 7: Sujeto evaluación global de cefalea (EAV) (n = 11). Hubo una variación sustancial en las puntuaciones basales en estos pacientes. Las líneas muestran un ajuste lineal individual para cada uno de los once pacientes. La línea negra punteada gruesa representa el ajuste lineal promedio en los once pacientes. VAS: Visual Analog Scale.
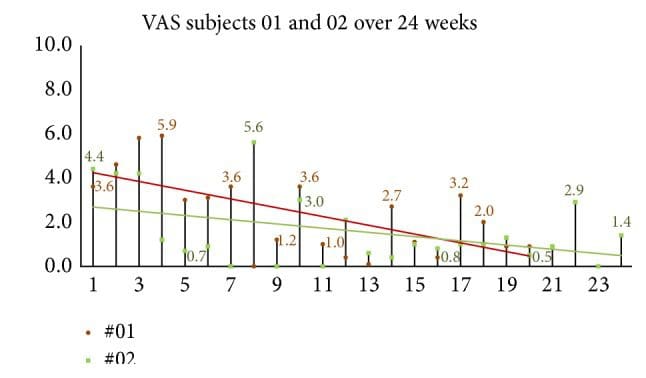
Figura 12: Evaluación global de la cefalea (EAV) grupal de seguimiento de 24 semanas. Cuando se preguntó a los sujetos, `` califique su dolor de cabeza en promedio durante la semana pasada ''. Las puntuaciones de la EVA continuaron mostrando una mejoría en el grupo de seguimiento de dos sujetos de 24 semanas.
La reacción más obvia a la intervención y atención de la NUCCA informada por diez sujetos fue la incomodidad leve en el cuello, calificada como promedio de tres de cada diez en la evaluación del dolor. En seis sujetos, el dolor comenzó más de veinticuatro horas después de la corrección del atlas, y duró más de veinticuatro horas. Ningún sujeto informó ningún efecto significativo en sus actividades diarias. Todos los sujetos informaron satisfacción con la atención NUCCA después de una semana, puntaje mediano, diez, en una escala de calificación de cero a diez.

Información del Dr. Alex Jiménez
“He tenido dolores de cabeza por migraña desde hace varios años. ¿Hay alguna razón para mi dolor de cabeza? ¿Qué puedo hacer para disminuir o eliminar mis síntomas? ” Se cree que las migrañas son una forma compleja de dolor de cabeza, sin embargo, la razón de ellas es muy similar a cualquier otro tipo de dolor de cabeza. Una lesión traumática en la columna cervical, como un latigazo cervical por un accidente automovilístico o una lesión deportiva, puede causar una desalineación en el cuello y la parte superior de la espalda, lo que puede provocar migraña. Una postura incorrecta también puede causar problemas en el cuello que pueden causar dolor en la cabeza y el cuello. Un profesional de la salud que se especializa en problemas de salud espinal puede diagnosticar la fuente de sus migrañas. Además, un especialista calificado y experimentado puede realizar ajustes espinales así como también manipulaciones manuales para ayudar a corregir cualquier desalineación de la columna vertebral que pueda estar causando los síntomas. El siguiente artículo resume un estudio de caso basado en la mejora de los síntomas después de la realineación de vértebras atlas en participantes con migraña.
Discusión
En esta cohorte limitada de once pacientes con migraña, no hubo un cambio estadísticamente significativo en la ICCI (resultado primario) después de la intervención NUCCA. Sin embargo, se produjo un cambio significativo en los resultados secundarios de CVRS como se resume en la Tabla 5. La consistencia en la magnitud y la dirección de la mejoría entre estas medidas de CVRS indica confianza en la mejora de la salud del dolor de cabeza en el estudio de dos meses después del período de referencia del día 28.
Con base en los resultados del estudio de caso, esta investigación hipotetizó un aumento significativo de ICCI después de la intervención atlas que no fue observado El uso de PC-MRI permite la cuantificación de la relación dinámica entre el flujo arterial, el flujo venoso y el flujo de LCR entre el cráneo y el canal espinal [33]. Índice de cumplimiento intracraneal (ICCI) mide la capacidad del cerebro para responder a la sangre arterial entrante durante la sístole. La interpretación de este flujo dinámico está representada por una relación monoexponencial existente entre el volumen de CSF y la presión de CSF. Con el cumplimiento intracraneal aumentado o superior, también definido como una buena reserva compensatoria, la sangre arterial entrante puede ser acomodada por el contenido intracraneal con un cambio menor en la presión intracraneal. Si bien podría ocurrir un cambio en el volumen o presión intracraneal, según la naturaleza exponencial de la relación volumen-presión, un cambio en la ICCI después de la intervención puede no realizarse. Se requiere un análisis avanzado de los datos de MRI y un estudio adicional para identificar los parámetros prácticos cuantificables para usar como un resultado objetivo sensible para documentar un cambio fisiológico después de la corrección del atlas.
Koerte et al. los informes de pacientes con migraña crónica muestran un drenaje venoso secundario relativo significativamente mayor (plexo paraespinal) en posición supina cuando se compara con controles pareados por edad y sexo [34]. Cuatro sujetos de estudio mostraron un drenaje venoso secundario con tres de esos sujetos que demostraron un aumento notable en el cumplimiento después de la intervención. La importancia es desconocida sin más estudios. Del mismo modo, Pomschar et al. informaron que los sujetos con lesión cerebral traumática leve (mTBI) demuestran un mayor drenaje a través de la ruta paraespinal venosa secundaria [35]. El índice de cumplimiento intracraneal medio parece significativamente más bajo en la cohorte de mTBI en comparación con los controles.
Se puede obtener cierta perspectiva en comparación con los datos ICCI de este estudio con los sujetos normales previamente informados y aquellos con mTBI observados en la Figura 8 [5, 35]. Limitado por el pequeño número de sujetos estudiados, la importancia que los hallazgos de este estudio pueden tener en relación con Pomschar et al. sigue siendo desconocido, ofreciendo solo especulaciones de posibilidades para futuras exploraciones. Esto se complica aún más por el cambio inconsistente del ICCI observado en los dos sujetos seguidos durante las semanas 24. El sujeto dos con un patrón de drenaje secundario exhibió una disminución en ICCI después de la intervención. Un ensayo controlado con placebo más grande con un tamaño de muestra estadísticamente significativo podría posiblemente demostrar un cambio fisiológico definitivo medido objetivamente después de la aplicación del procedimiento de corrección NUCCA.
Las medidas de CVRS se usan clínicamente para evaluar la efectividad de una estrategia de tratamiento para disminuir el dolor y la discapacidad relacionados con la migraña. Se espera que un tratamiento efectivo mejore el dolor percibido por el paciente y la discapacidad medida por estos instrumentos. Todas las medidas de CVRS en este estudio demostraron una mejora significativa y sustancial en la semana cuatro después de la intervención NUCCA. Desde la semana cuatro hasta la semana ocho, solo se notaron pequeñas mejoras. De nuevo, solo se observaron pequeñas mejoras en los dos temas seguidos durante las semanas 24. Si bien este estudio no tuvo la intención de demostrar la causalidad de la intervención NUCCA, los resultados de la CVRS crean un interés apremiante para su posterior estudio.
Del diario de dolor de cabeza, se observó una disminución significativa de los días de dolor de cabeza por mes a las cuatro semanas, casi el doble a las ocho semanas. Sin embargo, las diferencias significativas en la intensidad de la cefalea a lo largo del tiempo no se pudieron discernir a partir de estos datos diarios (ver Figura 5). Si bien disminuyó el número de dolores de cabeza, los sujetos aún usaban medicamentos para mantener la intensidad del dolor de cabeza a niveles tolerables; por lo tanto, se supone que no se pudo determinar una diferencia estadísticamente significativa en la intensidad de la cefalea. La consistencia en el número de días de dolor de cabeza que ocurre en la semana 8 en los sujetos de seguimiento podría orientar el futuro enfoque del estudio para determinar cuándo se produce la mejoría máxima para ayudar a establecer un estándar NUCCA de atención de la migraña.
El cambio clínicamente relevante en el HIT-6 es importante para comprender completamente los resultados observados. Un cambio clínicamente significativo para un paciente individual ha sido definido por la guía del usuario de HIT-6 como? 5 [36]. Coeytaux et al., Utilizando cuatro métodos de análisis diferentes, sugieren que una diferencia entre grupos en las puntuaciones de HIT-6 de 2.3 unidades a lo largo del tiempo puede considerarse clínicamente significativa [37]. Smelt y col. estudiaron poblaciones de pacientes con migraña de atención primaria en el desarrollo de recomendaciones sugeridas utilizando cambios en la puntuación HIT-6 para la atención clínica y la investigación [38]. Dependiendo de las consecuencias resultantes de falsos positivos o negativos, se estimó que el cambio mínimamente importante (MIC) dentro de la persona utilizando un `` enfoque de cambio medio '' era de 2.5 puntos. Cuando se utiliza el análisis de la curva de las características operativas del receptor (ROC), se necesita un cambio de 6 puntos. La diferencia mínima importante (MID) entre grupos recomendada es 1.5 [38].
Utilizando el enfoque del `` cambio medio '', todos los sujetos menos uno informaron un cambio (disminución) mayor que? 2.5. Los `` análisis de ROC '' también demostraron una mejora en todos los sujetos menos uno. Este `` sujeto '' era una persona diferente en cada análisis de comparación. Basado en Smelt et al. criterios, los sujetos de seguimiento continuaron demostrando una mejora mínimamente importante dentro de la persona, como se ve en la Figura 10.
Todos los sujetos, excepto dos, mostraron una mejora en la puntuación MIDAS entre los resultados iniciales y de tres meses. La magnitud del cambio fue proporcional a la puntuación MIDAS inicial, y todos los sujetos, excepto tres, informaron un cambio general del cincuenta por ciento o más. Los sujetos de seguimiento continuaron mostrando una mejora como se ve en la disminución continua de las puntuaciones en la semana 24; consulte las Figuras 11 (a) a 11 (c).
El uso de HIT-6 y MIDAS juntos como resultado clínico puede proporcionar una evaluación más completa de los factores de discapacidad relacionados con el dolor de cabeza [39]. Las diferencias entre las dos escalas pueden predecir la discapacidad a partir de la intensidad del dolor de cabeza y la frecuencia de la cefalea, proporcionando más información sobre los factores relacionados con los cambios informados que cualquiera de los resultados solo. Mientras que el MIDAS parece cambiar más por la frecuencia de dolor de cabeza, la intensidad del dolor de cabeza parece afectar la puntuación HIT-6 más que el MIDAS [39].
La forma en que la migraña afecta y limita el funcionamiento diario percibido del paciente se informa en MSQL v. 2.1, en tres dominios 3: rol restrictivo (MSQL-R), rol preventivo (MSQL-P) y funcionamiento emocional (MSQL-E). Un aumento en los puntajes indica una mejora en estas áreas con valores que van desde 0 (pobre) a 100 (mejor).
Evaluación de confiabilidad de escalas MSQL por Bagley et al. informan que los resultados tienen una correlación de moderada a alta con HIT-6 (r =? 0.60 a? 0.71) [40]. Estudio de Cole et al. informa cambios clínicos de diferencias mínimamente importantes (MID) para cada dominio: MSQL-R = 3.2, MSQL-P = 4.6 y MSQL-E = 7.5 [41]. Los resultados del estudio de topiramato informan un cambio clínico individual mínimamente importante (CMI): MSQL-R = 10.9, MSQL-P = 8.3 y MSQL-E = 12.2 [42].
Todos los sujetos, excepto uno, experimentaron un cambio clínico individual mínimamente importante para MSQL-R de más de 10.9 en el seguimiento de la semana ocho en MSQL-R. Todos menos dos sujetos informaron cambios de más de puntos 12.2 en MSQL-E. La mejora en los puntajes de MSQL-P aumentó en diez puntos o más en todas las materias.
El análisis de regresión de las calificaciones de VAS a lo largo del tiempo mostró una mejora lineal significativa durante el período 3. Hubo una variación sustancial en las puntuaciones basales en estos pacientes. Se observó poca o ninguna variación en la tasa de mejora. Esta tendencia parece ser la misma en los sujetos estudiados para las semanas 24 como se ve en la Figura 12.

Muchos estudios que utilizan la intervención farmacéutica han demostrado un efecto placebo sustancial en pacientes de poblaciones migrañosas [43]. Determinar la posible mejoría de la migraña durante seis meses, utilizando otra intervención y sin intervención, es importante para cualquier comparación de resultados. La investigación sobre los efectos del placebo generalmente acepta que las intervenciones con placebo proporcionan alivio sintomático pero no modifican los procesos fisiopatológicos subyacentes a la afección [44]. Las medidas objetivas de resonancia magnética pueden ayudar a revelar tal efecto placebo al demostrar un cambio en las mediciones fisiológicas de los parámetros de flujo que ocurren después de una intervención con placebo.
El uso de un imán de tres teslas para la recolección de datos de MRI aumentaría la confiabilidad de las mediciones al aumentar la cantidad de datos utilizados para hacer el flujo y los cálculos de ICCI. Esta es una de las primeras investigaciones que usa el cambio en ICCI como un resultado en la evaluación de una intervención. Esto crea desafíos en la interpretación de los datos adquiridos por MRI para basar conclusiones o desarrollar más hipótesis. Se ha informado de la variabilidad en las relaciones entre el flujo sanguíneo hacia y desde el cerebro, el flujo de LCR y la frecuencia cardíaca de estos parámetros específicos del sujeto [45]. Las variaciones observadas en un pequeño estudio de medidas repetidas de tres sujetos han llevado a conclusiones que la información recopilada de casos individuales debe interpretarse con precaución [46].
La literatura también informa en estudios más grandes una confiabilidad significativa en la recolección de estos datos de flujo volumétrico adquiridos por resonancia magnética. Wentland y col. informaron de que las mediciones de las velocidades del LCR en voluntarios humanos y de las velocidades fantasma que fluctúan sinusoidalmente no difieren significativamente entre las dos técnicas de resonancia magnética utilizadas [47]. Koerte y col. estudiaron dos cohortes de sujetos fotografiados en dos instalaciones separadas con diferentes equipos. Informaron que los coeficientes de correlación intraclase (CCI) demostraron una alta fiabilidad intra e interevaluador de las mediciones de la tasa de flujo volumétrico PC-MRI, siendo independientes del equipo utilizado y del nivel de habilidad del operador [48]. Si bien existe variación anatómica entre sujetos, no ha impedido que los estudios de poblaciones de pacientes más grandes describan los posibles parámetros de flujo de salida "normales" [49, 50].
Al basarse únicamente en las percepciones subjetivas del paciente, existen limitaciones en el uso de los resultados informados por los pacientes [51]. Cualquier aspecto que afecte la percepción de un sujeto en su calidad de vida puede influir en el resultado de cualquier evaluación utilizada. La falta de especificidad de resultados al informar los síntomas, las emociones y la discapacidad también limita la interpretación de los resultados [51].
Los costos de análisis de imágenes y MRI imposibilitaron el uso de un grupo de control, lo que limita cualquier generalización de estos resultados. Un tamaño de muestra más grande permitiría conclusiones basadas en la potencia estadística y el error Tipo I reducido. La interpretación de cualquier significado en estos resultados, al tiempo que revela tendencias posibles, sigue siendo especulación en el mejor de los casos. La gran incógnita persiste en la probabilidad de que estos cambios estén relacionados con la intervención o con algún otro efecto desconocido para los investigadores. Estos resultados se suman al cuerpo de conocimiento de los posibles cambios hemodinámicos e hidrodinámicos no informados previamente después de una intervención NUCCA, así como los cambios en los resultados de la paciente con CVRS con migraña, como se observó en esta cohorte.
Los valores de los datos y análisis recopilados proporcionan información requerida para la estimación de tamaños de muestras de sujetos estadísticamente significativos en posteriores estudios. Los desafíos de procedimiento resueltos de conducir el piloto permiten un protocolo altamente refinado para lograr con éxito esta tarea.
En este estudio, la falta de un aumento sólido en el cumplimiento puede entenderse por la naturaleza logarítmica y dinámica del flujo hemodinámico e hidrodinámico intracraneal, permitiendo que los componentes individuales que comprenden el cumplimiento cambien, mientras que en general no lo hizo. Una intervención efectiva debería mejorar el dolor percibido por el sujeto y la discapacidad relacionada con el dolor de cabeza por migraña medido por estos instrumentos de CVRS utilizados. Los resultados de este estudio sugieren que la intervención de realineamiento del atlas puede asociarse con una reducción en la frecuencia de la migraña, una marcada mejoría en la calidad de vida que produce una reducción significativa en la discapacidad relacionada con el dolor de cabeza como se observa en esta cohorte. La mejora en los resultados de la CVRS crea un interés apremiante para estudios posteriores, para confirmar estos hallazgos, especialmente con un grupo de sujetos más amplio y un grupo placebo.
AGRADECIMIENTOS
Los autores reconocen al Dr. Noam Alperin, Alperin Diagnostics, Inc., Miami, FL; Kathy Waters, Coordinadora del estudio, y el Dr. Jordan Ausmus, Coordinador de radiografía, Britannia Clinic, Calgary, AB; Sue Curtis, Tecnóloga de MRI, Elliot Fong Wallace Radiology, Calgary, AB; y Brenda Kelly-Besler, RN, Coordinadora de Investigación, Calgary Headache Assessment and Management Program (CHAMP), Calgary, AB. El apoyo financiero es provisto por (1) Fundación Hecht, Vancouver, BC; (2) Fundación Tao, Calgary, AB; (3) Ralph R. Gregory Memorial Foundation (Canadá), Calgary, AB; y (4) Fundación de Investigación Cervical Superior (UCRF), Minneapolis, MN.
Abreviaturas
- ASC: complejo de subluxación de Atlas
- CHAMP: Calgary Headache Assessment and Management Program
- CSF: líquido cefalorraquídeo
- GSA: Gravity Stress Analyzer
- HIT-6: prueba de impacto de cefalea-6
- CVRS: calidad de vida relacionada con la salud
- ICCI: Índice de cumplimiento intracraneal
- ICVC: cambio de volumen intracraneal
- IQR: rango intercuartílico
- MIDAS: Escala de Evaluación de Discapacidad Migraña
- MSQL: Medida de calidad de vida específica para la migraña
- MSQL-E: medida de la calidad de vida específica de la migraña: emocional
- MSQL-P: Medida de la calidad de vida específica de la migraña
- MSQL-R: Calidad de vida específica para la migraña Medida-Restrictiva
- NUCCA: Asociación Nacional de Quiropráctica Cervical Superior
- PC-MRI: Imágenes por Resonancia Magnética con Contraste de Fase
- SLC: Supine Leg Check
- VAS: Visual Analog Scale.
Conflicto de intereses
Los autores declaran que no existen intereses financieros o de otro tipo que compitan con la publicación de este documento.
Contribución de los autores
H. Charles Woodfield III concibió el estudio, fue instrumental en su diseño, ayudó en la coordinación y ayudó a redactar el documento: introducción, métodos de estudio, resultados, discusión y conclusión. D. Gordon Hasick realizó una selección de sujetos para la inclusión / exclusión del estudio, proporcionó intervenciones NUCCA y supervisó a todas las personas en el seguimiento. Participó en el diseño del estudio y la coordinación de temas, ayudando a redactar la Introducción, Métodos NUCCA y Discusión del documento. Werner J. Becker examinó temas de inclusión / exclusión de estudios, participó en el diseño y coordinación del estudio y ayudó a redactar el documento: métodos de estudio, resultados y discusión, y conclusión. Marianne S. Rose realizó un análisis estadístico de los datos del estudio y ayudó a redactar el documento: métodos estadísticos, resultados y discusión. James N. Scott participó en el diseño del estudio, se desempeñó como consultor de imágenes revisando escaneos de patología y ayudó a redactar el documento: métodos de PC-MRI, resultados y discusión. Todos los autores leen y aprueban el trabajo final.
En conclusión, el estudio de caso con respecto a la mejora de los síntomas de la migraña después de la realineación de las vértebras atlas demostró un aumento en el resultado primario, sin embargo, los resultados promedio del estudio de investigación tampoco demostraron significación estadística. En total, el estudio de caso concluyó que los pacientes que recibieron tratamiento de realineamiento de vértebras atlas experimentaron una mejora considerable en los síntomas con días de dolor de cabeza disminuidos. Información referenciada del Centro Nacional de Información Biotecnológica (NCBI). El alcance de nuestra información se limita a la quiropráctica, así como a las lesiones y afecciones de la columna vertebral. Para discutir el tema, no dude en preguntar al Dr. Jimenez o contáctenos en 915-850-0900 .
Comisariada por el Dr. Alex Jiménez

Temas adicionales: dolor de cuello
El dolor de cuello es una queja común que puede resultar debido a una variedad de lesiones y / o condiciones. Según las estadísticas, las lesiones por accidentes de automóvil y lesiones por latigazo son algunas de las causas más frecuentes de dolor de cuello entre la población general. Durante un accidente automovilístico, el impacto repentino del incidente puede causar que la cabeza y el cuello se muevan bruscamente de un lado a otro en cualquier dirección, dañando las estructuras complejas que rodean la columna cervical. Los traumatismos de los tendones y ligamentos, así como los de otros tejidos del cuello, pueden causar dolor de cuello e irradiar síntomas por todo el cuerpo humano.

TEMA IMPORTANTE: EXTRA EXTRA: ¡Un más saludable!
OTROS TEMAS IMPORTANTES: EXTRA: ¿Lesiones en los deportes? | Vincent Garcia | Paciente | El Quiropráctico El Paso, TX