Estar involucrado en un accidente automovilístico puede causar daños o lesiones a las estructuras complejas de la columna cervical que pueden pasar desapercibidas durante meses si no se tratan. Médicamente conocidos como trastornos asociados al latigazo cervical, o latigazo cervical, los síntomas que resultan después de un accidente automovilístico a menudo pueden demorar días e incluso semanas o meses en manifestarse. El dolor persistente en el cuello que dura más de 3 meses se convierte en dolor crónico de cuello, un problema que puede ser difícil de manejar si no se trata en consecuencia. El dolor crónico de cuello también puede deberse a otros problemas subyacentes. El siguiente artículo demuestra qué tipos de métodos de tratamiento pueden ayudar a aliviar los síntomas crónicos de dolor de cuello y sus complicaciones asociadas, incluida la laxitud del ligamento capsular y la inestabilidad cervical.
Contenido
Dolor crónico de cuello: establecer la conexión entre la laxitud del ligamento capsular y la inestabilidad cervical
Resumen
El uso de modalidades convencionales para el dolor crónico de cuello sigue siendo discutible, principalmente porque la mayoría de los tratamientos han tenido un éxito limitado. Realizamos una revisión de la literatura publicada hasta diciembre 2013 sobre las modalidades de diagnóstico y tratamiento de los trastornos relacionados con el dolor crónico de cuello y concluimos que, a pesar de proporcionar un alivio temporal de los síntomas, estos tratamientos no abordan los problemas específicos de curación y no son probables para ofrecer curas a largo plazo. Los objetivos de esta revisión narrativa son proporcionar una visión general del dolor crónico de cuello en relación con la inestabilidad cervical, describir las características anatómicas de la columna cervical y el impacto de la laxitud del ligamento capsular, para analizar los trastornos que causan el dolor crónico de cuello y su actual tratamientos y, por último, presentar la proloterapia como una opción de tratamiento viable que cura los ligamentos dañados, restaura la estabilidad de la columna vertebral y resuelve el dolor crónico de cuello.
Los ligamentos capsulares son las principales estructuras estabilizadoras de las articulaciones facetarias en la columna cervical y han sido implicados como una fuente importante de dolor de cuello crónico. El dolor de cuello crónico a menudo refleja un estado de inestabilidad en la columna cervical y es un síntoma común a una serie de afecciones descritas en este documento, que incluyen hernia de disco, espondilosis cervical, lesión por latigazo cervical y trastorno asociado con latigazo cervical, síndrome posconcusión, insuficiencia vertebrobasilar y Barr - Síndrome de Liou.
Cuando los ligamentos capsulares se lesionan, se alargan y muestran laxitud, lo que causa un movimiento excesivo de las vértebras cervicales. En la columna cervical superior (C0-C2), esto puede causar una serie de otros síntomas que incluyen, pero no se limitan a, irritación nerviosa e insuficiencia vertebrobasilar con vértigo asociado, tinnitus, mareos, dolor facial, dolor en el brazo y migrañas. En la columna cervical inferior (C3-C7), esto puede causar espasmos musculares, crepitación y parestesias además del dolor crónico de cuello. En cualquier caso, la presencia de movimiento excesivo entre dos vértebras cervicales adyacentes y estos síntomas asociados se describe como inestabilidad cervical.
Por lo tanto, proponemos que en muchos casos de dolor crónico de cuello, la causa puede ser inestabilidad articular subyacente debido a la laxitud del ligamento capsular. Actualmente, las opciones de tratamiento curativo para este tipo de inestabilidad cervical son poco concluyentes e inadecuadas. Con base en estudios clínicos y experiencia con pacientes que han visitado nuestra clínica de dolor crónico con quejas de dolor crónico de cuello, afirmamos que la proloterapia ofrece una opción de tratamiento potencialmente curativa para el dolor crónico de cuello relacionado con la laxitud del ligamento capsular y la inestabilidad cervical subyacente.
Palabras clave: Articulación atlantoaxial, síndrome de Barr -Li ou, articulación facetaria C1-C2, laxitud del ligamento capsular, inestabilidad cervical, radiculopatía cervical, dolor de cuello crónico, articulaciones facetarias, síndrome posconmocional, proloterapia, espondilosis, insuficiencia vertebrobasilar, latigazo cervical.
Introducción
En el ámbito del control del dolor, un número cada vez mayor de pacientes resistentes al tratamiento se quedan con relativamente pocas opciones de tratamiento convencionales que alivien de forma efectiva y permanente sus síntomas de dolor crónico. El dolor crónico de la columna cervical es particularmente difícil de tratar, y los datos con respecto a la eficacia a largo plazo de las terapias tradicionales han sido extremadamente desalentadores [1]. Se ha informado que la prevalencia del dolor de cuello en la población general oscila entre el 30% y el 50%, y las mujeres con 50 constituyen la porción más grande [1-3]. Aunque muchos de estos casos se resuelven con el tiempo y requieren una intervención mínima, la tasa de recurrencia del dolor de cuello es alta, y aproximadamente un tercio de las personas sufrirá dolor crónico de cuello (definido como dolor que persiste por más de 6 meses) y 5% desarrollará una discapacidad significativa y una reducción en la calidad de vida [2, 4]. Para este grupo de pacientes con dolor crónico, la medicina moderna ofrece pocas opciones para la recuperación a largo plazo.
Los protocolos de tratamiento para el dolor de cuello agudo y subaguda son estándar y ampliamente aceptados [1, 2]. Sin embargo, los tratamientos convencionales para el dolor crónico de cuello siguen siendo discutibles e incluyen intervenciones como el uso de medicamentos antiinflamatorios no esteroideos (NSAID) y narcóticos para el control del dolor, collares cervicales, reposo, fisioterapia, terapia manual, ejercicios de fortalecimiento y bloqueo nervioso. Además, la literatura sobre los resultados del tratamiento a largo plazo no ha sido concluyente en el mejor de los casos [5-9]. El dolor crónico de cuello debido a una lesión por latigazo cervical o un trastorno asociado al latigazo cervical (WAD) es particularmente resistente al tratamiento a largo plazo; el tratamiento convencional para estas afecciones puede brindar un alivio temporal, pero los resultados a largo plazo han sido decepcionantes [10].
A la luz de las pobres opciones de tratamiento y resultados para el dolor crónico de cuello, proponemos que en muchos de estos casos, la afección subyacente puede estar relacionada con la laxitud del ligamento capsular y la posterior inestabilidad articular de la columna cervical. Si este es el caso y la inestabilidad articular es el problema fundamental que causa el dolor crónico de cuello, se puede justificar un nuevo enfoque de tratamiento.
El diagnóstico de dolor crónico de cuello debido a la inestabilidad cervical es particularmente desafiante. En la mayoría de los casos, las herramientas de diagnóstico para detectar la inestabilidad cervical han sido inconsistentes y carecen de especificidad [11-15], y por lo tanto son inadecuadas. Una mejor comprensión de la patogenia de la inestabilidad cervical puede permitir a los médicos reconocer y tratar la enfermedad de manera más efectiva. Por ejemplo, cuando la inestabilidad cervical está relacionada con la lesión de tejidos blandos (p. Ej., Ligamentos) solos y no con fracturas, la modalidad de tratamiento debería ser una que estimule la regeneración y reparación del tejido blando afectado.

En ese contexto, la proloterapia integral con dextrosa ofrece una opción de tratamiento prometedora para resolver la inestabilidad cervical y el dolor y la discapacidad posteriores que causa. La anatomía distinta de la columna cervical y la patología de la inestabilidad cervical descrita en este documento subyacen a la lógica para tratar la afección con proloterapia.
Anatomía
La columna cervical consta de las primeras siete vértebras de la columna vertebral y está dividida en dos segmentos, la región cervical superior (C0-C2) y la región cervical inferior (C3-C7). A pesar de tener los cuerpos vertebrales más pequeños, la columna cervical es el segmento más móvil de toda la columna vertebral y debe soportar un alto grado de movimiento. En consecuencia, depende en gran medida del tejido ligamentoso para estabilizar el cuello y la columna vertebral, así como para controlar el movimiento normal de la articulación; como resultado, la columna cervical es muy susceptible a las lesiones.
La columna cervical superior consta de C0, llamada occipucio, y las dos primeras vértebras cervicales, C1 y C2, o atlas y eje, respectivamente. C1 y C2 son más especializados que el resto de las vértebras cervicales. C1 tiene forma de anillo y carece de cuerpo vertebral. C2 tiene un cuerpo vertebral prominente llamado apófisis odontoides o guaridas que actúa como un punto de pivote para el anillo C1 [16]. Este movimiento de pivote (Fig.? 1), junto con la falta de discos intervertebrales en la columna cervical superior, permite más movimiento y rotación de la articulación, facilitando así la movilidad en lugar de la estabilidad [17]. En conjunto, la columna cervical superior es responsable del 50% de la flexión y extensión total del cuello en la articulación atlantooccipital (C0-C1), así como del 50% de la rotación total del cuello que se produce en la articulación atlanto-axial (C1-C2). ) [dieciséis]. Este movimiento es posible porque el atlas (C16) gira alrededor del eje (C1) a través de las guaridas y el arco anterior del atlas.

Figura 1: Inestabilidad rotacional atlantoaxial. El atlas se muestra en la posición girada sobre el eje. El pivote es la apófisis odontoides colocada excéntricamente. En rotación, la pared del agujero vertebral de Cl disminuye la apertura del canal espinal entre Cl y C2. Esto puede causar potencialmente migrañas, pinzamiento de la raíz nerviosa C2, mareos, insuficiencia vertebrobasilar, ataques de caída; síndrome de cuello-lengua, síndrome de Barr -Li ou, dolor de cuello severo y tinnitus.
La estabilidad intrínseca y pasiva de la columna vertebral la proporcionan los discos intervertebrales y las estructuras ligamentosas circundantes. La columna cervical superior está estabilizada únicamente por ligamentos, incluidos los ligamentos transverso, alar y capsular. El ligamento transverso se extiende detrás de las guaridas, se origina en un pequeño tubérculo en el lado medial de una masa lateral del atlas y se inserta en el tubérculo idéntico en el otro lado. Por lo tanto, el ligamento transverso restringe la flexión de la cabeza y el desplazamiento anterior del atlas. Los ligamentos alares izquierdos y derechos se originan en las guaridas posteriores y se unen a los cóndilos occipitales medial en los lados ipsilaterales. Trabajan para limitar la rotación axial y se encuentran bajo la mayor tensión en rotación y flexión. Al mantener C1 y C2 en la posición adecuada, los ligamentos transversales y alares ayudan a proteger la médula espinal, el tronco encefálico y el sistema nervioso del exceso de movimiento en la espina cervical superior [18].
La columna cervical inferior, aunque menos especializada, permite el 50% restante de la flexión, extensión y rotación del cuello. Cada vértebra en esta región (C3-C7) tiene un cuerpo vertebral, entre el cual se encuentra un disco intervertebral, la estructura avascular más grande del cuerpo. Este disco es una pieza de fibrocartílago que ayuda a amortiguar las articulaciones y permite una mayor estabilidad y se compone de un núcleo pulposo gelatinoso interno, que está rodeado por un anillo fibroso fibroso externo. El núcleo pulposo está diseñado para soportar cargas de compresión y el anillo fibroso, para resistir la tensión, cortante y torsión [19]. El anillo fibroso se cree que determina el correcto funcionamiento de todo el disco intervertebral [20] y se ha descrito como una estructura laminar que consiste en 15-26 distintas capas concéntricas de fibrocartílago que constituyen una matriz de fibra entrecruzada [19]. Sin embargo, la forma de esta estructura ha sido discutida. Un estudio de microdisección con cadáveres informó que el anillo fibroso cervical no consiste en láminas concéntricas de fibras de colágeno como ocurre en los discos lumbares. En cambio, los autores sostienen que la arquitectura tridimensional del anillo fibroso cervical es más parecida a la de un ligamento interóseo anterior en semicírculo que rodea el núcleo pulposo [21].
Además de los discos, los ligamentos múltiples y las dos articulaciones sinoviales en cada par de vértebras adyacentes (articulaciones facetarias) permiten movimientos controlados, totalmente tridimensionales. Los ligamentos capsulares se envuelven alrededor de cada articulación facetaria, lo que ayuda a mantener la estabilidad durante la rotación del cuello. Cada vértebra en la columna cervical inferior (además de C2) contiene una apófisis espinosa que sirve como un sitio de unión para los ligamentos interespinales. Estos tejidos conectan procesos espinosos adyacentes y limitan la flexión de la columna cervical. Anteriormente, se encuentran con el ligamentum flavum.
Otros tres ligamentos, el ligamento amarillo, el ligamento longitudinal anterior (ALL) y el ligamento longitudinal posterior (PLL), ayudan a estabilizar la columna cervical durante el movimiento y protegen contra el exceso de flexión y la extensión de las vértebras cervicales. Desde C1-C2 hasta el sacro, el ligamento flavial discurre por la cara posterior del canal espinal y une las láminas de las vértebras adyacentes a la vez que ayuda a mantener una postura correcta del cuello. ALL y PLL corren junto a los cuerpos vertebrales. La LLA comienza en el occipucio y discurre en sentido anterior al sacro anterior, lo que ayuda a estabilizar las vértebras y los discos intervertebrales y limita la extensión espinal. El PLL también ayuda a estabilizar las vértebras y los discos intervertebrales, así como a limitar la flexión espinal. Se extiende desde el cuerpo del eje hasta el sacro posterior y se extiende dentro de la cara anterior del canal espinal a través del ligamento flavo.
Una apófisis espinosa y dos procesos transversales emanan del arco neural (o arco vertebral) que se encuentra en la cara posterior de la columna vertebral cervical. Los procesos transversales son prominencias óseas que sobresalen postero-lateralmente y sirven como sitios de unión para varios músculos y ligamentos. Con la excepción de C7, cada uno de estos procesos tiene un foramen que permite el paso de la arteria vertebral hacia el cerebro; el proceso transversal C7 tiene agujeros que permiten el paso de la vena vertebral y los nervios simpáticos [22]. Los procesos transversales de las vértebras cervicales están conectados a través de los ligamentos intertransversos; cada uno une un proceso transversal al siguiente y ayuda a limitar la flexión lateral de la columna cervical.
Las articulaciones facetarias
La apófisis articular inferior de la vértebra cervical superior, excepto C0-C1, y la apófisis articular superior de la vértebra cervical inferior se unen para formar las articulaciones facetarias de la columna cervical; en el caso de C0-C1, la apófisis articular inferior de C1 se une a los cóndilos occipitales. También conocidas como articulaciones cigapofisarias (Fig.? 2), las articulaciones facetarias son diarrtrodiales, lo que significa que funcionan de manera similar a la articulación de la rodilla en el sentido de que contienen células sinoviales y líquido articular y están rodeadas por una cápsula. También contienen un menisco que ayuda a amortiguar aún más la articulación y, al igual que la rodilla, están revestidos por cartílago articular y rodeados por ligamentos capsulares, que estabilizan la articulación. Estos ligamentos capsulares mantienen las vértebras adyacentes entre sí, y el cartílago articular en ellos está alineado de manera que sus superficies de tejido opuestas proporcionan un entorno de baja fricción [23].
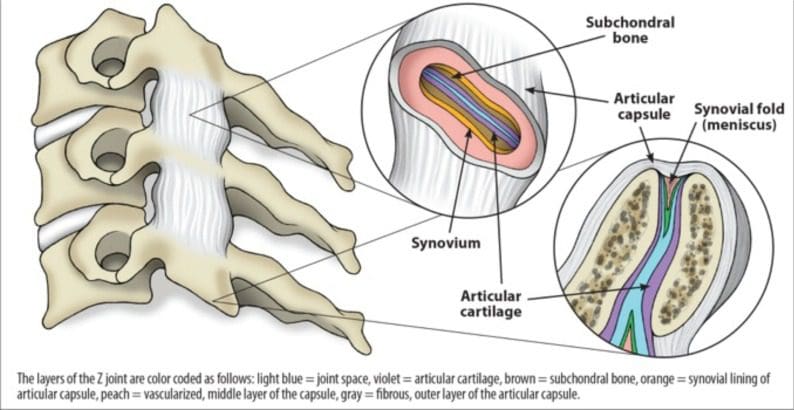
Figura 2: Articulación típica Z (zygapophyseal / faceta). Cada articulación facetaria tiene cartílago articular, la membrana sinovial donde se produce el líquido sinovial y un menisco.
Hay una cierta disimilitud en la anatomía de la articulación facetaria entre la columna cervical superior e inferior. Incluso en la región cervical superior, las articulaciones facetarias C0-C1 y C1-C2 difieren anatómicamente. En C0-C1, la forma convexa de los cóndilos occipitales les permite encajar en la superficie cóncava del proceso articular inferior. Las uniones facetarias C1-C2 están orientadas de forma cráneo-caudal, lo que significa que se ejecutan de forma más paralela a sus procesos transversales. Como tales, sus ligamentos capsulares son normalmente relativamente laxos, y por lo tanto, son intrínsecamente menos estables y están destinados a facilitar la movilidad (es decir, la rotación) [23, 24].
Por el contrario, las articulaciones facetarias de la columna cervical inferior se colocan en un ángulo mayor. En el plano transversal, los ángulos de las juntas facetarias derecha e izquierda C2-C3 se estiman en 32 ° a 65 ° y 32 ° a 60 °, respectivamente, mientras que los de las juntas facetarias C6-C7 suelen ser más pronunciados a 45 °. a 75 ° y 50 ° a 78 ° [25]. A medida que la columna cervical se extiende hacia abajo, el ángulo de la articulación facetaria se agranda, de modo que la articulación se inclina hacia atrás y hacia abajo. Por lo tanto, las articulaciones facetarias de la columna cervical inferior tienen progresivamente menos rotación que las de la columna cervical superior. Además, la presencia de discos intervertebrales ayuda a dar más estabilidad a la columna cervical inferior.
Sin embargo, una lesión en cualquiera de las articulaciones facetarias puede causar inestabilidad en la columna cervical. Los investigadores han encontrado que existe un continuo entre la cantidad de trauma y el grado de inestabilidad de las facetas cervicales, con mayor trauma que causa un mayor grado de inestabilidad de la faceta [26-28].
Ligamentos capsulares cervicales
Los ligamentos capsulares son extremadamente fuertes y sirven como el tejido estabilizador principal en la columna vertebral. Se encuentran cerca de los centros de rotación intervertebral y proporcionan una estabilidad significativa en el cuello, especialmente durante la rotación axial [29]; en consecuencia, sirven como componentes esenciales para garantizar la estabilidad del cuello con el movimiento. Los ligamentos capsulares tienen una gran fuerza de pico y potencial de elongación, lo que significa que pueden soportar grandes fuerzas antes de la ruptura. Esto se demostró en un estudio mecánico dinámico en el que se demostró que los ligamentos capsulares y el ligamento amarillo tenían la mayor fuerza pico promedio, hasta 220 N y 244 N, respectivamente [30]. Esto se informó como considerablemente mayor que la fuerza mostrada en el ligamento longitudinal anterior y el tercio medio del disco.
Si bien se ha informado mucho acerca de la fortaleza de los ligamentos capsulares en relación con la estabilidad cervical, cuando se dañan, estos ligamentos pierden su fuerza y no son capaces de soportar adecuadamente la columna cervical. Por ejemplo, en un estudio en animales, se demostró que la eliminación secuencial de los ligamentos capsulares ovejas y facetas cervicales provocó un incremento indebido en el rango de movimiento, especialmente en rotación axial, flexión y extensión con la progresión de caudal [31]. Los estudios en cadáveres humanos también han indicado que la sección o lesión de los ligamentos capsulares articulares aumenta significativamente la rotación axial y la flexión lateral [32, 33]. Específicamente, el mayor incremento en la rotación axial con daño a una articulación facetaria unilateral fue 294% [33].
La laxitud del ligamento capsular puede ocurrir instantáneamente como un solo macrotrauma, como una lesión por latigazo, o puede desarrollarse lentamente como microtraumatismos acumulativos, como los de posturas repetitivas hacia adelante o con la cabeza inclinada. En cualquier caso, la causa de la lesión ocurre a través de mecanismos similares, lo que lleva a la laxitud del ligamento capsular y al movimiento excesivo de las articulaciones facetarias, lo que a menudo resulta en inestabilidad cervical. Cuando la laxitud del ligamento se desarrolla con el tiempo, se define como creep (Fig. 3) y se refiere al alargamiento de un ligamento bajo una tensión constante o repetitiva [34]. Si bien esto constituye lesiones de ligamento de subfunción de bajo nivel, puede representar la gran mayoría de los casos de inestabilidad cervical y potencialmente puede incapacitar a las personas debido a dolor incapacitante, vértigo, tinnitus u otros síntomas concomitantes de inestabilidad cervical. Estos síntomas pueden ser causados por tensiones inducidas por elongación de los ligamentos capsulares; estas distensiones pueden progresar a posteriores desgarros por subfunción en las fibras del ligamento o laxitud en los ligamentos capsulares, lo que lleva a inestabilidad a nivel de las articulaciones facetarias cervicales [35]. Esto es más evidente cuando se gira el cuello (es decir, mirando hacia la izquierda o hacia la derecha) y ese movimiento produce un sonido de crujido o estallido. La inestabilidad clínica indica que la columna no puede mantener el movimiento y la función normales entre las vértebras bajo cargas fisiológicas normales, lo que induce irritación de los nervios, posible deformación estructural y / o dolor incapacitante.
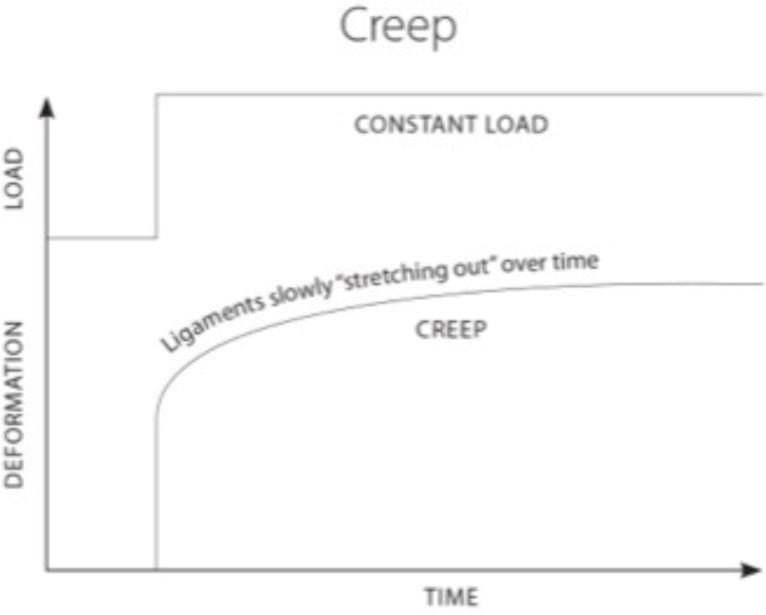
Figura 3: Laxitud del ligamento y fluencia. Cuando los ligamentos están bajo un estrés constante, muestran un comportamiento de fluencia. Creep se refiere a un aumento de la tensión dependiente del tiempo y hace que los ligamentos se "estiren" con el tiempo.
Además, los ligamentos capsulares que rodean las articulaciones facetarias están altamente inervados por terminaciones nerviosas mecanoreceptivas y nociceptivas. Por lo tanto, la articulación facetaria se ha considerado durante mucho tiempo la principal fuente de dolor espinal crónico [36-38]. Además, se ha demostrado que la lesión de estos nervios afecta la función conjunta general de las articulaciones facetarias [39]. Por lo tanto, la lesión de los ligamentos capsulares y las posteriores terminaciones nerviosas podría explicar la prevalencia del dolor crónico y la inestabilidad articular en las articulaciones facetarias de la columna cervical.
Inestabilidad cervical
La inestabilidad clínica no debe confundirse con la hiperlaxitud. En general, la inestabilidad implica una condición patológica con síntomas resultantes, mientras que la hipermovilidad articular por sí sola no lo hace (Fig. 4). La inestabilidad clínica se refiere a una pérdida de rigidez de movimiento en un segmento espinal particular cuando la aplicación de fuerza sobre él produce mayor (s) desplazamiento (s) de lo que se vería de otra manera en una estructura normal. En la inestabilidad clínica, los síntomas como el dolor y los espasmos musculares se pueden experimentar dentro del rango de movimiento de una persona, no solo en su punto de extensión más lejano. Estos espasmos musculares pueden causar un dolor intenso y son la respuesta del cuerpo a la inestabilidad cervical, ya que los ligamentos actúan como órganos sensoriales involucrados en los reflejos ligamento-musculares. El reflejo ligamento-muscular es un reflejo protector que emana de los mecanorreceptores (es decir, corpúsculos de Pacini, órganos tendinosos de Golgi y terminaciones de Ruffini) en los ligamentos y se transmite a los músculos. La activación posterior de estos músculos ayuda a preservar la estabilidad articular, ya sea directamente por los músculos que cruzan la articulación o indirectamente por los músculos que no cruzan la articulación pero limitan el movimiento de la articulación [40].
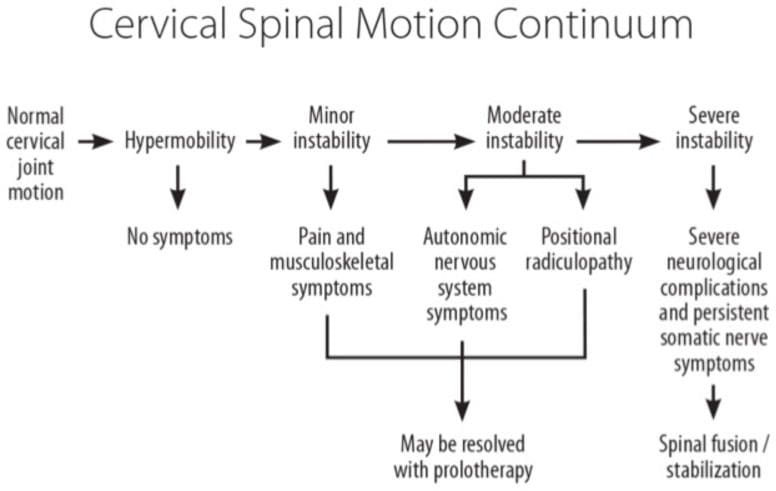
Figura 4: Continuo de movimiento espinal cervical y papel de la proloterapia. Cuando se produce inestabilidad espinal leve o moderada, el tratamiento con proloterapia puede ser beneficioso para aliviar los síntomas y restablecer la función normal de la articulación cervical.
En una articulación clínicamente inestable donde existe una lesión neurológica, se presume que la articulación ha sufrido un daño más severo en sus estructuras estabilizadoras, que pueden incluir las propias vértebras. Por el contrario, las articulaciones que son hipermóviles demuestran una mayor movilidad segmentaria, pero son capaces de mantener su estabilidad y funcionar normalmente bajo cargas fisiológicas [41].
La inestabilidad clínica puede clasificarse como leve, moderada o grave, y la posterior se asocia con una lesión catastrófica. Las lesiones menores de la columna cervical son aquellas que involucran tejidos blandos solos sin evidencia de fractura y son las causas más comunes de inestabilidad cervical. La inestabilidad clínica leve o moderada es aquella que no presenta lesión neurológica (somática) y generalmente se debe a microtraumatismos acumulativos.
Diagnóstico de inestabilidad cervical
La inestabilidad cervical es un diagnóstico que se basa principalmente en la historia clínica del paciente (es decir, los síntomas) y el examen físico porque aún no se han estandarizado radiografías funcionales o imágenes capaces de diagnosticar la inestabilidad cervical o detectar tejido ligamentoso roto sin la presencia de lesiones óseas. [24]. Por ejemplo, en un estudio de autopsia de muestras de criosección de la columna cervical, [42] sólo una de cada diez roturas ligamentosas macroscópicas fue evidente en la radiografía. Además, a menudo hay poca correlación entre el grado de inestabilidad o hipermovilidad que se muestra en los estudios radiográficos y los síntomas clínicos [43-45]. Incluso después de lesiones graves por latigazo cervical, las radiografías simples suelen ser normales a pesar de los hallazgos clínicos que indican la presencia de daño en los tejidos blandos.
Sin embargo, la tomografía computarizada funcional (fCT) y la resonancia magnética (fMRI) y la radiografía de movimiento digital (DMX) son capaces de describir adecuadamente la patología de inestabilidad cervical [46, 47]. Los estudios que usan TCF para diagnosticar el ligamento de los tejidos blandos o las lesiones posteriores al latigazo cervical han demostrado la capacidad de esta técnica para mostrar un exceso de movimiento atlantooccipital o atlantoaxial durante la rotación axial [48, 49]. Esto es especialmente pertinente cuando los pacientes tienen signos y síntomas de inestabilidad cervical, pero tienen resonancias magnéticas normales en una posición neutral.
La tecnología de imágenes funcionales, a diferencia de las películas estándar estáticas, es necesaria para la representación radiológica adecuada de la inestabilidad en la columna cervical porque proporcionan imágenes dinámicas del cuello durante el movimiento y son útiles para evaluar la presencia y el grado de inestabilidad cervical (figura? 5). ). También existen pruebas de exploración física especializadas específicas para la inestabilidad cervical superior, como la prueba de Sharp-Purser, la prueba de flexión cervical superior y la prueba de flexión-rotación cervical.
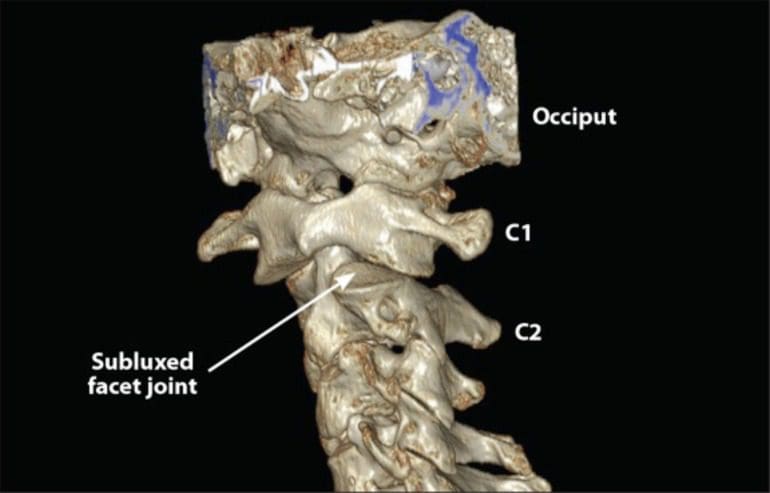
Figura 5: 3D Tomografía computarizada de la columna cervical superior. La inestabilidad C1-C2 se puede ver fácilmente en el paciente, ya que 70% de faceta articular C1 se subluxa posteriormente (flecha) en la faceta C2 cuando el paciente gira la cabeza (gira la cabeza hacia la izquierda y luego hacia la derecha).
Patología cervical superior e inestabilidad
Aunque no suele ser aparente radiográficamente, la lesión de los ligamentos y tejidos blandos de C0-C2 por traumatismo de cabeza o cuello es más probable que las fracturas cervicales o la subluxación de los huesos [50, 51]. La laxitud del ligamento en el complejo C0-C1-C2 es causada principalmente por movimientos rotacionales, especialmente aquellos que involucran flexión lateral y rotación axial [52-54]. En los traumatismos severos del cuello, especialmente en aquellos con rotación, hasta el 25% de las lesiones totales se puede atribuir a lesiones de ligamentos de C0-C2 solo. Aunque algunas lesiones ligamentarias en la región C0-C2 pueden causar un deterioro neurológico severo, la mayoría involucra cargas por subfractura en las articulaciones facetarias y los ligamentos capsulares, que son la principal fuente de dolor crónico en el trauma posterior al cuello [26, 55] .
Debido a su falta de estabilidad ósea, la columna cervical superior también es vulnerable a lesiones por la manipulación a alta velocidad. Los ligamentos capsulares de la articulación atlanto-axial son especialmente susceptibles a la lesión por empujes rotacionales, y por lo tanto, pueden estar en riesgo durante la manipulación mediada mecánicamente. Los ligamentos capsulares en la articulación occipitaliana funcionan como estabilizadores articulares y también pueden lesionarse debido a fuerzas excesivas o anormales [46].
La tensión excesiva en los ligamentos capsulares puede causar inestabilidad cervical superior y dolor relacionado en el cuello [56]. La tensión del ligamento capsular aumenta durante las posturas anormales, lo que provoca la elongación de los ligamentos capsulares, con magnitudes aumentadas hasta un 70% del normal [57]. Tal alargamiento excesivo de los ligamentos induce laxitud en las articulaciones facetarias, lo que pone a la columna cervical en mayor riesgo de más cambios degenerativos e inestabilidad. Por lo tanto, la lesión del ligamento capsular parece causar inestabilidad cervical superior debido a la laxitud en la estructura estabilizadora de las articulaciones facetarias [58].
Dolor cervical versus Radiculopatía cervical
Según la Asociación Internacional para el Estudio del Dolor (IASP, por sus siglas en inglés), el dolor espinal cervical es un dolor que se percibe en cualquier parte de la región posterior de la columna cervical, definiéndolo además como un dolor que se percibe como que surge de cualquier lugar dentro de la región delimitada superiormente por la línea nucal superior, inferiormente por una línea transversal imaginaria a través de la punta de la primera apófisis espinosa torácica, y lateralmente por planos sagitales tangenciales a los bordes laterales del cuello [59]. De manera similar, el dolor cervical se divide igualmente por un plano transversal imaginario en dolor cervical superior y dolor cervical inferior. El dolor suboccipital es aquel que se encuentra entre la línea nucal superior y una línea transversal imaginaria a través de la punta de la segunda apófisis espinosa cervical. Asimismo, se percibe que el dolor cérvico-occipital surge en la región cervical y se extiende sobre la región occipital del cráneo. Estas fuentes de dolor podrían ser el resultado de una inestabilidad cervical subyacente.
El IASP define el dolor radicular como el que surge en una extremidad o en la pared del tronco, causado por la activación ectópica de fibras aferentes nociceptivas en un nervio espinal o sus raíces o por otros mecanismos neuropáticos, y puede ser episódico, recurrente o súbito [59] . Clínicamente, hay una tasa 30% de síntomas radiculares durante la rotación axial en aquellos con inestabilidades de los rotadores [60]. Por lo tanto, el dolor radicular también puede ser el resultado de la inestabilidad cervical subyacente.
Con la laxitud del ligamento capsular, se producen cambios hipertróficos en la articulación facetaria (incluida la osteofitosis) a medida que progresa la degeneración cervical, lo que provoca una invasión de las raíces nerviosas cervicales a medida que salen de la espina dorsal a través de los agujeros neurales. Esta condición se llama radiculopatía cervical y se manifiesta como dolor punzante, entumecimiento y / u hormigueo en la extremidad superior en el área de la raíz nerviosa afectada.
Los agujeros neurales se encuentran entre el disco intervertebral y las articulaciones de Luschka (articulaciones no colaterales) en la parte anterior y la articulación facetaria posterior. Sus bordes superior e inferior son los pedículos de los cuerpos vertebrales adyacentes. Las raíces nerviosas cervicales son vulnerables a la compresión o lesión por las articulaciones facetarias en la parte posterior o por las articulaciones de Luschka y el disco intervertebral anterior.
Los estudios sobre cadáveres han demostrado que las raíces nerviosas cervicales ocupan hasta el 72% del espacio en los agujeros neurales [61]. Normalmente, esto proporciona un amplio espacio para que los nervios funcionen de manera óptima. Sin embargo, si se lesionan la columna cervical y los ligamentos capsulares, puede ocurrir hipertrofia de la articulación facetaria y degeneración de los discos cervicales. Con el tiempo, esto provoca un estrechamiento de los agujeros neurales (Fig.? 6) y una disminución del espacio para la raíz nerviosa. En caso de otra lesión de ligamentos, puede producirse inestabilidad de los huesos hipertrofiados y reducir aún más la permeabilidad del agujero neural.
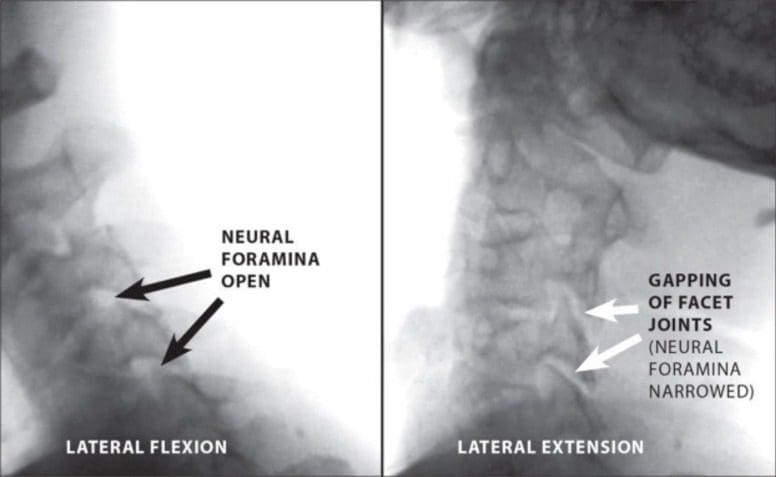
Figura 6: Radiografía digital de movimiento que demuestra la inestabilidad cervical multinivel. El estrechamiento neural del foraminal se muestra en dos niveles durante la extensión lateral versus la flexión lateral.
La radiculopatía cervical de una lesión del ligamento capsular típicamente produce síntomas radiculares intermitentes que se vuelven más evidentes cuando el cuello se mueve en una determinada dirección, como durante la rotación, la flexión o la extensión. Estos movimientos pueden causar invasión en las raíces nerviosas cervicales y parestesias posteriores a lo largo de la vía del nervio afectado y puede ser la razón por la cual la evidencia de radiculopatía cervical no aparece en la RM estándar o en la TC.
Cuando la hernia discal es la causa de la radiculopatía cervical, por lo general se presenta con un inicio agudo de dolor severo en el cuello y el brazo no aliviado por ninguna posición y, a menudo, da lugar a la invasión de una raíz nerviosa cervical. Si bien la hernia discal se puede ver fácilmente en la RM (no funcional) de rutina o en la TC, la evidencia de radiculopatía por inestabilidad cervical no puede. La mayoría de los casos de radiculopatía aguda por hernia discal se resuelve con terapias activas o pasivas no quirúrgicas, pero algunos pacientes continúan teniendo síntomas clínicamente significativos, en cuyo caso se pueden realizar tratamientos quirúrgicos como descompresión cervical anterior con fusión o laminoforaminotomía cervical posterior [62 ] La radiculopatía cervical también está fuertemente asociada con la espondilosis, una enfermedad generalmente atribuida al envejecimiento que implica una degeneración general de la columna cervical. El trastorno se caracteriza por cambios degenerativos en el disco intervertebral, osteofitosis de los cuerpos vertebrales e hipertrofia de las articulaciones facetarias y arcos laminares. Dado que más de un segmento de la columna cervical generalmente se ve afectado en la espondilosis, los síntomas de la radiculopatía son más difusos que los típicos de la hernia discal unilateral unilateral y se presentan como parestesias en el cuello, la parte media superior de la espalda y el brazo.

Información del Dr. Alex Jiménez
"Estuve involucrado en un accidente automovilístico que me dejó con dolor crónico de cuello. ¿Qué podría estar causando mis dolorosos y persistentes síntomas de dolor de cuello?`` Estar involucrado en un accidente automovilístico puede ser una experiencia traumática, que resulta en daños físicos y mentales. Las lesiones asociadas al latigazo cervical son algunos de los diagnósticos más comunes detrás de los casos reportados de dolor de cuello crónico después de un accidente automovilístico. Durante un accidente automovilístico, la fuerza del impacto puede sacudir bruscamente la cabeza hacia adelante y hacia atrás, estirando las estructuras complejas alrededor de la columna cervical más allá de su rango natural, causando daños o lesiones. su mecanismo de lesión y métodos de tratamiento eficaces para el dolor de cuello.
Espondilosis cervical: la conexión de inestabilidad
Se ha descrito previamente que la espondilosis se presenta en tres etapas: la etapa disfuncional, la etapa inestable y la etapa de estabilización (fig. 7) [63]. La espondilosis comienza con un trauma repetitivo, como tensiones rotacionales o fuerzas de compresión en la columna. Esto provoca lesiones en las articulaciones facetarias que pueden comprometer los ligamentos capsulares. La fase disfuncional se caracteriza por lesiones del ligamento capsular y la subsiguiente degeneración del cartílago y sinovitis, lo que finalmente conduce a un movimiento anormal en la columna cervical. Con el tiempo, la disfunción de la articulación facetaria se intensifica a medida que se produce laxitud capsular. Esta respuesta de estiramiento puede causar inestabilidad cervical, marcando la etapa inestable. Durante esta progresión, se está produciendo una degeneración continua en los discos intervertebrales, junto con otras partes de la columna cervical. La anquilosis (endurecimiento de las articulaciones) también puede ocurrir en el segmento inestable de la columna cervical y, en raras ocasiones, causa atrapamiento de los nervios espinales cercanos. La fase de estabilización ocurre con la formación de osteofitos marginales cuando el cuerpo intenta curar la columna. Estos depósitos óseos puente pueden conducir a una fusión natural de las vértebras afectadas [64].
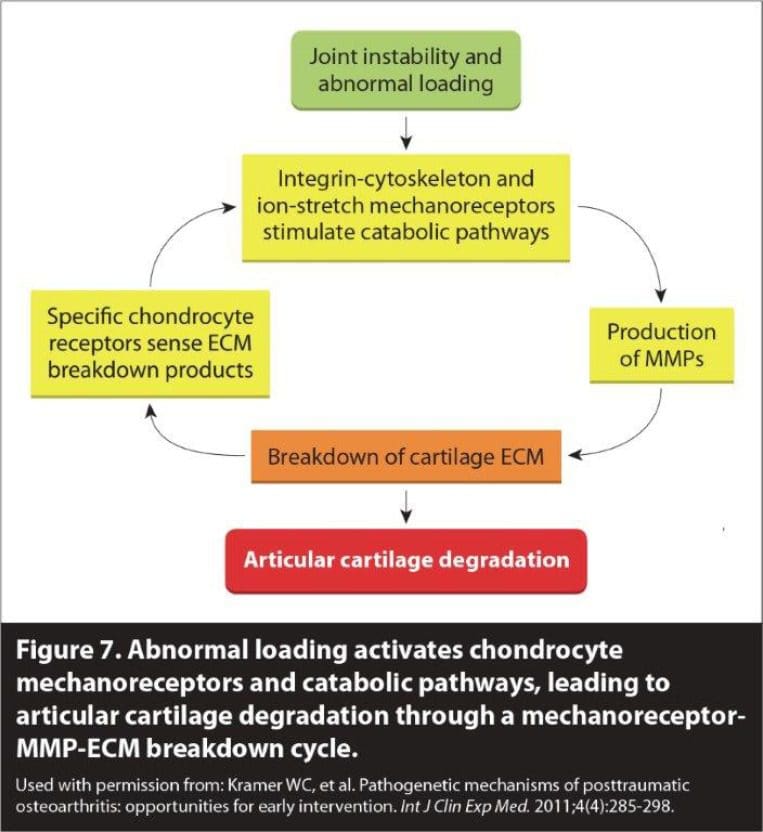
Figura 7: OA cervical: las fases 3 de la cascada degenerativa. Utilizado con permiso de: Kramer WC, et al. Mecanismos patogénicos de la osteoartritis postraumática: oportunidades para la intervención temprana. Int J Clin Exp Me d. 2011; 4 (4): 285-298.
La cascada degenerativa, sin embargo, comienza mucho antes de que los síntomas se vuelvan evidentes. Inicialmente, la espondilosis se desarrolla silenciosamente y es asintomática [65]. Cuando se desarrollan síntomas de espondilosis cervical, generalmente son inespecíficos e incluyen dolor de cuello y rigidez [66]. Solo en raras ocasiones se desarrollan síntomas neurológicos (es decir, radiculopatía o mielopatía), y con mayor frecuencia ocurren en personas con canales espinales estrechados congénitamente [67]. Los hallazgos del examen físico a menudo se limitan a un rango restringido de movimiento del cuello y una sensibilidad escasamente localizada. Los síntomas clínicos comúnmente se manifiestan cuando una nueva lesión del ligamento cervical se superpone a la degeneración subyacente. En pacientes con espondilosis y laxitud del ligamento capsular subyacente, es más probable que ocurra radiculopatía cervical porque los agujeros neurales ya pueden reducirse por hipertrofia de la articulación facetaria y degeneración discal, lo que permite que cualquier nueva lesión pellizque más fácilmente una raíz nerviosa que sale.
Por lo tanto, existen razones de peso para creer que las lesiones de la articulación facetaria / ligamento capsular en la columna cervical pueden ser una base etiológica de la cascada degenerativa en la espondilosis cervical y pueden ser responsables de la inestabilidad cervical concomitante. Los modelos animales utilizados para iniciar la degeneración del disco en estudios de investigación han mostrado la inducción de inestabilidad espinal a través de la lesión de las articulaciones facetarias [68, 69]. En modelos similares, las lesiones del ligamento capsular de las articulaciones facetarias causaron inestabilidad multidireccional de la columna cervical, aumentando enormemente el movimiento de rotación axial que se correlaciona con las lesiones del disco cervical [31, 28, 70, 71]. Utilizando muestras humanas, se ha demostrado que procedimientos quirúrgicos como la discectomía provocan un aumento inmediato del movimiento de los segmentos afectados [72]. Se sabe que los procedimientos de estabilización, como la fusión del cuello, crean una mayor presión sobre los segmentos espinales cervicales adyacentes; esto se conoce como enfermedad del segmento adyacente. Esto puede ocurrir cuando la pérdida de movimiento de la fusión cervical provoca un mayor cizallamiento y un aumento de la rotación y la tensión de tracción en las vértebras adyacentes en las articulaciones facetarias [73-75]. Por lo tanto, la inestabilidad puede `` viajar '' hacia arriba o hacia abajo desde el segmento fusionado, lo que fomenta la degeneración del disco. Estos hallazgos apoyan la teoría de que el estrés y la inestabilidad introducidos por iatrogenia en los segmentos espinales adyacentes contribuyen a la patogenia de la espondilosis cervical [74].
Traumatismo cervical
El daño a los ligamentos cervicales por traumatismo cervical ha sido bien estudiado, sin embargo, estas lesiones a menudo son difíciles de diagnosticar y tratar. Las radiografías estándar a menudo no revelan lesiones presentes en la columna cervical y, como consecuencia, estas lesiones no se informan y los pacientes quedan sin el tratamiento adecuado para su afección [76]. Parte de la dificultad radica en el hecho de que una lesión importante en la columna cervical solo puede producir síntomas menores en algunos pacientes, mientras que una lesión menor puede producir síntomas más severos en otros [77]. Estos síntomas incluyen dolor de cuello agudo y / o crónico, dolor de cabeza, mareos, vértigo y parestesias en las extremidades superiores [78, 79].
La resonancia magnética y los estudios de autopsia han demostrado una asociación entre los síntomas crónicos en pacientes con latigazo cervical y las lesiones en los discos cervicales, ligamentos y articulaciones facetarias [42, 80]. El éxito en aliviar el dolor de cuello en pacientes con latigazo ha sido documentado por numerosos estudios clínicos usando bloqueo de nervios y ablación por radiofrecuencia de aferentes de articulaciones facetarias, incluyendo los nervios del ligamento capsular, de tal manera que se ha desarrollado un interés creciente en las relaciones entre las articulaciones facetarias y capsulares y disfunción post-latigazo cervical y síntomas relacionados [36, 81].
Múltiples estudios han implicado a la articulación facetaria cervical y su cápsula como un sitio anatómico primario de lesión durante la exposición al cuello cervical [55, 57, 82, 83]. Otros han demostrado que la lesión de las articulaciones facetarias cervicales y de los ligamentos capsulares es la causa más común de dolor en pacientes post-latigazo cervical [84-86]. Los estudios cine fotográficos y cineradiográficos de cadáveres y personas muestran que bajo las condiciones del latigazo cervical, se produce una fuerza de alto impacto resultante en las articulaciones facetarias cervicales, lo que provoca su lesión y la posibilidad de inestabilidad de la columna cervical [84].
En el trauma por latigazo cervical, hasta 10 veces se absorbe más fuerza en los ligamentos capsulares que en el disco intervertebral [30]. A diferencia del disco, la articulación facetaria tiene un área mucho más pequeña para dispersar esta fuerza. En última instancia, los ligamentos capsulares se alargan, dando como resultado movimientos anormales en los segmentos de la médula afectados [30, 87]. Esta secuencia ha sido documentada con estudios in vitro e in vivo de las características de movimiento segmentario después de las cargas de torsión y la degeneración del disco resultante [88-90].
La lesión de las articulaciones facetarias y los ligamentos capsulares se ha confirmado aún más durante los traumatismos por latigazo cervical simulados [91]. Las tensiones máximas del ligamento capsular ocurren durante las fuerzas de cizallamiento, como cuando se aplica una fuerza mientras se gira la cabeza (rotación axial). Si bien la lesión del ligamento capsular en la región espinal cervical superior puede producirse únicamente por las fuerzas de compresión, el esfuerzo por una combinación de fuerzas de cizallamiento, compresión y flexión es más probable y suele implicar cargas mucho más bajas para causar lesiones [92]. Sin embargo, si se gira la cabeza durante el traumatismo por latigazo, la tensión máxima en las articulaciones facetarias cervicales y los ligamentos capsulares puede aumentar en un 34% [93]. En un estudio que informó sobre una simulación de impacto trasero de un automóvil, la magnitud de la tensión de la cápsula articular fue entre un 47% y un 196% más alta en los casos en que la cabeza giraba 60 ° durante el impacto, en comparación con aquellos en los que la cabeza estaba orientada hacia adelante [94] . El impacto fue mayor en las articulaciones facetarias ipsolaterales, de modo que la rotación de la cabeza hacia la izquierda provocó una mayor tensión del ligamento en la cápsula articular facetaria izquierda.
En otras simulaciones, se ha demostrado que el traumatismo cervical reduce la fuerza del ligamento cervical (es decir, la fuerza de falla y la capacidad de absorción de energía promedio) en comparación con los controles o modelos computacionales [30, 87]; esto es especialmente cierto en el caso de los ligamentos capsulares, ya que tal trauma causa laxitud del ligamento capsular. Un estudio demostró de forma concluyente que la lesión por latigazo en los ligamentos capsulares dio como resultado un aumento de 85% a 275% en elongación del ligamento (es decir, laxitud) en comparación con el de los controles [30]. El estudio también informó evidencia de que la tensión de los ligamentos capsulares es un requisito para producir dolor en la articulación facetaria.
Síndrome posconmocional
Cada año en los Estados Unidos, aproximadamente 1.7 millones de personas son diagnosticadas con lesión cerebral traumática (LCT), aunque muchas más no son diagnosticadas porque no buscan atención médica [95]. De estos, aproximadamente del 75% al 90% se les diagnostica una conmoción cerebral. Una conmoción cerebral se considera una lesión cerebral traumática leve y se define como cualquier disfunción neurológica transitoria resultante de una fuerza biomecánica, generalmente un golpe repentino o contundente en la cabeza que puede o no causar pérdida del conocimiento. La conmoción cerebral induce un aluvión de eventos iónicos, metabólicos y fisiológicos [96] y se manifiesta en una combinación de síntomas que afectan los estados físicos, cognitivos y emocionales del paciente, y su ciclo de sueño, cualquiera de los cuales puede ser fugaz o de larga duración [97]. El diagnóstico de conmoción cerebral se hace por la presencia de cualquiera de los siguientes: (1) cualquier pérdida del conocimiento; (2) cualquier pérdida de memoria por eventos inmediatamente antes o después de la lesión; (3) cualquier alteración del estado mental en el momento del accidente; (4) déficits neurológicos focales que pueden ser transitorios o no [98].
Mientras que la mayoría de los individuos se recuperan de una sola conmoción cerebral, hasta un tercio de ellos continuará sufriendo efectos residuales como dolor de cabeza, dolor de cuello, mareos y problemas de memoria un año después de la lesión [99]. Dichos síntomas caracterizan un trastorno conocido como síndrome posconmocional (PCS) y son muy similares a los de WAD; ambos trastornos son probablemente debido a la inestabilidad cervical. Según la Clasificación Internacional de Enfermedades, 10th Revision (ICD-10), el diagnóstico de PCS se realiza cuando una persona ha tenido una lesión en la cabeza lo suficiente como para provocar la pérdida de la conciencia y desarrolla al menos tres de ocho de los siguientes síntomas en cuatro semanas: dolor de cabeza, mareos, fatiga, irritabilidad, problemas para dormir, dificultades de concentración, problemas de memoria y problemas para tolerar el estrés [100, 101]. De aquellos tratados por PCS que tenían una leve lesión en la cabeza, 80% informa tener dolores de cabeza crónicos diarios; sorprendentemente, de aquellos con traumatismo craneoencefálico moderado a severo, solo el 27% reportó tener dolores de cabeza crónicos diarios [102]. Se cree que el impacto del cerebro en el cráneo es la causa de los síntomas de conmoción cerebral y PCS, aunque los mecanismos específicos que subyacen al daño tisular neuronal aún están siendo investigados.
Los síntomas asociados a PCS también se superponen con muchos síntomas comunes a WAD. Esta superposición en la sintomatología puede deberse a una etiología común de la inestabilidad cervical subyacente que afecta la columna cervical cerca del cuello. Los datos revelaron que más de la mitad de los pacientes con daño a la columna cervical superior debido a una lesión por latigazo tenían evidencia de traumatismo craneal concurrente [103]. Se demostró que el latigazo cervical puede causar lesiones cerebrales leves similares a las de una conmoción cerebral si ocurre con un movimiento tan rápido del cuello que hay una colisión entre el cerebro y el cráneo. Por lo tanto, uno puede conjeturar que la conmoción cerebral implica una lesión de tipo de latigazo cervical.
A pesar de las diferencias únicas en la biomecánica de la conmoción cerebral y el latigazo cervical, ambos tipos de trauma implican una aceleración-desaceleración de la cabeza y el cuello. Este impacto en la cabeza no solo puede causar daños al cerebro y al cráneo, sino que también puede dañar los ligamentos del cuello circundantes, ya que estos tejidos experimentan la misma fuerza de aceleración-desaceleración. Las fuerzas de aceleración-desaceleración que ocurren durante la lesión por latigazo cervical son asombrosas. Se ha demostrado que el traumatismo craneal directo produce fuerzas entre 10,000 y 15,000 N en la cabeza y entre 1,000 y 1,500 N en el cuello, dependiendo del ángulo en el que el objeto golpea la cabeza [104, 105]. Los ligamentos capsulares cervicales pueden volverse laxos con tan poco como 5 N de fuerza, aunque la mayoría de los estudios informan insuficiencia del ligamento cervical alrededor de 100 N [30, 55, 91, 106]. Incluso las colisiones de impacto traseras de baja velocidad a velocidades tan pequeñas como 7 mph a 8 mph pueden hacer que la cabeza se mueva aproximadamente 18 pulgadas con una fuerza tan grande como 7 G en menos de un cuarto de segundo [107]. Numerosos estudios experimentales han sugerido que ciertas características de los mecanismos de lesión, incluyendo dirección y grado de aceleración y deceleración, fuerzas de traslación y rotación, posición y postura de la cabeza y el cuello, e incluso la construcción del asiento, pueden estar relacionadas con el daño de la columna cervical y el estructuras reales dañadas [23, 27, 35, 50, 61].
El debate sobre la veracidad de la sintomatología PCS o WAD ha persistido; sin embargo, no existe una explicación única para la etiología de estos trastornos, especialmente dado que el inicio y la duración de los síntomas pueden variar mucho entre los individuos. Muchos de los síntomas de PCS y WAD tienden a aumentar con el tiempo, especialmente cuando los afectados participan en actividades físicas o cognitivas. El dolor crónico de cuello a menudo se describe como un resultado a largo plazo tanto de la conmoción cerebral como del latigazo cervical, lo que indica que las estructuras más probables para lesionarse durante estos traumas son los ligamentos capsulares de las articulaciones facetarias cervicales. A la luz de esto, proponemos que la mejor explicación anatómica científica es la inestabilidad cervical en la columna cervical superior, que resulta de la lesión del ligamento (laxitud).
Insuficiencia vertebrobasilar
El complejo occipito-atlanto-axial tiene una relación anatómica única con las arterias vertebrales. En la columna cervical inferior, las arterias vertebrales se encuentran en un curso relativamente directo a medida que viajan a través de los agujeros transversales de C3-C6. Sin embargo, en la parte superior de la columna cervical las arterias asumen un curso más similar a la serpentina. La arteria vertebral emerge del proceso transversal de C2 y se desplaza lateralmente para pasar a través del agujero transversal de C1 (atlas). Desde allí, pasa alrededor del borde posterior de la masa lateral de C1, en cuyo punto está más alejado del plano de la línea media al nivel de C1 [108, 109]. Esta vía crea espacio adicional que permite una rotación normal de la cabeza sin comprometer el flujo sanguíneo de la arteria vertebral.
Teniendo en cuenta la posición de las arterias vertebrales en los canales de los procesos transversales en las vértebras cervicales, es posible ver cómo la posición de la cabeza puede alterar el flujo arterial vertebral. Incluso los movimientos fisiológicos normales del cuello (es decir, la rotación del cuello) han demostrado una oclusión parcial de hasta 20% o 30% en al menos una arteria vertebral [110]. Los estudios han demostrado que la rotación contralateral del cuello se asocia con cambios en el flujo sanguíneo de la arteria vertebral, principalmente entre el atlas y el eje; dichos cambios también pueden ocurrir cuando hay osteofitos en la columna cervical [111, 112].
El flujo sanguíneo adecuado en las arterias vertebrales es crucial porque estas arterias viajan hacia arriba para formar la arteria basilar en el tallo cerebral y proporcionan circulación a la mitad posterior del cerebro. Cuando este suministro de sangre es insuficiente, la insuficiencia vertebrobasilar (VBI) puede desarrollarse y causar síntomas, como dolor de cuello, dolores de cabeza / migrañas, mareos, ataques de gota, vértigo, dificultad para tragar y / o hablar y trastornos auditivos y visuales. La IBV generalmente ocurre en presencia de aterosclerosis o espondilosis cervical, pero los síntomas también pueden surgir cuando hay oclusión intermitente de la arteria vertebral inducida por rotación o extensión extrema de la cabeza [113, 114]. Esta compresión mecánica de las arterias vertebrales puede ocurrir junto con otras anomalías, incluyendo osteofitos cervicales, bandas fibrosas y prominencias óseas [115, 116] Estas anomalías se observaron en aproximadamente la mitad de los casos de lesión de la arteria vertebral después de la manipulación cervical, como se informó en una revisión reciente [117].
Se ha demostrado que la lesión por latigazo cervical reduce el flujo sanguíneo de la arteria vertebral y provoca síntomas de VBI [118, 119]. En un estudio, los autores concluyeron que los pacientes con vértigo persistente o mareos después de una lesión por latigazo tienden a tener IBV si la lesión fue lo suficientemente traumática como para causar un trastorno de la circulación en el sistema arterial vertebrobasilar [118]. Otros investigadores han supuesto que la inestabilidad cervical excesiva, especialmente de la columna cervical superior, puede causar la obstrucción de la arteria vertebral durante la rotación del cuello, lo que compromete el flujo sanguíneo y desencadena síntomas [120-122].
Síndrome de Barr -Li ou
Una causa menos conocida, pero relativamente común, de dolor de cuello es el síndrome de Barr -Li ou. En 1925, Jean Alexandre Barr , y en 1928, Yong Choen Li ou, cada uno describió independientemente un síndrome que se presentaba con cefalea, presión / dolor orbitario, vértigo y alteraciones vasomotoras y propuso que estos síntomas estaban relacionados con alteraciones en la región cervical posterior. flujo sanguíneo de la cadena simpática y de la arteria vertebral en pacientes que tenían artritis de la columna cervical u otros trastornos artríticos [123, 124]. El síndrome de Barr -Li ou también se conoce como síndrome cervical posterior o síndrome simpático cervical posterior porque ahora se presume que la afección se desarrolla más a partir de la alteración del sistema nervioso simpático cervical posterior, que consta del nervio vertebral y la red de nervios simpáticos. rodeándolo. Los síntomas incluyen dolor de cuello, dolores de cabeza, mareos, vértigo, alteraciones visuales y auditivas, deterioro cognitivo y de la memoria y migrañas. Se ha conjeturado que la artritis o lesión cervical provoca una irritación tanto de los nervios vertebrales como del simpático. Como resultado, el tratamiento actual ahora se centra en la resolución de la inestabilidad cervical y sus efectos sobre los nervios simpáticos posteriores [124]. Otra investigación ha encontrado una asociación entre los síntomas simpáticos de Barr -Li ou y la inestabilidad cervical y ha documentado resultados satisfactorios en informes de casos cuando la inestabilidad se abordó por diversos medios, incluida la proloterapia [125].
Los síntomas del síndrome de Barr -Li ou también parecen desarrollarse después de un trauma. En un estudio, el 87% de los pacientes con diagnóstico de síndrome de Barr -Li ou informaron que comenzaron a experimentar síntomas después de sufrir una lesión cervical, principalmente en la región cervical media [126]; en un estudio relacionado, se encontró que esta misma región exhibe más inestabilidad que otros segmentos espinales [127] Los diversos síntomas que caracterizan el síndrome de Barr -Li ou también pueden imitar los síntomas de PCS o WAD, [128] que pueden representar un desafío para que los médicos realicen un diagnóstico definitivo (Fig.? 8). El diagnóstico del síndrome de Barr -Li ou se basa en criterios clínicos, ya que aún no se ha realizado una prueba definitiva para documentar la irritación del sistema nervioso simpático.
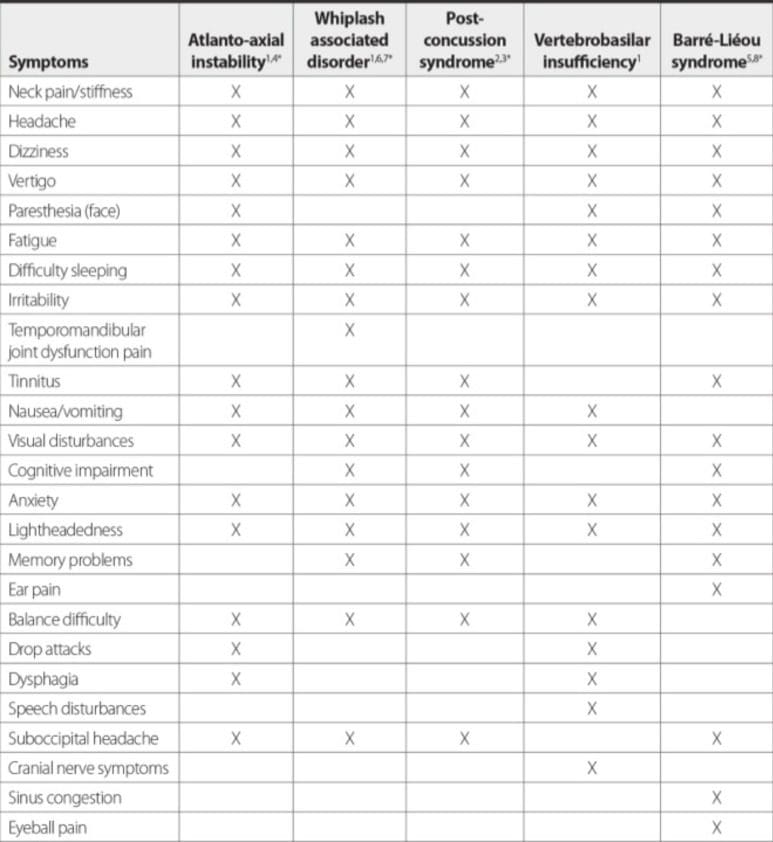
Figura 8: Superposición en la sintomatología crónica entre inestabilidad atlantoaxial, trastorno asociado al latigazo cervical, síndrome posconmoción cerebral, insuficiencia vertebrobasilar y síndrome de Barr -Li ou. Existe una superposición considerable de síntomas entre estas afecciones, posiblemente porque todas parecen deberse a la inestabilidad cervical.
Otras fuentes de dolor cervical
Varias fuerzas de tensión colocan cepas con diferentes deformaciones en una variedad de estructuras espinales viscoelásticas, incluidos los ligamentos, el anillo y el núcleo del disco intervertebral y la médula espinal. Además de esto, los experimentos con cadáveres han demostrado que la médula espinal y los componentes del disco intervertebral tienen fuerzas de tracción considerablemente más bajas que la columna del ligamento espinal [129, 130]. Se han identificado mecanorreceptores encapsulados y terminaciones nerviosas libres en los tejidos periarticulares de todas las articulaciones principales del cuerpo, incluidas las de la columna vertebral, y en todos los tejidos articulares, excepto el cartílago [131]. Cualquier estructura inervada que ha sido lesionada por un trauma es un potencial generador de dolor crónico; esto incluye los discos intervertebrales, las articulaciones facetarias, los músculos espinales, los tendones y los ligamentos [132-134].
Las estructuras ligamentosas posteriores de la columna vertebral humana están inervadas por cuatro tipos de terminaciones nerviosas: corpúsculos de Pacinian, órganos del tendón de Golgi y Ruffini y terminaciones nerviosas libres [40]. Estos receptores controlan la excursión articular y la tensión capsular, y pueden iniciar reflejos musculares protectores que evitan la degeneración y la inestabilidad de las articulaciones, especialmente cuando los ligamentos, como el anterior longitudinal y posterior, el ligamento amarillo, capsular, interespinoso y supraespinoso, se encuentran bajo demasiada tensión [131 , 135]. Colectivamente, la región cervical de la columna vertebral está en riesgo de sufrir deformaciones en todos los niveles y en todos los componentes, y cuando el umbral cruza un nivel particular en un componente particular, la lesión es inminente debido al aumento relativo de la flexibilidad o la laxitud articular.
Otras fuentes de trauma
Como se describió anteriormente, el núcleo pulposo está diseñado para soportar cargas de compresión y el anillo fibroso que lo rodea, para resistir la tensión, cizalladura y torsión. El estrés en las fibras anulares es aproximadamente 4-5 veces el esfuerzo aplicado en el núcleo [136, 137]. Además, las fibras del anillo se alargan hasta un 9% durante la carga de torsión, pero esto está todavía muy por debajo del alargamiento final en caso de fallo de más del 25% [138]. La presión dentro del núcleo es aproximadamente 1.5 veces la carga aplicada externamente por unidad de área del disco. Como tal, el núcleo es relativamente incompresible, lo que hace que el disco intervertebral sea susceptible a las lesiones ya que sobresale bajo cargas, aproximadamente 1 mm por carga fisiológica [139]. A medida que el disco se degenera en protuberancias (hernias), pierde elasticidad, lo que compromete aún más su capacidad de compresión. La absorción de impactos ya no se extiende ni se absorbe de manera uniforme por el anillo circundante, lo que produce una mayor cizalladura, rotación y tensión de tracción en el disco y las vértebras adyacentes. La gravedad de la hernia discal puede variar desde la protrusión y abombamiento del disco sin ruptura del anillo fibroso hasta la extrusión del disco, en cuyo caso, el anillo se perfora, lo que provoca el desgarro de la estructura.

Información del Dr. Alex Jiménez
"¿Qué tipo de métodos de tratamiento pueden proporcionar un alivio efectivo de mis síntomas crónicos de dolor de cuello?"Los síntomas del dolor de cuello crónico pueden ser debilitantes y, en última instancia, pueden afectar la capacidad de cualquier individuo para continuar con sus actividades cotidianas. Si bien el dolor de cuello es un síntoma común en una variedad de lesiones y / o afecciones que afectan la columna cervical, también existen varios métodos de tratamiento disponibles para ayudar a mejorar el dolor de cuello. Sin embargo, algunos tratamientos también abordan la estabilización de la columna cervical, así como la curación de tejidos dañados o lesionados. La atención quiropráctica es una opción de tratamiento alternativo bien conocida que se ha demostrado que ayuda a curar los síntomas del dolor de cuello en la fuente, según varios estudios de investigación.
Opciones de Tratamiento
Hay varias modalidades de tratamiento para el tratamiento del dolor crónico de cuello y la inestabilidad cervical, que incluyen terapia de inyección, bloqueo nervioso, movilización, manipulación, medicina alternativa, terapia conductual, fusión y agentes farmacológicos como NSAIDS y opiáceos. Sin embargo, estos tratamientos no abordan la estabilización de la columna cervical o las lesiones del ligamento de curación y, por lo tanto, no ofrecen opciones curativas a largo plazo. De hecho, se sabe que las inyecciones de cortisona inhiben, en lugar de promover la curación. Como se mencionó anteriormente en este documento, la mayoría de los tratamientos han mostrado evidencia limitada en su eficacia o son inconsistentes en sus resultados. En una revisión sistemática de la literatura de 2000 de enero a 2012 de julio sobre las modalidades físicas para el dolor de cuello agudo a crónico, se descubrió que la acupuntura, la terapia con láser y la tracción intermitente proporcionan beneficios moderados [5].
La literatura contiene muchos informes sobre la terapia de inyección para el tratamiento del dolor crónico de cuello. Las inyecciones epidurales interlaminares cervicales con o sin esteroides pueden proporcionar una mejoría significativa en el dolor y la función en pacientes con hernia discal cervical y radiculitis [140]. Como seguimiento de sus resultados de un año, un ensayo controlado aleatorizado, doble ciego encontró que la efectividad clínica de los bloqueos de la rama medial cervical terapéutica con o sin esteroides en el manejo del dolor crónico de cuello de origen articular facetario proporcionó una mejoría significativa durante un período de 2 años [141].
Sin embargo, muchos otros estudios han tenido resultados más nebulosos. En una revisión sistemática de intervenciones terapéuticas en las articulaciones facetarias cervicales, la evidencia de la neurotomía por radiofrecuencia cervical y el bloqueo de la rama medial cervical es justa, y para las inyecciones intraarticulares cervicales con anestésicos locales y esteroides, la evidencia es limitada [142]. En una revisión sistemática posterior correspondiente, el mismo grupo de autores concluyó que la fuerza de la evidencia para el diagnóstico de los bloqueos nerviosos de la articulación facetaria es buena (? 75% de alivio del dolor), pero afirmó que la evidencia es limitada para los bloqueos duales (50% a 74% de dolor alivio), así como para bloques individuales (50% a 74% de alivio del dolor) y (? 75% de alivio del dolor) [6]. En otra revisión sistemática que evaluó las inyecciones epidurales interlaminares cervicales, la evidencia indicó que la terapia de inyección mostró efectos significativos en el alivio del dolor crónico intratable de origen cervical; específico para el alivio a largo plazo, el nivel de evidencia indicado fue el Nivel II-1 [143].
En el caso de la terapia manipulativa, los resultados de un ensayo aleatorizado cuestionaron la hipótesis de que los ejercicios domiciliarios supervisados, combinados o no con la terapia manual, pueden ser beneficiosos en el tratamiento del dolor de cuello crónico inespecífico, en comparación con ningún tratamiento [7]. El estudio encontró que no hubo diferencias en los resultados primarios o secundarios entre los tres grupos y que no se asoció ningún cambio significativo en la calidad de vida relacionada con la salud con la fase preventiva. Los participantes en el grupo de intervención combinada no tuvieron menos dolor o discapacidad y no les fue mejor funcionalmente que los participantes de los otros dos grupos durante la fase preventiva del ensayo. Otro ensayo clínico aleatorizado que comparó los efectos de la aplicación de la movilización articular a niveles cervicales sintomáticos y asintomáticos en pacientes con dolor de cuello crónico inespecífico no fue concluyente porque no hubo diferencias significativas en la intensidad del dolor inmediatamente después del tratamiento entre los grupos durante la posición de reposo, el movimiento activo doloroso o palpación vertebral [8]. La terapia de masaje tuvo resultados no concluyentes similares. La evidencia se informó como "no fuerte" [144] en un ensayo aleatorizado que comparó los grupos que recibieron tratamiento con masajes para el dolor de cuello con los que leyeron un libro de autocuidado, mientras que otro encontró que el masaje con ventosas no fue más efectivo que la relajación muscular progresiva para reducir los efectos nocivos crónicos. -dolor de cuello específico [9]. La acupuntura parece tener mejores resultados en el alivio del dolor de cuello, pero deja dudas sobre los efectos sobre el sistema nervioso autónomo, lo que sugiere que los puntos de acupuntura per se tienen diferentes efectos físicos según la ubicación [145].
La hernia de disco cervical es una fuente importante de dolor crónico en el cuello y la columna vertebral, y generalmente se trata mediante cirugía o inyecciones epidurales, pero su efectividad continúa siendo discutible. En un ensayo clínico aleatorizado, doble ciego, controlado que asignó pacientes a tratamiento con inyecciones epidurales con lidocaína o lidocaína mezcladas con betametasona, 72% de pacientes en el grupo de anestesia local y 68% de pacientes en el grupo de esteroides con anestesia local tenían al menos una mejora del 50% en el dolor y la discapacidad en los años 2, lo que indica que cualquiera de los protocolos puede ser beneficioso para aliviar el dolor crónico de la hernia discal cervical [146].
En una revisión sistemática de las intervenciones farmacológicas para el dolor de cuello, Peloso, et al. [147] informó que, aparte de la evidencia en un estudio de un pequeño beneficio inmediato para el agente psicotrópico eperison hydrochloride (un relajante muscular), la mayoría de los estudios tenían evidencia metodológica de baja a muy baja calidad. Además, encontraron evidencia contra un beneficio a largo plazo para el bloqueo de la rama medial de las articulaciones facetarias con esteroides y contra un beneficio a corto plazo para la toxina botulínica A en comparación con la solución salina, concluyendo que hay una falta de evidencia para la mayoría de las intervenciones farmacológicas.
Colectivamente, estas intervenciones para el tratamiento del dolor crónico de cuello pueden ofrecer alivio temporal, pero muchas no alcanzan la curación. Además de estas opciones de tratamiento convencionales, existen analgésicos y parches para el dolor, pero su uso es controvertido porque ofrecen poco valor restaurativo y a menudo conducen a la dependencia. Si la inestabilidad articular es el problema fundamental que causa el dolor de cuello crónico y sus síntomas autonómicos asociados, la proloterapia puede ser un enfoque de tratamiento que cumpla con este desafío.
Proloterapia para la inestabilidad cervical
Hasta la fecha, no existe consenso sobre el diagnóstico de inestabilidad de la columna cervical o sobre los tratamientos tradicionales que alivian el dolor crónico de cuello. En tales casos, los pacientes a menudo buscan tratamientos alternativos para aliviar el dolor y los síntomas. La proloterapia es uno de estos tratamientos que está destinado a las lesiones musculoesqueléticas agudas y crónicas, incluidas las que causan dolor de cuello crónico relacionado con la inestabilidad articular subyacente y la laxitud de los ligamentos (Fig. 9).
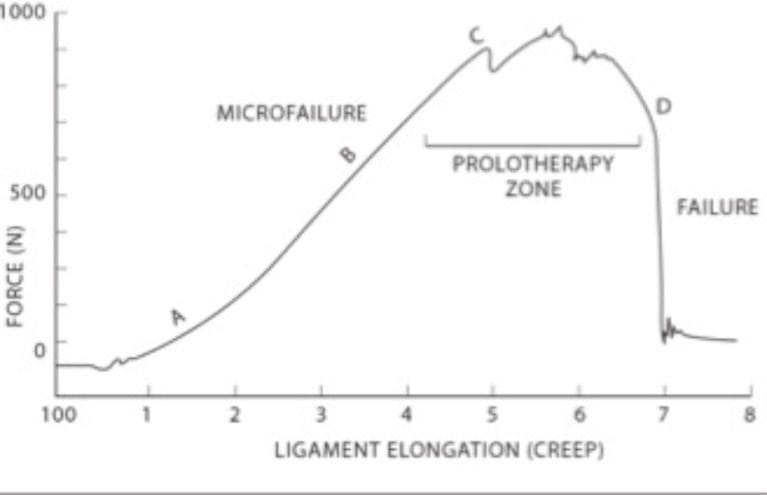
Figura 9: Curva tensión-deformación para ligamentos y tendones. Los ligamentos pueden resistir las fuerzas y volver a su posición original hasta el punto C. En este punto, el tratamiento de proloterapia puede tener éxito en apretar el tejido. Una vez que la fuerza continúa más allá del punto C, el ligamento se alarga o estresa permanentemente.
El dolor crónico de cuello y la inestabilidad cervical son particularmente difíciles de tratar cuando la laxitud del ligamento capsular es la causa porque el cartílago del ligamento es notablemente lento en la cicatrización debido a la falta de riego sanguíneo. La mayoría de las opciones de tratamiento no abordan este problema específico y, por lo tanto, tienen un éxito limitado al proporcionar una cura a largo plazo.
El latigazo cervical es un excelente ejemplo porque a menudo resulta en laxitud del ligamento. En una serie de cinco partes que evalúa la solidez de la evidencia que respalda las terapias WAD, Teasell, et al. [10, 148-151] informan que no hay pruebas suficientes para respaldar ningún tratamiento para WAD subagudo, y afirman que la neurotomía por radiofrecuencia puede ser el tratamiento más eficaz para WAD crónica. Además, afirman que la inmovilización con un collar blando es ineficaz hasta el punto de impedir la recuperación, diciendo que en su lugar se recomienda la terapia basada en la activación, una conclusión similar a la de Hauser et al. [40] Para el WAD crónico, los programas de ejercicio fueron el tratamiento no invasivo y la neurotomía de radiofrecuencia más efectivos, la intervención quirúrgica más efectiva o basada en inyecciones, aunque la evidencia no fue lo suficientemente sólida como para establecer la eficacia de un tratamiento único [10].
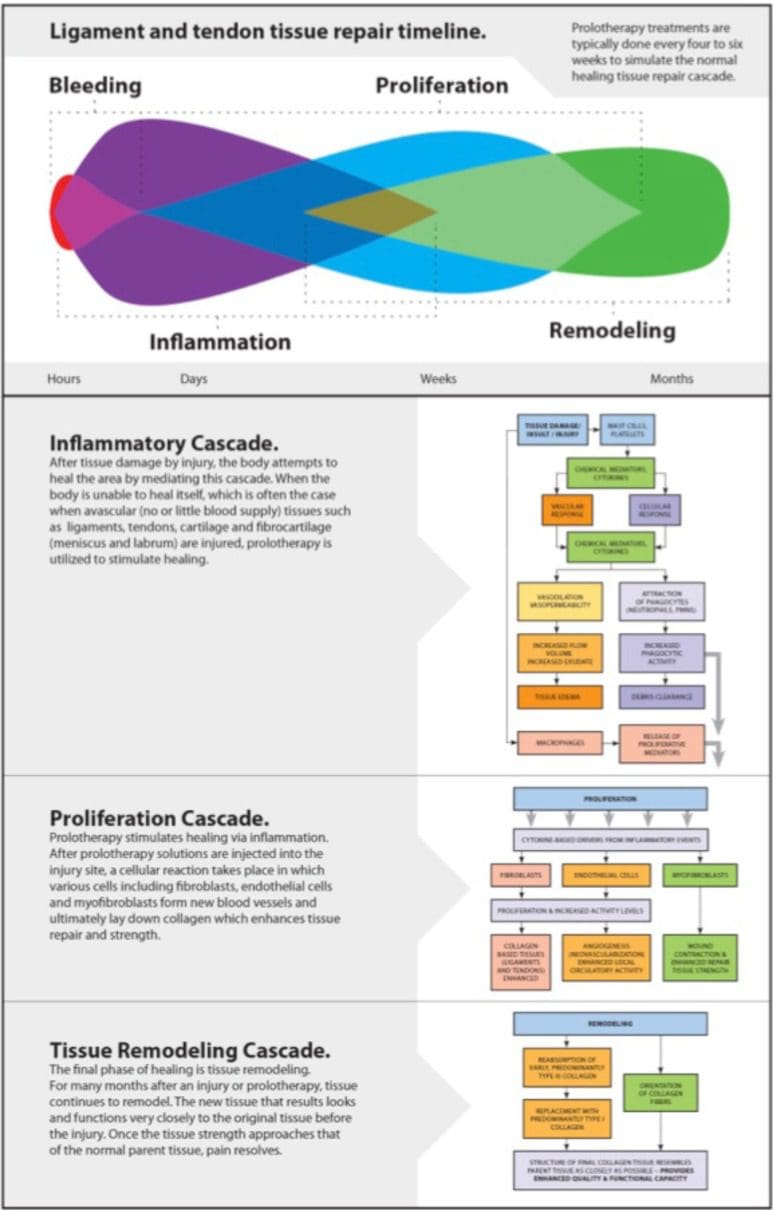
La proloterapia se denomina técnica de inyección regenerativa (RIT) porque se basa en la premisa de que el proceso de curación regenerativa / reparativa consta de tres fases superpuestas: inflamatoria, proliferativa con granulación y remodelación con contracción (fig. 10) [152 ]. La técnica de proloterapia consiste en inyectar una solución irritante (generalmente una solución de dextrosa / azúcar) en el ligamento doloroso y en los sitios de unión del tendón para producir una respuesta inflamatoria leve. Esta respuesta inicia una cascada de curación que duplica el proceso de curación natural del tejido mal vascularizado (ligamentos, tendones y cartílago) [40, 153]. Al hacerlo, aumentan la resistencia a la tracción, la elasticidad, la masa y la capacidad de carga de los tejidos conectivos colágenos [152]. Esto ocurre porque el aumento de la concentración de glucosa provoca aumentos en la síntesis de proteínas celulares, síntesis de ADN, volumen celular y proliferación, todo lo cual estimula el tamaño y la masa de los ligamentos y la fuerza de la unión ligamento-hueso, así como la producción de factores de crecimiento, que son esenciales. para la reparación y el crecimiento de ligamentos [154].
Si bien el tipo de proloterapia más estudiado es el procedimiento de Hackett-Hemwall que utiliza dextrosa como proliferante, existen muchas otras opciones que son adecuadas, como polidocanol, manganeso, hormona del crecimiento humano y zinc. Además del procedimiento de Hackett-Hemwall, existe otro procedimiento llamado proloterapia celular, que implica el uso de las propias células del paciente de sangre, médula ósea o tejido adiposo como proliferante para generar curación.
Es importante tener en cuenta que la proloterapia no solo implica el tratamiento de las articulaciones, sino también los ligamentos tendinosos y ligamentos asociados que las rodean; por lo tanto, es un medio integral y altamente efectivo para la curación de heridas y la resolución del dolor. La técnica de proloterapia de Hackett-Hemwall se desarrolló en los 1950 y está en transición a la medicina convencional debido a un número creciente de estudios que informan resultados positivos [155-158].
La proloterapia tiene una larga historia de uso de lesiones de cuello uterino de tipo de latigazo cervical. En estudios separados, Hackett y sus colegas al principio tuvieron resultados notablemente exitosos en el tratamiento de lesiones de ligamentos; más del 85% de pacientes con síntomas relacionados con lesiones del ligamento cervical, incluidos aquellos con dolor de cabeza o WAD, informaron que tenían dolor residual de menor a menor o síntomas relacionados después de la proloterapia [125, 159, 160]. Resultados similares favorables para resolver el dolor de cuello fueron informados recientemente por Hauser, et al. [161]. Hooper, et al. también informó sobre una serie de casos [162] en la que los pacientes con latigazo cervical recibieron inyecciones intraarticulares (proloterapia) en cada zygapophysial (faceta)
articulaciones y lograron puntuaciones constantemente mejoradas en el Índice de discapacidad del cuello (NDI) a los 2, 6 y 12 meses después del tratamiento; el cambio promedio en el índice de discapacidad del cuello (NDI) fue significativo (13.77; p <0.001) al inicio del estudio frente a los 12 meses. Específico para la inestabilidad cervical, Centeno, et al. [163] realizaron proloterapia guiada fluoroscópicamente e informaron que la estabilización de la columna cervical con proloterapia se correlacionaba con el alivio de los síntomas, como se muestra en las lecturas radiográficas pre y post ciegas. También se ha encontrado que la proloterapia es eficaz para otras lesiones de ligamentos, incluida la zona lumbar, [164-166] rodilla, [167-169] y otras articulaciones periféricas, [170-172], así como afecciones congénitas de laxitud sistémica del ligamento [173].
Se ha informado de pruebas de que la proloterapia induce la reparación de ligamentos y otras estructuras de tejidos blandos en estudios tanto en animales como en humanos. La investigación en animales realizada por Hackett [174] demostró que se producía proliferación y fortalecimiento de los tendones, mientras que Liu et al [175] encontraron que las inyecciones de proloterapia en los ligamentos de conejo aumentaban la masa ligamentosa (44%), el grosor (27%) y el ligamento fuerza de la unión ósea (28%) durante un período de seis semanas. En un estudio en sujetos humanos, Klein et al. [176] utilizaron microscopía electrónica y encontraron un aumento promedio en el diámetro del ligamento de 0.055 μm a 0.087 μm después de la proloterapia, como se muestra en las biopsias de los ligamentos sacroilíacos posteriores. También encontraron una orientación de ligamentos lineal similar a la que se encuentra en los ligamentos normales. En un estudio de caso, Auburn, et al. [177] documentaron un aumento del 27% en el tamaño del ligamento de la barra iliolum después de la proloterapia, mediante ecografía.
También se han publicado estudios sobre el uso de proloterapia para resolver el dolor crónico, [152, 178, 179], así como para afecciones específicamente relacionadas con la inestabilidad articular en la columna cervical [163, 180]. En nuestra clínica de dolor, hemos utilizado proloterapia con éxito en pacientes que tenían dolor crónico en hombro, codo, espalda baja, cadera y rodilla [181-186].
Conclusión
Los ligamentos capsulares son las principales estructuras estabilizadoras de las articulaciones facetarias en la columna cervical y han sido implicados como una fuente importante de dolor de cuello crónico. Tal dolor a menudo refleja un estado de inestabilidad en la columna cervical y es un síntoma común a una serie de afecciones como hernia de disco, espondilosis cervical, lesión por latigazo cervical y trastorno asociado a latigazo cervical, síndrome posconcusión, insuficiencia vertebrobasilar y Barr -Li ou síndrome.
Cuando los ligamentos capsulares se lesionan, se alargan y muestran laxitud, lo que causa un movimiento excesivo de las vértebras cervicales. En la columna cervical superior (C0-C2), esto puede causar síntomas como irritación nerviosa e insuficiencia vertebrobasilar con vértigo asociado, tinnitus, mareos, dolor facial, dolor en el brazo y migrañas. En la columna cervical inferior (C3-C7), esto puede causar espasmos musculares, crepitación y parestesias además del dolor crónico de cuello. En cualquier caso, la presencia de movimiento excesivo entre dos vértebras cervicales adyacentes y estos síntomas asociados se describe como inestabilidad cervical.
Por lo tanto, proponemos que en muchos casos de dolor crónico de cuello, la causa puede ser la inestabilidad articular subyacente debido a la laxitud del ligamento capsular. Además, sostenemos que el uso de proloterapia completa de Hackett-Hemwall parece ser un tratamiento eficaz para el dolor crónico de cuello y la inestabilidad cervical, especialmente cuando se debe a la laxitud del ligamento. La técnica es segura y relativamente no invasiva, así como eficaz en el alivio del dolor crónico de cuello y sus síntomas asociados. Se necesitarán ensayos clínicos adicionales aleatorizados y más investigaciones sobre su uso para verificar su potencial para revertir la laxitud del ligamento y corregir la inestabilidad cervical concomitante.

Agradecimientos
Declarado ninguno.
Conflicto de intereses
La Sra. Woldin y la Sra. Sawyer no tienen nada que declarar. El Dr. Hauser y la Sra. Steilen declaran que realizan proloterapia en Caring Medical Rehabilitation Services.

Información del Dr. Alex Jiménez
“Me diagnosticaron un trastorno asociado al latigazo cervical después de informar síntomas de dolor de cuello crónico después de un accidente automovilístico. ¿Qué tipo de atención puede ayudarme a controlar los síntomas persistentes? ” Para controlar los síntomas crónicos de dolor de cuello, no solo es esencial que busque atención médica inmediata del profesional de la salud adecuado, sino que también es importante comprender el mecanismo de la lesión detrás de sus síntomas persistentes. Los tendones, ligamentos y otras estructuras que rodean la columna cervical, como las articulaciones facetarias, pueden dañarse o herirse durante un accidente automovilístico y su cuidado debe ser constante para lograr una recuperación general. Muchos profesionales de la salud pueden proporcionar a los pacientes pautas individualizadas sobre el tratamiento de los trastornos relacionados con el latigazo cervical y el dolor crónico de cuello.
Mecanismos de cinemática y lesión articular facetaria durante el latigazo cervical simulado
Resumen
Diseño del estudio: La cinemática de la articulación facetaria y las distensiones del ligamento capsular se evaluaron durante el latigazo cervical simulado de especímenes de la columna cervical entera con la replicación de la fuerza muscular.
Objetivos: Para describir la cinemática de la articulación facetaria, incluida la compresión de la articulación facetaria y el deslizamiento de la articulación facetaria, y cuantificar la tensión del ligamento capsular máximo durante el latigazo cervical simulado.
Resumen de los antecedentes: Los estudios clínicos han implicado a la articulación facetaria como una fuente de dolor crónico de cuello en pacientes con latigazo cervical. Los estudios biomecánicos previos in vivo e in vitro han evaluado la compresión articular facetaria y la tensión excesiva del ligamento capsular como posibles mecanismos de lesión. Ningún estudio ha evaluado exhaustivamente la compresión articular facetaria, el deslizamiento de la articulación facetaria y la tensión del ligamento capsular en todos los niveles cervicales durante las aceleraciones por simulación de latigazo múltiple.
Métodos: Las muestras completas de columna cervical con modelo de replicación de fuerza muscular y un trineo de trauma de mesa se utilizaron en un protocolo de trauma incremental para simular latigazo cervical de gravedad creciente. La compresión de la articulación facetaria pico (desplazamiento de la superficie facetaria superior hacia la superficie facetaria inferior), el deslizamiento articular facetario (desplazamiento de la superficie facetaria superior a lo largo de la superficie facetaria inferior) y las cepas del ligamento capsular se calcularon y compararon con los límites fisiológicos determinados durante prueba de flexibilidad
Resultados: La compresión máxima de la articulación facetaria fue mayor en C4-C5, alcanzando un máximo de 2.6 mm durante la simulación de 5 g. Inicialmente se observaron aumentos por encima de los límites fisiológicos (P <0.05) durante la simulación de 3.5 g. En general, el deslizamiento máximo de la articulación facetaria y las distensiones del ligamento capsular fueron mayores en la columna cervical inferior y aumentaron con la aceleración del impacto. La tensión del ligamento capsular alcanzó un máximo de 39.9% en C6-C7 durante la simulación de 8 g.
conclusiones: Los componentes de la articulación facetaria pueden estar en riesgo de lesión debido a la compresión de la articulación facetaria durante las aceleraciones de impacto posterior de 3.5 gy superiores. Los ligamentos capsulares están en riesgo de lesión a aceleraciones más altas.
El tratamiento de los trastornos asociados al dolor de cuello y los trastornos asociados al latigazo: una guía de práctica clínica
Resumen
Objetivo: El objetivo fue desarrollar una guía de práctica clínica sobre el tratamiento de los trastornos asociados al dolor de cuello (NAD) y los trastornos asociados al latigazo cervical (WAD). Esta guía reemplaza a 2 las pautas quiroprácticas anteriores sobre NAD y WAD.
Métodos: Se evaluaron revisiones sistemáticas pertinentes sobre áreas temáticas de 6 (educación, cuidado multimodal, ejercicio, discapacidad laboral, terapia manual, modalidades pasivas) utilizando una herramienta de medición para evaluar revisiones sistemáticas (AMSTAR) y datos extraídos de ensayos controlados aleatorios admisibles. Incorporamos los puntajes de riesgo de sesgo en la Evaluación de Calificación de Recomendaciones, Desarrollo y Evaluación. Los perfiles de evidencia se usaron para resumir los juicios de la calidad de la evidencia, los detalles relativos y los efectos absolutos, y vinculó las recomendaciones con la evidencia de respaldo. El panel de directrices consideró el equilibrio de las consecuencias deseables e indeseables. El consenso se logró usando un Delphi modificado. La directriz fue revisada por un comité externo multidisciplinario (médico y quiropráctico) miembro de 10.
Resultados: Para el dolor de cuello de aparición reciente (0-3 meses), sugerimos ofrecer atención multimodal; manipulación o movilización; ejercicio en casa de rango de movimiento o terapia manual multimodal (para grados I-II NAD); ejercicio de fortalecimiento gradual supervisado (grado III NAD); y atención multimodal (grado III WAD). Para el dolor de cuello persistente (> 3 meses), sugerimos ofrecer atención multimodal o autocontrol del estrés; manipulación con terapia de tejidos blandos; masaje de dosis alta; ejercicio grupal supervisado; yoga supervisado; ejercicios de fortalecimiento supervisados o ejercicios en casa (grados I-II NAD); atención multimodal o asesoramiento de un médico (grados I-III NAD); y ejercicio supervisado con asesoramiento o solo asesoramiento (grados I-II WAD). Para los trabajadores con dolor persistente de cuello y hombros, la evidencia respalda el entrenamiento de fuerza de alta intensidad mixto supervisado y no supervisado o el asesoramiento solo (grados I-III NAD).
Conclusiones: Un enfoque multimodal que incluye terapia manual, consejos de autocontrol y ejercicio es una estrategia de tratamiento efectiva tanto para el dolor de cuello reciente como persistente.
Copyright © 2016. Publicado por Elsevier Inc.
Palabras clave: Quiropráctica; Manejo de enfermedad; Trastornos musculoesqueléticos; Dolor de cuello; Pauta de práctica; Intervención terapéutica; Lesiones por latigazo cervical
En conclusión, el dolor crónico de cuello, particularmente el resultante de los trastornos asociados al latigazo cervical, se puede tratar usando métodos de tratamiento que se centran en la rehabilitación de las estructuras complejas que rodean la columna cervical. Además, al comprender el dolor crónico de cuello relacionado con la inestabilidad cervical y su impacto en la laxitud del ligamento capsular, los pacientes pueden buscar el tratamiento adecuado para su tipo de dolor crónico de cuello, incluido el latigazo cervical. Información referenciada del Centro Nacional de Información Biotecnológica (NCBI). El alcance de nuestra información se limita a la quiropráctica, así como a las lesiones y afecciones de la columna vertebral. Para discutir el tema, no dude en preguntar al Dr. Jimenez o contáctenos en 915-850-0900 .
Comisariada por el Dr. Alex Jiménez

Temas adicionales: dolor de cuello
El dolor de cuello es una queja común que puede resultar debido a una variedad de lesiones y / o condiciones. Según las estadísticas, las lesiones por accidentes de automóvil y lesiones por latigazo son algunas de las causas más frecuentes de dolor de cuello entre la población general. Durante un accidente automovilístico, el impacto repentino del incidente puede causar que la cabeza y el cuello se muevan bruscamente de un lado a otro en cualquier dirección, dañando las estructuras complejas que rodean la columna cervical. Los traumatismos de los tendones y ligamentos, así como los de otros tejidos del cuello, pueden causar dolor de cuello e irradiar síntomas por todo el cuerpo humano.

TEMA IMPORTANTE: EXTRA EXTRA: ¡Un más saludable!
Blanco
Referencias
Acordeón cercano
Alcance de la práctica profesional *
La información aquí contenida en "Dolor de cuello crónico | Entender la inestabilidad cervical" no pretende reemplazar una relación personal con un profesional de la salud calificado o un médico con licencia y no es un consejo médico. Lo alentamos a que tome decisiones de atención médica basadas en su investigación y asociación con un profesional de la salud calificado.
Información del blog y debates sobre el alcance
Nuestro alcance informativo se limita a la quiropráctica, musculoesquelética, medicina física, bienestar, contribuyendo etiológico alteraciones viscerosomáticas dentro de las presentaciones clínicas, la dinámica clínica del reflejo somatovisceral asociado, los complejos de subluxación, los problemas de salud delicados y/o los artículos, temas y debates de medicina funcional.
Brindamos y presentamos colaboración clínica con especialistas de diversas disciplinas. Cada especialista se rige por su ámbito de práctica profesional y su jurisdicción de licencia. Utilizamos protocolos funcionales de salud y bienestar para tratar y apoyar la atención de lesiones o trastornos del sistema musculoesquelético.
Nuestros videos, publicaciones, temas, asuntos e ideas cubren cuestiones clínicas, problemas y temas que se relacionan y respaldan directa o indirectamente nuestro ámbito de práctica clínica.*
Nuestra oficina ha intentado razonablemente proporcionar citas de apoyo y ha identificado el estudio o los estudios de investigación relevantes que respaldan nuestras publicaciones. Proporcionamos copias de los estudios de investigación de respaldo disponibles para las juntas reguladoras y el público a pedido.
Entendemos que cubrimos asuntos que requieren una explicación adicional de cómo puede ayudar en un plan de atención o protocolo de tratamiento en particular; por lo tanto, para discutir más a fondo el tema anterior, no dude en preguntar Dr. Alex Jiménez, DC, o póngase en contacto con nosotros en 915-850-0900.
Estamos aquí para ayudarlo a usted y a su familia.
Bendiciones
El Dr. Alex Jimenez corriente continua MSACP, enfermero*, CCCT, IFMCP*, CIFM*, ATN*
email: coach@elpasomedicinafuncional.com
Licenciado como Doctor en Quiropráctica (DC) en Texas & New Mexico*
Número de licencia de Texas DC TX5807, Nuevo México DC Número de licencia NM-DC2182
Licenciada como enfermera registrada (RN*) in Florida
Licencia de Florida Licencia de RN # RN9617241 (Control No. 3558029)
Estado compacto: Licencia multiestatal: Autorizado para ejercer en 40 Estados*
Dr. Alex Jiménez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Mi tarjeta de presentación digital