Ataxia es una enfermedad degenerativa del sistema nervioso. Los síntomas pueden imitar los de estar ebrio / intoxicado, con dificultad para hablar, tropezar, caer e incapaz de mantener la coordinación. Esto proviene de la degeneración del cerebelo, que es la parte del cerebro responsable de coordinar el movimiento. Es una enfermedad que afecta a personas de todas las edades. Sin embargo, la edad de aparición de los síntomas puede variar, desde la niñez hasta la adultez tardía. Las complicaciones de la enfermedad pueden ser graves, incluso debilitantes y acortar la vida.
Los síntomas pueden variar de persona a persona, así como, el tipo de Ataxia. El inicio y la progresión de los síntomas también pueden variar. Los síntomas pueden empeorar lentamente, durante décadas o rápidamente, en unos pocos meses. Los síntomas comunes son falta de coordinación, dificultad para hablar, problemas para comer, deglutir, anomalías en el movimiento de los ojos, deterioro de las habilidades motoras, dificultad para caminar, anomalías en la marcha, temblores y problemas cardíacos. Las personas con Ataxia generalmente requieren sillas de ruedas, andadores y / o scooters para ayudar en la movilidad.
Contenido
Ataxia
La pérdida de control total de los movimientos corporales, especialmente la marcha
Historia de la Ataxia
- ¿Cuánto tiempo ha estado presente?
- Comienzo lento ? ¿Enfermedad degenerativa?
- Inicio agudo ? ¿Carrera?
- ¿Cuándo ocurre?
- ¿Si empeora al caminar sobre superficies irregulares o con visión limitada? ¿Ataxia sensorial?
- ¿Hay algún síntoma coexistente?
- Vértigo, debilidad, rigidez, cambios cognitivos, etc.
- ¿Han notado otros esta perturbación de la marcha?
- Si no, considere la causa psicógena
- ¿El cambio de marcha es explicable por problemas físicos como dolor o debilidad?
- Avance antálgico, cojera, etc.
-
Debilidad
- ¿Debilidad de los músculos proximales? ¿Miopatía?
- ¿Debilidad de los músculos distales? ¿Neuropatía?
- Signos de UMN?
- Signos de LMN?
- ¿Ha caído el paciente? O en riesgo de caerse?
- ¿La ataxia limita las ADL?
Balance
- Utiliza
- Sistema vestibular
- Sistema cerebeloso
- Información propioceptiva consciente (sentido de posición conjunta)
- Información visual
- Fuerza del motor y coordinación
Sistema vestibular
- En general, si el problema radica en el sistema vestibular, el paciente experimentará mareos, posiblemente con vértigo o Nistagmo
- Incapaz de caminar en línea recta
- Al caminar, tenderá a desviarse hacia un lado
Prueba del sistema vestibular
-
Fukuda Stepping Test
- El paciente marcha en su lugar con los ojos cerrados y los brazos elevados a 90 grados frente a ellos
- Si giran más de 30 grados = positivo
- El paciente girará hacia el lado de la disfunción vestibular
-
Prueba Rhomberg
- Si el paciente se inclina en una dirección diferente cada vez que cierra los ojos, esto puede indicar una disfunción vestibular
Sistema cerebeloso
- Los movimientos cerebelosos se presentan con una base ancha y generalmente implican escalonamiento y titubación
- El paciente tendrá dificultades para realizar la prueba de Rhomberg con los ojos abiertos o cerrados, porque no puede pararse con los pies juntos.
- La información aferente ayuda a hacer evaluaciones sobre dónde está el cuerpo en el espacio
- Tracto espinocerebeloso ventral
- Tracto espinocerebeloso dorsal
- Tracto cuneocerebeloso
- Tracto olivocerebeloso
- Los tractos eferentes transportan información receptiva para realizar ajustes en el tono muscular y la posición para mantener el equilibrio
Probando el Sistema Cerebeloso
-
Prueba de tocar el piano y prueba de palmaditas en las manos
- Ambos evalúan disdiadochokinesia
- Ambas pruebas, el paciente tendrá más dificultad para mover la extremidad en el lado de la disfunción cerebelosa
-
Prueba dedo-a-nariz
- El paciente puede estar hiper / hipo métrico en movimiento
- El temblor intencional puede ser revelado
Sentido de posición conjunta
- La propiocepción consciente puede disminuir, especialmente en pacientes de edad avanzada y pacientes con neuropatía
Información visual
- Los pacientes con pérdida de sentido de posición conjunta a menudo se basan en información visual para ayudar a compensar.
- Cuando la información visual se elimina o disminuye, estos pacientes tienen ataxia exagerada.
Fuerza motora y coordinación
- Si el paciente tiene un control del lóbulo frontal reducido, puede terminar con una apraxia de la marcha, donde tiene dificultades con el control volitivo del movimiento.
- Los trastornos extrapiramidales como la enfermedad de Parkinson provocan incapacidad para controlar la coordinación motora
- La debilidad del músculo de la cintura pélvica debido a una miopatía producirá un patrón de marcha anormal
Patrones de marcha anormalmente vistos comúnmente
-
Paso de circonducción
- Hemiplejia
- A menudo debido a un accidente cerebrovascular
- Bilateralmente (marcha Diplegica), causa caminar con los dedos del pie
- Marcha típica de pacientes con parálisis cerebral
-
Paso festivo
- Pequeños pasos debido a la espasticidad
- A menudo visto en la enfermedad de Parkinson
-
Myopathicgait (pato)
- Visto en trastornos de debilidad muscular proximal
-
Paso de paso / marcha neuropática
- La pierna se levanta de la cadera, sin dorsiflexión en el tobillo
- Se ve a menudo en pacientes con caída de pie debido a una lesión de LMN
- Wide-BasedCerebellargait
Desviaciones de la marcha
Mareo
La sensación de pérdida de equilibrio
-
Tipos principales de 4
- Vértigo
- Periférico
- Central
- Síncope previo / aturdimiento
- Desequilibrio
- Otro / tipo flotante
Vértigo periférico
- Más común que el vértigo central
- Debido al daño en el oído interno o CN VIII
- Por lo general produce movimientos anormales de los ojos
- Nistagmo: puede ser horizontal o rotatorio
- Por lo general, de naturaleza desigual, con una fase rápida y lenta
- Nombrado por la dirección de la fase rápida
- El vértigo generalmente empeora cuando el paciente mira hacia el lado de la fase rápida del nistagmo
- La gravedad del nistagmo generalmente se correlaciona con la gravedad del vértigo
- No hay otros síntomas / signos de disfunción del SNC
- El paciente puede tener náuseas o dificultad para caminar, pero solo por disfunción vestibular
- El paciente también puede tener pérdida de audición o tinnitus debido si la función del VIII o el mecanismo auditivo está dañado.
- Por lo general, las causas son benignas, incluyendo
- Vértigo posicional paroxístico benigno (VPPB)
- Vértigo cervicogénico
- Laberintitis aguda / Neuronitis vestibular
- Enfermedad de Meniere
- Fístula de Perilymph
- Neuroma Acústico
Estrechándolo
- Si el movimiento, particularmente de la cabeza / cuello exacerba el vértigo, considere:
- BPPV
- Insuficiencia arterial vertebrobasilar
- Vértigo cervicogénico
- Si el ruido trae episodios, considere:
- Enfermedad de Meniere
- Fístula de Perilymph
Vértigo Hx Preguntas
- ¿Siente su mareo como si estuviera en un paseo en un parque de diversiones?
- ¿Siente náuseas cuando está mareado?
- ¿Estás girando?
- ¿O está girando el mundo?
Vértigo posicional paroxístico benigno (BPPV / BPV)
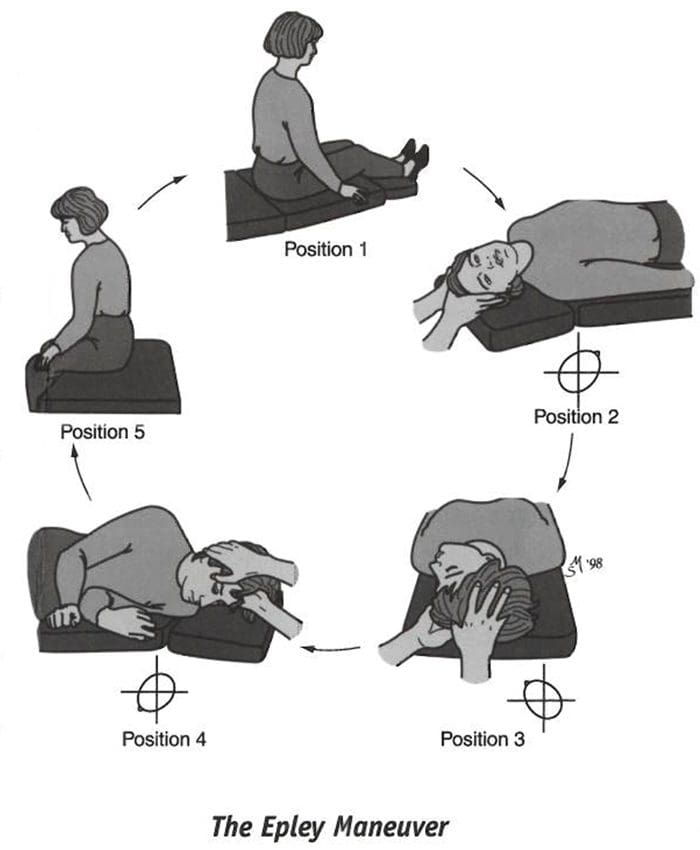 Puede desarrollarse espontáneamente, especialmente en los ancianos
Puede desarrollarse espontáneamente, especialmente en los ancianos- Puede surgir debido a un trauma en la cabeza
- Episodios vertiginosos asociados con movimientos específicos:
- Mirando un estante alto (`` vértigo del estante superior '')
- Agachado
- Revolcarse en la cama
- El inicio del vértigo comienza unos segundos después del movimiento y se resuelve en aproximadamente un minuto
- Prueba de diagnóstico
- Maniobra de Dix-Hallpike
- Procedimiento de tratamiento
- Maniobra de Epley
- Ejercicios Brandt-Daroff
- Puede auto resolverse a medida que los cristales se disuelven, pero puede llevar meses y los nuevos otolitos pueden verse desplazados
Vértigo cervicogénico
- Ocurre después de lesiones de cabeza / cuello, pero no es muy común
- Usualmente acompañado de dolor y / o restricción en las articulaciones
- Por lo general, el vértigo y el nistagmo serán menos graves que en el VPPB
- El vértigo comienza con un cambio en la posición de la cabeza, pero no disminuye tan rápidamente como en BPPV
Insuficiencia de la arteria vertebrobasilar
- Ocurre si la arteria vertebral se comprime durante la rotación / extensión de la cabeza
- El inicio del vértigo se retrasa más que en el VPPB o el vértigo cervigogénico, ya que la isquemia tardará hasta 15 segundos en aparecer.
- La prueba ortopédica puede ayudar en la evaluación
- Barre? -Lie? Ou Sign
- Maniobra DeKlyn Test / Hallpike
- Prueba de Hautant
- Prueba Underberg
- Vertebrobasilar después de la maniobra funcional
Laberintitis aguda / Neuronitis vestibular
- No se entiende bien, pero se cree que es de origen inflamatorio
- Sigue una infección viral o surge aparentemente sin causa
- Ataque único, monofásico de vértigo
- Se resuelve en días a algunas semanas y generalmente no vuelve a ocurrir
Enfermedad de Meniere
- El aumento de la presión en la endolinfa causa rupturas de la membrana y una mezcla repentina de endolinfa y perilinfa
- Los episodios duran entre 30 minutos y varias horas, hasta que se alcanza el equilibrio entre los fluidos
- Con el tiempo, los episodios dañan las células ciliadas vestibulares y cocleares
- Tinnitus zumbido de tono bajo
- Pérdida de audición de tonos bajos
Enfermedad de Meniere versus síndrome
- El síndrome de Meniere es cuando los síntomas de la enfermedad de Meniere son secundarios a otra afección, como:
- Hipotiroidismo
- Neuroma acústico
- Dehiscencia del canal semicircular superior (SCDS)
- Fístula de Perilymph
- La verdadera enfermedad de Meniere es idiopática
Fístula de Perilymph
- Pequeña fuga debido a un trauma, especialmente barotrauma
- Puede tener un aspecto sintomático muy similar a la enfermedad / síndrome de Meniere
- Acentuado por cambios en la presión
- Paseos en avión
- Conducir cuesta arriba
- Signo de Hennebert
- Episodio de vértigo o nistagmo provocado por la presión de sellado del oído (por ejemplo, al insertar un otoscopio)
Vértigo Central
- Menos común que el vértigo periférico
- Causado por daño a los centros de procesamiento de información vestibular en el tallo cerebral y la corteza cerebral
- Por lo general, el `` mareo '' es menos severo que con el vértigo periférico.
- El nistagmo
- Suele ser más grave que la descripción / queja del paciente
- Puede ir en múltiples direcciones, incluida la vertical
- Puede o no tener otros hallazgos CNS en el examen
- No se esperan cambios en la audición
Las causas incluyen:
- Enfermedad cerebrovascular (como ataques isquémicos transitorios)
- Esclerosis múltiple
- Arnold-Chiari
- Daño en el tallo cerebral o vestibulocerebelo caudal
- Condición de migraña
Qustions Pre-Syncope Hx
- ¿Se siente como si se fuera a desmayar?
- ¿El mareo se siente similar a cuando te levantas demasiado rápido?
Pre-síncope
- `` Aturdimiento ''
- CardiacOrigin
- Trastornos de salida
- Arritmias
- Prueba de monitor Holter
- Hipotensión postural / ortostática
- Puede ser secundario a otros problemas (neuropatía diabética, hipofunción suprarrenal, Parkinson, ciertos medicamentos, etc.)
- Episodios vasovagales
- Frecuencia cardíaca lenta con presión arterial baja
- A menudo provocado por el estrés, la ansiedad o la hiperventilación
- Migraña
- Debido a la inestabilidad cerebrovascular
- Desregulación del azúcar en la sangre
Preguntas sobre el desequilibrio Hx
- ¿El mareo solo ocurre cuando está de pie?
- ¿Mejora si tocas / mantienes algo?
Desequilibrio
- Común en los ancianos
- Debido a los déficits sensoriales
- Inicio gradual
- Empeorado por la visión reducida
- Oscuro
- Ojos cerrados
- Pérdidas de agudeza visual
- Mejorado al tocar un objeto estacionario
- Subjetivo de mareos a menudo mejora con un dispositivo de asistencia para la marcha (bastón, andador, etc.)
Otras Causas
- Estrés psicológico
- A menudo, el paciente describirá los mareos como `` flotación ''.
- Descartar la hiperventilación y otros tipos de mareos
Fuentes
Blumenfeld, Hal. Neuroanatomía a través de casos clínicos. Sinauer, 2002.
Alexander G. Reeves, A. y Swenson, R. Trastornos del sistema nervioso. Dartmouth, 2004.
Alcance de la práctica profesional *
La información aquí contenida en "Ataxia y mareos | El Paso, TX." no pretende reemplazar una relación personal con un profesional de la salud calificado o un médico con licencia y no es un consejo médico. Lo alentamos a que tome decisiones de atención médica basadas en su investigación y asociación con un profesional de la salud calificado.
Información del blog y debates sobre el alcance
Nuestro alcance informativo se limita a la quiropráctica, musculoesquelética, medicina física, bienestar, contribuyendo etiológico alteraciones viscerosomáticas dentro de las presentaciones clínicas, la dinámica clínica del reflejo somatovisceral asociado, los complejos de subluxación, los problemas de salud delicados y/o los artículos, temas y debates de medicina funcional.
Brindamos y presentamos colaboración clínica con especialistas de diversas disciplinas. Cada especialista se rige por su ámbito de práctica profesional y su jurisdicción de licencia. Utilizamos protocolos funcionales de salud y bienestar para tratar y apoyar la atención de lesiones o trastornos del sistema musculoesquelético.
Nuestros videos, publicaciones, temas, asuntos e ideas cubren cuestiones clínicas, problemas y temas que se relacionan y respaldan directa o indirectamente nuestro ámbito de práctica clínica.*
Nuestra oficina ha intentado razonablemente proporcionar citas de apoyo y ha identificado el estudio o los estudios de investigación relevantes que respaldan nuestras publicaciones. Proporcionamos copias de los estudios de investigación de respaldo disponibles para las juntas reguladoras y el público a pedido.
Entendemos que cubrimos asuntos que requieren una explicación adicional de cómo puede ayudar en un plan de atención o protocolo de tratamiento en particular; por lo tanto, para discutir más a fondo el tema anterior, no dude en preguntar Dr. Alex Jiménez, DC, o póngase en contacto con nosotros en 915-850-0900.
Estamos aquí para ayudarlo a usted y a su familia.
Bendiciones
El Dr. Alex Jimenez corriente continua MSACP, enfermero*, CCCT, IFMCP*, CIFM*, ATN*
email: coach@elpasomedicinafuncional.com
Licenciado como Doctor en Quiropráctica (DC) en Texas & New Mexico*
Número de licencia de Texas DC TX5807, Nuevo México DC Número de licencia NM-DC2182
Licenciada como enfermera registrada (RN*) in Florida
Licencia de Florida Licencia de RN # RN9617241 (Control No. 3558029)
Estado compacto: Licencia multiestatal: Autorizado para ejercer en 40 Estados*
Dr. Alex Jiménez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Mi tarjeta de presentación digital






