Una de las causas más frecuentes de lumbalgia y ciática puede deberse a la compresión de las raíces nerviosas en la región lumbar de un disco herniado lumbar o a la rotura de un disco en la columna lumbar. Los síntomas comunes de los discos herniados lumbares incluyen diferentes intensidades de dolor, espasmos o calambres musculares, ciática y debilidad de las piernas, así como la pérdida de la función adecuada de las piernas. Si bien estos no parecen estar estrechamente asociados entre sí, una hernia discal lumbar también puede afectar la columna cervical, que manifiesta síntomas de migraña y dolor de cabeza. El propósito de los siguientes artículos es educar a los pacientes y demostrar la relación entre el dolor de migraña y el disco herniado lumbar, además de discutir el tratamiento de estas dos afecciones comunes.
Contenido
Una revisión crítica del uso de la terapia manual para los trastornos del dolor de cabeza: prevalencia, perfiles, motivaciones, comunicación y efectividad autoinformada
Resumen
Antecedentes
A pesar de la expansión de los tratamientos médicos convencionales para el dolor de cabeza, muchas personas que sufren de dolores de cabeza recurrentes comunes buscan ayuda fuera de los entornos médicos. El objetivo de este trabajo es evaluar los estudios de investigación sobre la prevalencia del uso de terapias manuales para el tratamiento de la cefalea y los factores clave asociados con esta población de pacientes.
Métodos
Esta revisión crítica de la literatura revisada por pares identificó artículos de 35 que informaban hallazgos de nuevas investigaciones empíricas sobre la prevalencia, los perfiles, las motivaciones, la comunicación y la efectividad autoinformada del uso de terapia manual entre aquellos con trastornos de cefalea.
Resultados
Si bien los datos disponibles eran limitados y los estudios tenían limitaciones metodológicas considerables, el uso de la terapia manual parece ser el tratamiento no médico más común utilizado para el tratamiento de las cefaleas recurrentes comunes. La razón más común para elegir este tipo de tratamiento fue buscar alivio del dolor. Si bien es probable que un alto porcentaje de estos pacientes continúe con la atención médica simultánea, aproximadamente la mitad puede no divulgar el uso de este tratamiento a su médico.
Conclusiones
Existe una necesidad de una investigación más rigurosa de salud pública y servicios de salud para evaluar el papel, la seguridad, la utilización y los costos financieros asociados con el tratamiento de terapia manual para el dolor de cabeza. Los proveedores de atención médica primaria deben ser conscientes del uso de este enfoque altamente popular para el manejo del dolor de cabeza a fin de ayudar a facilitar una atención segura, efectiva y coordinada.
Palabras clave: Dolor de cabeza, migraña, dolor de cabeza por tensión, cefalea cervicogénica, terapia manual, fisioterapia, quiropráctica, osteopatía, masaje
Antecedentes
La co-ocurrencia de cefalea tensional y migraña es muy alta [1]. Respectivamente, son el segundo y tercer trastorno más común en todo el mundo, con la migraña clasificada como la séptima causa específica más alta de discapacidad a nivel mundial [2] y la decimosexta condición más comúnmente diagnosticada en los EE. UU. [3]. Estos trastornos comunes de cefalea recurrente suponen una carga considerable para la salud personal, las finanzas y la productividad laboral de los pacientes [3], y la migraña se complica aún más por una asociación con comorbilidades cardiovasculares y psiquiátricas [5, 6].
Los tratamientos con medicamentos preventivos para la migraña incluyen analgésicos, anticonvulsivos, antidepresivos y betabloqueantes. Los tratamientos farmacológicos preventivos para los dolores de cabeza tensionales pueden incluir analgésicos, AINE, relajantes musculares y toxina botulínica, así como anticonvulsivos y antidepresivos. Si bien los tratamientos farmacológicos preventivos son exitosos para una proporción significativa de pacientes, los trastornos del dolor de cabeza todavía se informan como infradiagnosticados y tratados insuficientemente en entornos médicos [8] y otros estudios informan que los pacientes pueden dejar de continuar con los medicamentos preventivos para el dolor de cabeza a largo plazo [ 16, 9].
También se utilizan varios enfoques no farmacológicos para la prevención de los dolores de cabeza. Estos incluyen terapias psicológicas como la terapia cognitivo-conductual, el entrenamiento de relajación y la biorretroalimentación EMG (electromiografía). Además, hay acupuntura, suplementos nutricionales (que incluyen magnesio, B12, B6 y coenzima Q10) y terapias físicas. El uso de terapias físicas es significativo, y una encuesta mundial reciente informa que la fisioterapia es el "tratamiento alternativo o complementario" más utilizado para los trastornos de cefalea en muchos países [18]. Una de las intervenciones de fisioterapia más comunes para el manejo del dolor de cabeza es la terapia manual (MT), [19-21] que aquí definimos como tratamientos que incluyen la manipulación espinal (como la realizan comúnmente los quiroprácticos, osteópatas y fisioterapeutas), articulaciones y espinales movilización, masaje terapéutico y otras terapias de manipulación y corporales [22].
Se han informado resultados positivos en muchos ensayos clínicos que comparan MT con controles [23-27], otras terapias físicas [28-30] y aspectos de la atención médica [31-34]. Sin embargo, se necesitan más investigaciones de alta calidad para evaluar la eficacia de la MT como tratamiento para los dolores de cabeza recurrentes comunes. Revisiones sistemáticas recientes de ensayos clínicos aleatorizados de MT para la prevención de la migraña informan de una serie de deficiencias metodológicas importantes y la necesidad de una investigación de mayor calidad antes de poder llegar a conclusiones firmes [35, 36]. Las revisiones recientes de los ensayos de MT para la cefalea tensional y la cefalea cervicogénica son cautelosas a la hora de informar de resultados positivos y de la gran necesidad de una investigación más sólida [37]. A pesar de la evidencia clínica limitada, no ha habido una revisión crítica del uso significativo de MT por parte de las poblaciones con dolor de cabeza.
Métodos
El objetivo de este estudio es informar a partir de la literatura revisada por pares; 1) la prevalencia de uso de MT para el tratamiento de cefaleas recurrentes comunes y 2) factores asociados con este uso en varios temas clave. La revisión identifica además áreas clave que merecen una mayor investigación con el fin de informar mejor la práctica clínica, los educadores y la política de salud en esta área.
Diseño
Se realizó una búsqueda exhaustiva de artículos revisados por pares publicados en inglés entre 2000 y 2015 que informaron nuevos hallazgos de investigación empírica sobre aspectos clave del uso de MT entre pacientes con migraña y trastornos de cefalea no migrañosa. Las bases de datos buscadas fueron MEDLINE, AMED, CINAHL, EMBASE y EBSCO. Las palabras y frases clave utilizadas fueron: `` dolor de cabeza '', `` migraña '', `` dolor de cabeza primario '', `` cefalgia '', `` dolor de cabeza crónico '' Y `` terapia manual '', `` manipulación espinal '', `` terapia manipuladora '', `` movilización espinal '', `` Quiropráctica '', `` osteopatía '', `` masaje '', `` terapia física '' o `` fisioterapia '' Y luego `` prevalencia '', `` utilización '' o `` perfil '' se utilizaron para búsquedas adicionales en comparación con los términos anteriores. La búsqueda en la base de datos estuvo acompañada de una búsqueda manual de destacadas revistas revisadas por pares. Todos los autores accedieron a la literatura revisada (datos) y proporcionaron información para el análisis.
Debido al enfoque de la revisión, se excluyó la literatura que informaba ensayos de control aleatorio y diseños de investigación clínica similares, así como artículos identificados como cartas, correspondencia, editoriales, informes de casos y comentarios. Se realizaron búsquedas adicionales de las bibliografías en las publicaciones identificadas. Se seleccionaron todos los artículos identificados y solo se incluyeron en la revisión aquellos que informaron nuevos hallazgos empíricos sobre el uso de MT para la cefalea en adultos. Los artículos identificados y seleccionados para la revisión fueron manuscritos de investigación principalmente en estudios epidemiológicos y de economía de la salud. La revisión incluye artículos que informan que el uso de MT se combinó con el uso de otras terapias, pero solo cuando los pacientes con MT comprendían una gran proporción (como se indicó) de la población de estudio incluida. Los resultados se importaron a la Nota X7 y se eliminaron los duplicados.
Resultados de búsqueda, análisis y evaluación de calidad
La Figura 1 describe el proceso de búsqueda de literatura. La búsqueda inicial identificó 3286 artículos, 35 de los cuales cumplieron con los criterios de inclusión. La información de cada artículo se organizó en una tabla de revisión (Tabla 1) para resumir los hallazgos de los artículos incluidos. La información se presenta en dos grupos seleccionados de dolores de cabeza y dentro de cada profesión de MT individual: quiropráctica, fisioterapia, osteopatía y terapia de masajes, cuando se dispone de detalles suficientes.
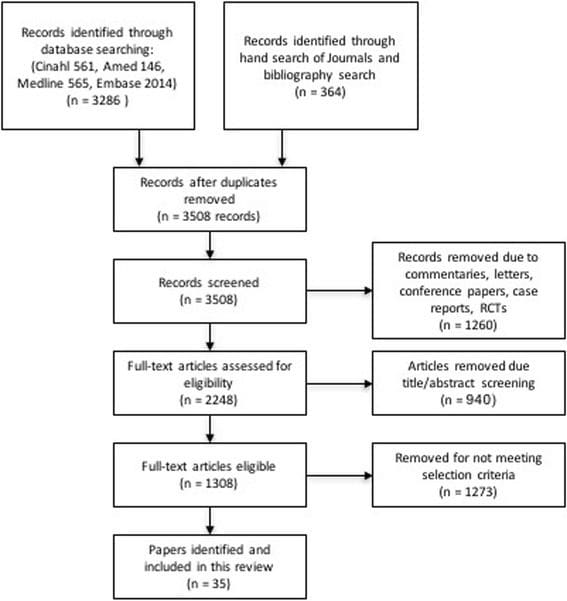
Figura 1: Diagrama de flujo de la selección de estudio.

Tabla 1: Estudios basados en la investigación del uso de la terapia manual para los trastornos de dolor de cabeza.
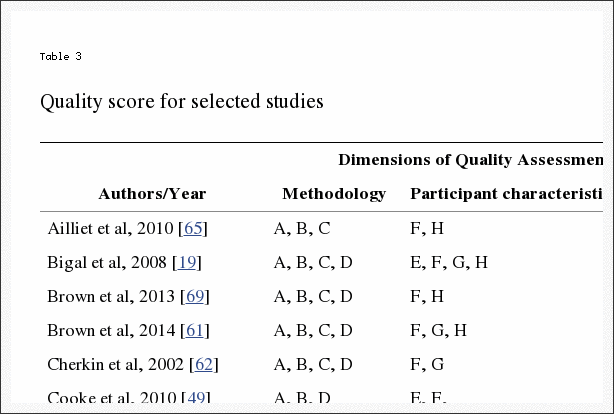
Se realizó una evaluación de la calidad de los artículos identificados para revisión utilizando un sistema de puntuación de calidad (Tabla 2) desarrollado para la evaluación crítica de la literatura de salud utilizada para la prevalencia e incidencia de problemas de salud [42] adaptado de estudios similares [43] . Este sistema de puntuación fue aplicable a la mayoría de los diseños de estudios que incluían encuestas y entrevistas estructuradas basadas en encuestas (45 de los 29 artículos), pero no fue aplicable a un pequeño número de estudios incluidos basados en registros clínicos, análisis secundarios o características de los profesionales.
Dos autores independientes (CM y JA) buscaron y calificaron los artículos de forma independiente. Los resultados de las puntuaciones se compararon y las diferencias fueron discutidas y resueltas por todos los autores. El puntaje de calidad de cada artículo relevante se informa en la Tabla 3.
Resultados
Los hallazgos clave de los 35 artículos se agruparon y evaluaron utilizando un enfoque de revisión crítica adaptado de investigaciones anteriores [46, 47]. Con base en la información limitada disponible para otros tipos de dolor de cabeza, los hallazgos de prevalencia se informan dentro de una de dos categorías, ya sea como `` migraña '' para los artículos que informan estudios en los que la población estaba compuesta predominantemente o en su totalidad por pacientes con migraña o como `` dolor de cabeza '' para los artículos en los que la población de estudio fue predominantemente de otros tipos de cefaleas (incluyendo cefaleas tensionales, cefaleas en racimo, cefalea cervicogénica) y / o donde el tipo de cefalea no se indicó claramente. Diez artículos informaron hallazgos que examinaban las tasas de prevalencia para la categoría de `` migraña '' solo, 18 artículos informaron hallazgos que examinaban la prevalencia para la categoría de `` dolor de cabeza '' sola y 3 artículos informaron hallazgos para ambas categorías. Según la naturaleza de la información disponible, los proveedores de terapia manual categorizaron el uso de la prevalencia. Luego, los datos extraídos se analizaron y sintetizaron en cuatro categorías temáticas: prevalencia; perfil y motivaciones para el uso de MT; uso concurrente y orden de uso de proveedores de dolor de cabeza; y evaluación autoinformada de los resultados del tratamiento con MT.
Prevalencia del uso de MT
Treinta y uno de los artículos revisados con un tamaño de muestra mínimo (> 100) informaron hallazgos sobre la prevalencia del uso de MT. La prevalencia del uso quiropráctico para las personas con migraña osciló entre el 1.0 y el 36.2% (media: 14.4%) dentro de la población general [19, 21] y entre el 48 y el 52% (media: 8.9%) dentro de la clínica de cefalea. poblaciones de pacientes [27.1, 18.0]. La prevalencia del uso de quiroprácticos para aquellos reportados como dolor de cabeza osciló entre el 53% y el 54% (media: 4%) dentro de la población general [28.0, 12.9, 20, 48 51]; osciló entre el 55 y el 57% (media: 12.0%) dentro de las poblaciones de pacientes de clínicas de dolor de cabeza / dolor [22.0] y entre el 18.6 y el 58% (media: 60%) entre las poblaciones de pacientes quiroprácticos [1.9].
El uso de la fisioterapia de prevalencia para personas con migraña varió de 9.0 a 57.0% (media: 24.7%) dentro de la población general [19, 20, 48, 52] y de 4.9 a 18.7% (media: 11.8%) dentro de la cefalea-clínica poblaciones de pacientes [54, 70]. El uso de la fisioterapia de prevalencia para aquellos reportados como cefalea varió de 12.2 a 52.0% (promedio: 32.1%) dentro de la población general [20, 48] y de 27.8 a 35.0 %% (promedio: 31.4%) en las poblaciones de dolor de cabeza / clínica de dolor [60, 70].
El uso de la terapia de masaje para las personas con migraña osciló entre el 2.0 y el 29.7% (media: 15.6%) dentro de la población general [49, 50, 71] y entre el 10.1 y el 56.4% (media: 33.9%) dentro de las poblaciones de clínicas de dolor de cabeza [53, 54, 72, 73]. El uso de masajes / acupresión para aquellos reportados como dolor de cabeza dentro de las poblaciones de pacientes de clínicas de dolor de cabeza / dolor varió de 12.0 a 54.0% (media: 32.5%) [58, 60, 70].
El uso de osteopatía para las personas con migraña se informó como 1% dentro de la población general [49]; como 2.7% dentro de una población de pacientes con cefalea-clínica [53] y como 1.7% dentro de una población de pacientes con osteopatía [74]. Para el dolor de cabeza, la prevalencia fue 9% dentro de una población con dolor de cabeza / clínica de dolor [60] y varió de 2.7 a 10.0% (promedio: 6.4%) dentro de las poblaciones de pacientes con osteopatía [74, 75].
La tasa de prevalencia combinada del uso de MT en todas las profesiones MT para aquellos con migraña varió de 1.0 a 57.0% (promedio: 15.9%) dentro de la población general; varió de 2.7 a 56.4% (promedio: 18.4%) dentro de las poblaciones de pacientes con cefalea clínica y se informó como 1.7% en una población de pacientes con TM. La tasa de prevalencia combinada de uso de MT en todas las profesiones de MT para aquellos informados como cefalea varió de 4.0 a 52.0% (promedio: 17.7%) dentro de la población general; varió de 9.0 a 54.0% (promedio: 32.3%) dentro de las poblaciones de pacientes con cefalea y de 1.9 a 45.5% (promedio: 9.25%) dentro de las poblaciones de pacientes con MT.
Perfil y Motivaciones para el uso de MT
Si bien los perfiles sociodemográficos de los pacientes no se informaron dentro de las poblaciones con dolor de cabeza que usaban exclusivamente MT, varios estudios informan estos hallazgos donde los usuarios de MT constituían un porcentaje significativo de los tratamientos no médicos para el dolor de cabeza utilizados por la población del estudio (rango 40% ± 86% : media 63%). Si bien los hallazgos variaron según el nivel de ingresos [58, 70] y el nivel de educación, [70, 72, 73] este grupo de pacientes tenía más probabilidades de ser mayores [70, 72], mujeres [20], tener una mayor tasa de comorbilidad condiciones [58, 70, 76] y una mayor tasa de visitas médicas previas [20, 58, 70] en comparación con el grupo de no usuarios. En general, se informó que este grupo tenía un nivel más alto de cronicidad del dolor de cabeza o discapacidad del dolor de cabeza que los no usuarios [20, 54, 58, 70, 72, 77].
Varios estudios en poblaciones de clínicas de cefalea informan las motivaciones de los pacientes para el uso de tratamientos complementarios y alternativos para la cefalea en los que los usuarios de MT constituían una proporción significativa de la población de estudio (rango 40% ± 86%: media 63%) [58, 70, 72 78]. A partir de estos estudios, la motivación más común informada por los pacientes del estudio fue `` buscar alivio del dolor '' para el dolor de cabeza, que representó el 45.4% al 84.0% (media: 60.5%) de las respuestas. La segunda motivación más común fue la preocupación del paciente con respecto a la `` seguridad o los efectos secundarios '' del tratamiento médico para el dolor de cabeza, que representa el 27.2% al 53.0% (media: 43.8%) de las respuestas [58, 70, 72]. La "insatisfacción con la atención médica" representó el 9.2% - el 35.0% (media: 26.1%) de las respuestas [58, 70, 72].
Un número limitado de artículos revisados (todos de Italia) informan sobre la fuente de la derivación o la recomendación a MT para el tratamiento de la cefalea [53, 58, 59]. A partir de estos estudios, la derivación de un médico de cabecera a un quiropráctico osciló entre el 50.0 y el 60.8% (media: 55.7%), mientras que la derivación de amigos / familiares osciló entre el 33.0 y el 43.8% (media: 38.7%) y la auto-recomendación osciló entre 0 y 16.7% (media: 5.6%). Para la terapia de masaje, la derivación de un médico de cabecera osciló entre el 23.2 y el 50.0% (media: 36.6%), mientras que la derivación de amigos / familiares osciló entre el 38.4 y el 42.3% (media: 40.4%) y la auto-recomendación osciló entre el 7.7 y el 38.4% ( media: 23.1%). Para la acupresión, la derivación de un médico de cabecera osciló entre 33.0 y 50.0% (media: 41.5%), mientras que la derivación de amigos / familiares se informó como 50% y la auto-recomendación osciló entre 0 y 16.6% (media: 8.3%). Un estudio informó hallazgos para la osteopatía en los que la derivación tanto de médicos de cabecera como de amigos / familiares se informó como 42.8% y la auto-recomendación se informó como 14.4%. En general, la mayor proporción de referencias dentro de estos estudios fue de médicos de cabecera a quiroprácticos por cefalea tensional crónica (56.2%), cefalea en racimos (50%) y migraña (60.8%).
Uso concurrente y orden de uso de proveedores de dolor de cabeza y comunicación relacionada de usuarios de MT
Varios estudios informan sobre el uso concurrente del tratamiento médico del dolor de cabeza con terapias complementarias y alternativas. En aquellos estudios en los que el mayor porcentaje de la población de pacientes eran usuarios de MT (rango 57.0% ± 86.4%: media 62.8%), [58, 70, 78] el uso concurrente de atención médica osciló entre 29.5% y 79.0% ( media: 60.0%) de la población de pacientes con cefalea.
Estos estudios informan además sobre el nivel de no divulgación del paciente a los proveedores médicos con respecto al uso de MT para el dolor de cabeza. La no divulgación osciló entre el 25.5 y el 72.0% (media: 52.6%) de la población de pacientes, y el motivo más común de no divulgación se informó como el médico `` nunca pregunta '', oscilando entre el 37.0 y el 80.0% (media: 58.5%) . Esto fue seguido por la creencia del paciente de que `` no era importante que el médico supiera '' o `` ninguno de los asuntos del médico '', oscilando entre el 10.0 y el 49.8% (media: 30.0%). A esto le siguió la creencia de que `` el médico no entendería '' o `` desalentaría '' estos tratamientos, con un rango de 10.0 a 13.0% (media: 11.5%) [53, 77].
Un gran estudio internacional informó el pedido del proveedor típico de atención para el dolor de cabeza mediante la comparación de los resultados entre varios países para pacientes con migraña [21]. Los proveedores de atención primaria seguidos por neurólogos fueron informados como el primer y segundo proveedor de tratamiento de migraña para casi todos los países examinados. La única excepción fue Australia, donde aquellos con migraña crónica seleccionaron a los quiroprácticos como proveedores típicos con la misma frecuencia que los neurólogos (14% para ambos) mientras que aquellos con migraña episódica seleccionaron a los quiroprácticos con mayor frecuencia que los neurólogos (13% versus 5%). Comparativamente, los quiroprácticos fueron seleccionados como el proveedor típico para aquellos con migraña crónica por 10% en EE. UU. Y Canadá, 1% en Alemania y 0% en el Reino Unido y Francia. Los quiroprácticos fueron seleccionados como el proveedor típico para aquellos con migraña episódica por 7% en EE. UU., 6% en Alemania, 4% en Canadá y por 1% en el Reino Unido y Francia.
Eficacia autorreportada de los resultados del tratamiento MT
Varios estudios de población de clínicas de dolor y cefalea proporcionan hallazgos sobre la eficacia autoinformada del tratamiento de cefalea con MT. Para la quiropráctica, la autoevaluación del paciente sobre el alivio del dolor de cabeza parcialmente eficaz o totalmente eficaz osciló entre el 27.0 y el 82.0% (media: 45.0%) [53, 58, 60, 78]. Para la terapia de masaje, la autoevaluación del paciente sobre el alivio del dolor de cabeza parcialmente efectivo o totalmente efectivo osciló entre el 33.0 y el 64.5% (media: 45.2%) [53, 58, 60, 73, 78], y para la acupresión varió entre el 33.4 y el 50.0% (media: 44.5%) [53, 58, 59]. Para la osteopatía y la fisioterapia, un estudio informó una efectividad del 17 y el 36%, respectivamente [60].
Cuando los resultados se combinan en todas las profesiones de la MT, la notificación de la MT como efectiva parcial o total osciló entre el 17.0 y el 82.0% (media del 42.5%) [53, 58, 60, 73, 78]. Además, un estudio de población general proporciona resultados sobre la eficacia autoinformada de la quiropráctica y la fisioterapia en un 25.6 y un 25.1% respectivamente para aquellos con cefalea crónica primaria y un 38 y 38% respectivamente para aquellos con cefalea crónica secundaria [79].
Discusión
Este documento proporciona la primera revisión integrativa crítica sobre la prevalencia y los factores clave asociados con el uso del tratamiento MT para dolores de cabeza dentro de la literatura revisada por pares. Si bien las limitaciones metodológicas del estudio y la falta de datos impiden sacar conclusiones sólidas, estos hallazgos aumentan la conciencia sobre temas de importancia para los responsables de la formulación de políticas, los educadores, los proveedores de dolores de cabeza y la investigación futura.
Nuestra revisión encontró que el uso de MT fue generalmente mayor dentro de las poblaciones de clínicas de dolor de cabeza en comparación con las poblaciones generales. Sin embargo, el uso de proveedores de MT individuales varía entre las diferentes regiones y esto probablemente se deba a una serie de factores que incluyen la variación en el acceso público, la financiación de la atención médica y la disponibilidad de proveedores de MT. Por ejemplo, el uso de fisioterapia para algunos tipos de dolores de cabeza puede ser relativamente mayor en algunas partes de Europa [20, 60], mientras que el uso de quiroprácticos para algunos tipos de dolores de cabeza puede ser relativamente mayor en Australia y Estados Unidos [19, 21]. En general, la prevalencia del uso de MT para el dolor de cabeza parece ser considerable y probablemente sea el tipo más común de fisioterapia utilizado para el dolor de cabeza en muchos países [19-21, 49]. Se necesitan más estudios epidemiológicos de alta calidad para medir la prevalencia del uso de MT en diferentes tipos y subtipos de cefaleas, tanto en la población general como en las poblaciones clínicas.
Más allá de la prevalencia, los datos son más limitados con respecto a quién, cómo y por qué los pacientes con dolor de cabeza buscan MT. Sin embargo, a partir de la información disponible, las necesidades de atención médica de los pacientes con cefalea MT pueden ser de naturaleza más compleja y multidisciplinaria en comparación con las que solo reciben atención médica habitual. Los hallazgos sociodemográficos sugieren que los usuarios de MT y otras terapias complementarias y alternativas tienen un mayor nivel de discapacidad y cronicidad de cefalea en comparación con los no usuarios. Este hallazgo puede correlacionarse con la mayor prevalencia de usuarios de TM dentro de las poblaciones de pacientes con cefalea y una historia de más citas médicas. Esto también puede tener implicaciones para futuros diseños de ensayos de MT tanto en términos de la selección de sujetos de prueba de entornos clínicos de MT externos como externos y la decisión de evaluar intervenciones singulares de MT versus MT en combinación con otras intervenciones.
La información limitada sugiere que un enfoque pluralista hacia el uso de tratamientos médicos y no médicos para la cefalea, como MT, es común. Si bien los hallazgos sugieren que la MT se busca con mayor frecuencia por razones de alivio del dolor de cabeza, la evidencia para apoyar la eficacia de MT para el alivio de la cefalea es aún limitada. Los proveedores de TA deben permanecer conscientes de la calidad de la evidencia para una intervención dada para un trastorno de cefalea dado e informar a los pacientes dónde hay disponibles intervenciones de tratamiento más efectivas o más seguras. Se necesita más investigación para evaluar estas terapias individualmente y a través de enfoques multimodales y para que los estudios incluyan el seguimiento a largo plazo.
La información limitada a Italia sugiere que la derivación de médicos de cabecera para el tratamiento de cefalea MT puede ser común en algunas regiones, aunque es menos probable que se generalice dado el problema de la no divulgación del paciente a los médicos con respecto al uso de este tratamiento en otros estudios. La atención médica de alta calidad requiere una comunicación abierta y transparente entre los pacientes y los proveedores, y entre los propios proveedores. La no divulgación puede influir negativamente en el tratamiento médico si los pacientes que no responden requieren más investigaciones de diagnóstico [80] o la implementación de enfoques más efectivos para el tratamiento del dolor de cabeza [81] o previene la discusión en circunstancias donde MT puede estar contraindicado [82]. Los proveedores principales de cefaleas pueden beneficiarse prestando particular atención a la posibilidad de que no se divulguen los tratamientos de dolores de cabeza no médicos. La discusión abierta entre los proveedores y los pacientes sobre el uso de MT para el dolor de cabeza y los resultados asociados puede mejorar la atención general del paciente.
Investigaciones futuras
A pesar de la gran necesidad de más investigación de alta calidad para evaluar la eficacia de MT como tratamiento para el dolor de cabeza, el uso sustancial de MT llama la atención sobre la necesidad de más investigación en salud pública y servicios de salud en esta área del manejo del dolor de cabeza. La necesidad de este tipo de investigación se identificó en un informe global reciente sobre el uso de los recursos de atención médica relacionados con la cefalea [18]. Fomentar esta información puede conducir a mejoras en la política de salud y la prestación de servicios de atención médica.
El uso sustancial de terapias físicas como la MT no se ha informado en muchas de las encuestas nacionales que informan sobre la utilización de la atención médica relacionada con el dolor de cabeza [3, 5, 83]. Independientemente, se sigue evaluando el papel de las terapias físicas en el tratamiento del dolor de cabeza, a menudo dentro de los entornos de tratamiento del dolor de cabeza convencionales e integrados [85-86]. La continuación de esta investigación puede mejorar nuestra comprensión de la eficacia y los resultados asociados con un enfoque más multidisciplinario para el tratamiento del dolor de cabeza.
Además de esto, es necesario realizar más investigaciones para comprender las vías de utilización de la asistencia sanitaria asociadas con los pacientes que usan MT en el tratamiento de su dolor de cabeza. Poco se sabe sobre los antecedentes sociodemográficos, los tipos de dolores de cabeza, el nivel de discapacidad de la cefalea y las comorbilidades más comunes en esta población de pacientes. A su vez, dicha información puede proporcionar ideas que pueden ser valiosas para la toma de decisiones clínicas del proveedor y la educación del proveedor.
Limitaciones
El diseño y los hallazgos de nuestra revisión tienen varias limitaciones. El diseño de la revisión se limitó a una búsqueda en revistas en inglés únicamente. Como resultado, es posible que se hayan perdido algunas investigaciones sobre este tema. Si bien el sistema de calificación de calidad adoptado para esta revisión requiere una mayor validación, los datos que recopilamos estaban limitados por la calidad baja a moderada de los artículos disponibles, que promediaron 6.4 de 10 puntos (Tabla 3). La baja puntuación se debió en gran parte a importantes problemas metodológicos y al pequeño tamaño de muestra asociado con gran parte de los artículos recopilados. Gran parte de los datos sobre este tema eran de naturaleza heterogénea (teléfono, encuestas postales y entrevistas cara a cara). Hubo una falta de cuestionarios validados para médicos y pacientes para informar los hallazgos, como para las preguntas sobre la prevalencia, donde los marcos de tiempo utilizados variaban entre `` actualmente '', `` los últimos 12 meses '' y `` nunca ''.
Los datos sobre la prevalencia del uso de MT para la cefalea fueron limitados, particularmente dentro de las poblaciones individuales de MT, en comparación con los datos encontrados en la población general y en las poblaciones con cefalea-clínica. Muchos estudios evaluaron el uso de MT para el dolor de cabeza sin identificar los tipos de dolor de cabeza. Solo un estudio dentro de una población de MT informó el porcentaje de pacientes que asistieron por motivos de migraña sola (osteopatía). La prevalencia del uso de MT para la cefalea se informó más en los estudios de población de pacientes quiroprácticos, sin embargo, la información fue limitada sobre los tipos de cefalea. No se encontraron estudios que informaran la prevalencia de pacientes con cefalea dentro de fisioterapia o poblaciones de pacientes con terapia de masaje utilizando nuestros términos de búsqueda.
La falta de datos para algunos temas requirió proporcionar conclusiones agrupadas con usuarios de otros proveedores de dolores de cabeza no médicos. Los datos dentro de muchas regiones geográficas eran muy limitados, con la información más limitada sobre la fuente de referencia para los proveedores de dolor de cabeza MT (tres documentos de Italia solamente). Estas limitaciones respaldan el llamado para que más investigaciones se concentren exclusivamente dentro de las poblaciones de MT y las diferentes áreas regionales antes de poder sacar conclusiones más sólidas.
Conclusión
Las necesidades de las personas con trastornos de dolor de cabeza pueden ser complejas y multidisciplinarias por naturaleza. Más allá de la investigación clínica, se necesita más investigación de salud pública y servicios de salud de alta calidad para medir y examinar una serie de cuestiones de importancia para la administración y el uso de MT en el tratamiento del dolor de cabeza. Dado que aún quedan necesidades insatisfechas para muchos que sufren dolores de cabeza recurrentes, los médicos deben estar al tanto del uso de MT y permanecer abiertos a discutir este enfoque para el manejo del dolor de cabeza a fin de garantizar una mayor seguridad, efectividad y coordinación de la atención del dolor de cabeza.
Agradecimientos
No aplica.
Oportunidades
Esta investigación no recibió una subvención específica de ninguna agencia de financiación en los sectores público, comercial o sin fines de lucro, mientras que el primer autor de este artículo recibe una beca de doctorado que ofrece la Asociación Australiana de Quiroprácticos.
Disponibilidad de datos y materiales
No aplicable (todos los datos se informan en el artículo).
Contribuciones de los autores
CM, JA y DS diseñaron el papel. CM llevó a cabo la búsqueda bibliográfica, la recopilación de datos y la selección. CM y DS proporcionaron el análisis y la interpretación. CM y JA escribieron los borradores. Todos los autores contribuyeron a la revisión crítica y el contenido intelectual. Todos los autores leyeron y aprobaron el manuscrito final.
Conflicto de intereses
Los autores declaran que no tienen intereses en conflicto.
Consentimiento para publicación
No aplica.
Aprobación ética y consentimiento para participar
No aplica.
Nota del editor
Springer Nature permanece neutral con respecto a los reclamos jurisdiccionales en mapas publicados y afiliaciones institucionales.
Abreviaturas
- MT Terapia manual
- EMG Electromiografía
Información del colaborador
Ncbi.nlm.nih.gov/pmc/articles/PMC5364599/

Información del Dr. Alex Jiménez
Un asombroso 15% de la población sufre de migrañas, una condición debilitante que afecta la capacidad de un individuo para participar en actividades cotidianas. Aunque las investigaciones de hoy lo malinterpretaron ampliamente, creo que el dolor de la migraña puede ser un síntoma de un problema de salud subyacente mucho más grande. Los discos herniados lumbares, o discos rotos en la columna lumbar, son una causa común de dolor lumbar y ciática. Cuando el centro blando y gelatinoso de un disco herniado lumbar comprime las raíces nerviosas de la parte baja de la espalda, puede provocar síntomas de dolor y malestar, entumecimiento y debilidad en las extremidades inferiores. Además, un disco herniado lumbar puede desequilibrar la estructura y la función de toda la columna vertebral, provocando síntomas a lo largo de la columna cervical que finalmente pueden desencadenar migrañas. Las personas que experimentan constantemente dolor de migraña a menudo tienen que seguir con cuidado su día con la esperanza de evitar el estallido de otro episodio doloroso. Afortunadamente, muchos métodos de tratamiento de dolor de migraña y disco de hernia lumbar están disponibles para ayudar a mejorar y controlar los síntomas. Otras opciones de tratamiento también pueden considerarse antes de las intervenciones quirúrgicas.
Tratamiento quirúrgico versus no quirúrgico para la hernia de disco lumbar: Resultados de ocho años para el ensayo de investigación de resultados de pacientes con columna vertebral (DEPORTE)
Resumen
Diseño del estudio
Estudios de cohorte prospectivos aleatorizados y observacionales.
Objetivo
Evaluar los resultados del año 8 de la cirugía versus la atención no quirúrgica.
Resumen de los datos de fondo
Aunque los ensayos aleatorizados han demostrado pequeñas diferencias a corto plazo a favor de la cirugía, los resultados a largo plazo que comparan el tratamiento quirúrgico con el no quirúrgico siguen siendo controvertidos.
Métodos
Candidatos quirúrgicos con hernia de disco intervertebral lumbar confirmada por imagen que cumplen los criterios de elegibilidad de DEPORTE inscritos en prospectivo aleatorizado (participantes 501) y cohortes de observación (participantes de 743) en clínicas de columna 13 en los estados 11 de EE. UU. Las intervenciones fueron discectomía abierta estándar versus atención no quirúrgica habitual. Las principales medidas de resultado fueron los cambios desde el inicio en las escalas SF-36 de dolor corporal (BP) y función física (PF) y el índice de discapacidad Oswestry modificado (ODI - versión AAOS / Modems) evaluados en semanas 6, 3 y 6 meses y anualmente después de eso.
Resultados
Se observaron ventajas para la cirugía en los análisis por intención de tratar para la cohorte aleatorizada para todos los resultados primarios y secundarios distintos del estado laboral; sin embargo, con una amplia falta de adherencia a la asignación del tratamiento (49% de los pacientes asignados a terapia no operatoria que recibieron cirugía versus 60% de los pacientes asignados a cirugía) estos efectos observados fueron relativamente pequeños y no estadísticamente significativos para los resultados primarios (PA, PF, ODI ). Es importante destacar que la comparación general de los resultados secundarios fue significativamente mayor con la cirugía en el análisis por intención de tratar (molestia por la ciática [p> 0.005], satisfacción con los síntomas [p> 0.013] y mejoría autoevaluada [p> 0.013]) en seguimiento a largo plazo. Un análisis según el tratamiento mostró efectos del tratamiento quirúrgico clínicamente significativos para las medidas de resultado primarias (cambio medio Cirugía frente a no operatoria; efecto del tratamiento; IC del 95%): PA (45.3 frente a 34.4; 10.9; 7.7 a 14); PF (42.2 frente a 31.5; 10.6; 7.7 a 13.5) y ODI (? 36.2 frente a? 24.8;? 11.2;? 13.6 a? 9.1).
Conclusión
Los pacientes cuidadosamente seleccionados que se sometieron a cirugía para una hernia de disco lumbar lograron una mejoría mayor que los pacientes no tratados quirúrgicamente; hubo poca o ninguna degradación de los resultados en cualquiera de los grupos (operativo y no quirúrgico) de 4 a 8 años.
Palabras clave: DEPORTE, hernia de disco intervertebral, cirugía, cuidado no quirúrgico, resultados
Introducción
La discectomía lumbar para el alivio de la ciática en pacientes con hernia de disco intervertebral (IDH) es una indicación común y bien investigada para la cirugía de columna, sin embargo, las tasas de esta cirugía exhiben una variación geográfica considerable. [1] Varios ensayos aleatorizados y grandes cohortes prospectivas han demostrado que la cirugía proporciona un alivio del dolor más rápido y una recuperación percibida en pacientes con hernia de disco. [2 6] El efecto de la cirugía en los resultados a largo plazo sigue siendo menos claro.
En un ECA clásico que evaluó la cirugía versus el tratamiento no quirúrgico para la HID lumbar, Weber et al. mostró una mejoría mayor en el grupo de cirugía en el año 1 que fue estadísticamente significativa; también hubo una mejoría mayor para la cirugía en los años 4, aunque no fue estadísticamente significativa, pero no hubo diferencia aparente en los resultados en los años 10. [2] Sin embargo, un número de pacientes en el grupo no operatorio finalmente se sometieron a cirugía durante ese tiempo, complicando el interpretación de los resultados a largo plazo. El Maine Lumbar Spine Study, una cohorte de observación prospectiva, encontró una mejoría mayor en un año en el grupo de cirugía que se redujo con el tiempo, pero permaneció significativamente mayor en el grupo quirúrgico por molestias ciáticas, función física y satisfacción, pero no fue diferente para el trabajo o Resultados de discapacidad. [3] Este documento informa los resultados de 8-year del Spine Patient Outcomes Research Trial (SPORT) basado en el seguimiento continuo de las cohortes aleatorizadas y observacionales de disco herniado.
Métodos
Diseño del estudio
SPORT es un ensayo aleatorizado con una cohorte de observación simultánea realizado en 11 estados de EE. UU. En 13 centros médicos con prácticas de columna multidisciplinarias. Los comités de sujetos humanos de cada institución participante aprobaron un protocolo estandarizado tanto para las cohortes observacionales como aleatorias. Los criterios de inclusión y exclusión de pacientes, las intervenciones del estudio, las medidas de resultado y los procedimientos de seguimiento se informaron anteriormente. [5 8]
Poblacion de pacientes
Los hombres y las mujeres eran elegibles si presentaban síntomas y signos confirmatorios de radiculopatía lumbar que persistían durante al menos seis semanas, hernia de disco en el nivel y el lado correspondientes en las imágenes, y se consideraban candidatos para cirugía. El contenido de la atención no operatoria previa a la inscripción no se especificó previamente en el protocolo. [5 7] Los criterios específicos de inscripción y exclusión se informan en otra parte. [6,7]
Una enfermera de investigación en cada sitio identificó participantes potenciales, verificó la elegibilidad y utilizó un video compartido para la toma de decisiones para la uniformidad de la inscripción. A los participantes se les ofreció inscripción en el ensayo aleatorizado o en la cohorte observacional. La inscripción comenzó en marzo de 2000 y finalizó en noviembre de 2004.
Intervenciones de estudio
La cirugía fue una discectomía abierta estándar con examen de la raíz nerviosa afectada. [7,9] El protocolo no operatorio fue de cuidado habitual y se recomendó que incluyera al menos: fisioterapia activa, educación / asesoramiento con instrucción de ejercicio en el hogar y antiinflamatorios esteroides si se tolera Los tratamientos no quirúrgicos se individualizaron para cada paciente y se siguieron de forma prospectiva. [5 8]
Medidas de estudio
Los puntos finales primarios fueron las escalas de dolor corporal (BP) y función física (PF) de la encuesta de salud SF-36 [10] y la versión AAOS / módems del índice de discapacidad Oswestry (ODI) [11] medido en semanas 6, 3 y 6 meses, y anualmente a partir de entonces. Si la cirugía se retrasó más allá de las seis semanas, se obtuvieron datos de seguimiento adicionales 6 semanas y 3 meses después de la operación. Los resultados secundarios incluyeron la mejoría autoinformada por el paciente; situación laboral; satisfacción con los síntomas y la atención actuales; [12] y gravedad de la ciática medida por el índice de molestia ciática. [13,14] El efecto del tratamiento se definió como la diferencia en los cambios medios desde el inicio entre los grupos quirúrgico y no quirúrgico.
Consideraciones estadísticas
Los análisis iniciales compararon medias y proporciones de las características iniciales de los pacientes entre las cohortes aleatorias y observacionales y entre los brazos de tratamiento inicial de las cohortes individuales y combinadas. La extensión de los datos faltantes y el porcentaje de pacientes sometidos a cirugía se calcularon por grupo de tratamiento para cada seguimiento programado. Los predictores iniciales del tiempo hasta el tratamiento quirúrgico (incluidos los cruces de tratamientos) en ambas cohortes se determinaron mediante un modelo de regresión de riesgos proporcionales escalonados con un criterio de inclusión de p <0.1 para entrar y p> 0.05 para salir. Los predictores de visitas de seguimiento perdidas a intervalos anuales de hasta 8 años se determinaron por separado mediante regresión logística escalonada. Las características iniciales que predijeron la cirugía o una visita perdida en cualquier momento se ingresaron en modelos longitudinales de resultados primarios. Los que siguieron siendo significativos en los modelos longitudinales de resultado se incluyeron como covariables de ajuste en todos los modelos de regresión longitudinal posteriores para ajustar por posibles factores de confusión debido al sesgo de selección del tratamiento y los patrones de datos faltantes. [15] Además, el resultado inicial, el centro, la edad y el sexo se incluyeron en todos los modelos de resultado longitudinales.
Los análisis primarios compararon los tratamientos quirúrgicos y no quirúrgicos usando cambios desde el inicio en cada seguimiento, con un modelo de regresión longitudinal de efectos mixtos que incluía un efecto individual aleatorio para explicar la correlación entre mediciones repetidas dentro de los individuos. La cohorte aleatoria se analizó inicialmente por intención de tratar. [6] Debido al cruce, se realizaron análisis adicionales basados en tratamientos realmente recibidos. En estos análisis según el tratamiento, el indicador de tratamiento fue una covariable variable en el tiempo, lo que permite tiempos variables de cirugía. Los tiempos de seguimiento se midieron desde la inscripción para los análisis por intención de tratar, mientras que para el análisis como tratado los tiempos de seguimiento se midieron desde el comienzo del tratamiento (es decir, el momento de la cirugía para el grupo quirúrgico y el tiempo de inscripción para el grupo no operatorio), y las covariables iniciales se actualizaron al seguimiento inmediatamente anterior al momento de la cirugía. Este procedimiento tiene el efecto de incluir todos los cambios desde la línea de base antes de la cirugía en las estimaciones del efecto del tratamiento no quirúrgico y todos los cambios posteriores a la cirugía en las estimaciones del efecto quirúrgico. Las escalas ciáticas de seis puntos y los resultados binarios se analizaron a través de modelos longitudinales basados en ecuaciones de estimación generalizadas [16] con funciones de enlace lineal y logit, respectivamente, utilizando las mismas definiciones de análisis por intención de tratar y ajustadas como tratamiento que los resultados primarios. Las cohortes aleatorizadas y observacionales se analizaron para producir estimaciones del efecto del tratamiento separadas según el tratamiento. Estos resultados se compararon usando una prueba de Wald para probar simultáneamente todos los tiempos de visita de seguimiento para las diferencias en los efectos de tratamiento estimados entre las dos cohortes. [15] Los análisis finales combinaron las cohortes.
Para evaluar los dos brazos de tratamiento en todos los períodos de tiempo, se calculó el promedio ponderado de los resultados (área bajo la curva) para cada grupo de tratamiento utilizando las estimaciones en cada período de tiempo de los modelos de regresión longitudinal y se comparó con una prueba de Wald . [15]
Las estimaciones de Kaplan-Meier de las tasas de reoperación a los años 8 se calcularon para las cohortes aleatorizadas y observacionales y se compararon a través de la prueba de log-rank. [17,18]
Los cálculos se realizaron utilizando procedimientos SAS PROC MIXED para datos continuos y PROC GENMOD para resultados secundarios binarios y no normales (SAS versión 9.1 Windows XP Pro, Cary, NC). La significancia estadística se definió como p <0.05 basada en una prueba de hipótesis de dos caras sin ajustes hechos para comparaciones múltiples. Los datos para estos análisis se recopilaron hasta el 4 de febrero de 2013.
Resultados
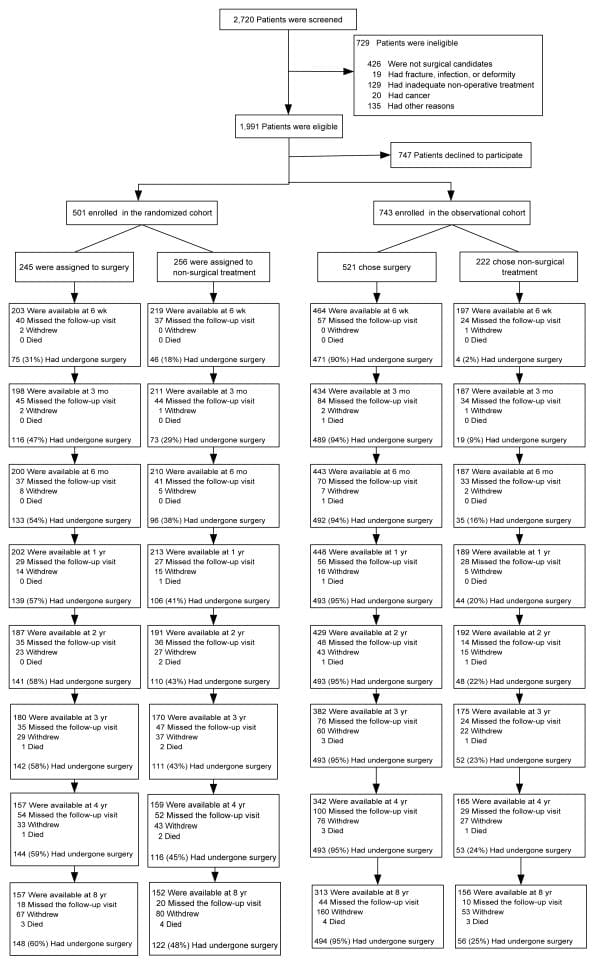
En general, se inscribieron participantes de 1,244 SPORT con hernia de disco intervertebral lumbar (501 en la cohorte aleatorizada y 743 en la cohorte observacional) (Figura 1). En la cohorte aleatorizada, 245 se asignó al tratamiento quirúrgico y 256 al tratamiento no quirúrgico. De los asignados al azar a la cirugía, 57% tuvo cirugía por 1 año y 60% por 8 años. En el grupo asignado al azar a la atención no quirúrgica, 41% de los pacientes se sometieron a cirugía por 1 años y 48% por 8 años. En la cohorte observacional, los pacientes 521 inicialmente eligieron la cirugía y los pacientes 222 inicialmente eligieron la atención no quirúrgica. De los que inicialmente optaron por la cirugía, 95% recibió cirugía por año 1; en 8 años, los pacientes adicionales de 12 se habían sometido a cirugía primaria. De los que eligen el tratamiento no quirúrgico, 20% fue operado por 1 año y 25% por 8 años. En ambas cohortes combinadas, los pacientes 820 recibieron cirugía en algún momento durante los primeros años 8; 424 (34%) permaneció no operativo. Durante los años 8, 1,192 (96%) de los inscritos originalmente completaron al menos la visita de seguimiento 1 y se incluyeron en el análisis (cohorte aleatorizada: 94% y cohorte observacional 97%); 63% de los inscritos iniciales proporcionó datos a los años 8 con pérdidas debido a abandonos, visitas perdidas o muertes (Figura 1).
Características del paciente
Las características iniciales se informaron previamente y se resumen en la Tabla 1. [5,6,8] Las cohortes combinadas tenían una edad media general de 41.7 años con un poco más de hombres que de mujeres. En general, las cohortes aleatorias y observacionales fueron similares. Sin embargo, los pacientes de la cohorte observacional tenían más discapacidad inicial (puntuaciones ODI más altas), eran más propensos a preferir la cirugía, calificaban con más frecuencia su problema como empeoramiento y tenían un poco más de probabilidad de tener un déficit sensorial. Los sujetos que recibieron cirugía durante el transcurso del estudio fueron: más jóvenes; menos probabilidades de estar trabajando; más probabilidades de reportar estar en compensación al trabajador; tenía dolor basal más severo y limitaciones funcionales; menos articulaciones y otras comorbilidades; mayor insatisfacción con sus síntomas; más a menudo calificaron su condición como que empeoraba al momento de la inscripción; y eran más propensos a preferir la cirugía. Los sujetos sometidos a cirugía también tenían más probabilidades de tener una prueba de pierna recta positiva, así como déficits neurológicos, sensoriales y motores más frecuentes. Radiográficamente, era más probable que sus hernias estuvieran en los niveles L4 5 y L5-S1 y que tuvieran una ubicación posterolateral.
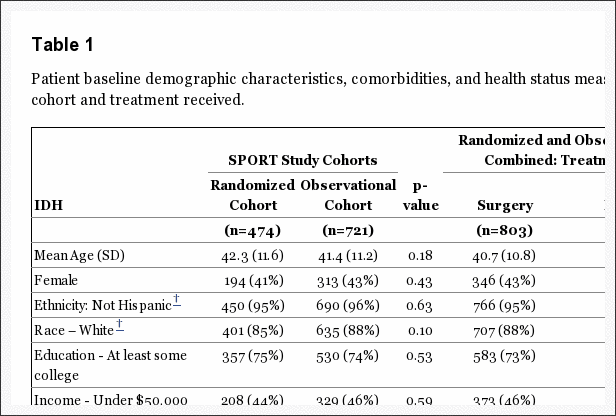
Tabla 1: Características demográficas basales del paciente, comorbilidades y medidas del estado de salud según la cohorte del estudio y el tratamiento recibido.
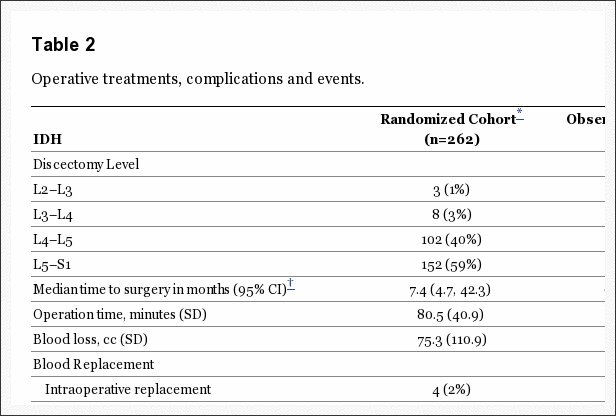
Tratamiento Quirúrgico y Complicaciones
El tratamiento quirúrgico general y las complicaciones fueron similares entre las dos cohortes (Tabla 2). El tiempo quirúrgico promedio fue ligeramente más prolongado en la cohorte aleatorizada (minutos 80.5 aleatorizados versus minutos 74.9 observacionales, p = 0.049). La pérdida media de sangre fue 75.3cc en la cohorte aleatorizada vs. 63.2cc en la observación, p = 0.13. Solo los pacientes 6 requieren transfusiones intraoperatorias totales. No hubo mortalidades perioperatorias. La complicación quirúrgica más común fue la rotura dural (3% combinado de casos). La reoperación se produjo en un 11% de casos combinados por 5 años, 12% por 6 años, 14% por 7 años y 15% por 8 años después de la cirugía. Las tasas de reoperación no fueron significativamente diferentes entre las cohortes aleatorizadas y observacionales. Ochenta y siete de las reoperaciones de 119 notaron el tipo de reoperación; aproximadamente 85% de estos (74 / 87) se enumeraron como hernias recurrentes en el mismo nivel. Una muerte ocurrió dentro de 90 días después de la cirugía relacionada con cirugía cardíaca en otra institución; se consideró que la muerte no estaba relacionada y se informó a la Junta de Revisión Institucional y la Junta de Supervisión de Datos y Seguridad.
Cross-Over
La no adherencia a la asignación al tratamiento afectó a ambos brazos de tratamiento: los pacientes optaron por retrasar o disminuir la cirugía en el brazo quirúrgico y cruzaron a la cirugía en el brazo no operatorio. (Figura 1) Las diferencias estadísticamente significativas de pacientes que cruzaron a la atención no quirúrgica dentro de 8 años de inscripción fueron que eran mayores, tenían ingresos más altos, menos insatisfacción con sus síntomas, más probabilidades de tener una hernia discal en un nivel lumbar superior, más propensos a expresar una preferencia inicial para la atención no quirúrgica, menos propensos a percibir que sus síntomas empeoran al inicio del estudio, y tenían menos dolor de base y discapacidad (Tabla 3). Los pacientes que cruzaron a la cirugía dentro de los años 8 estaban más insatisfechos con sus síntomas al inicio del estudio; eran más propensos a percibir que empeoraban al inicio del estudio; más probabilidades de expresar una preferencia de referencia para la cirugía; y tenía peor función física de referencia y más discapacidad autoevaluada.
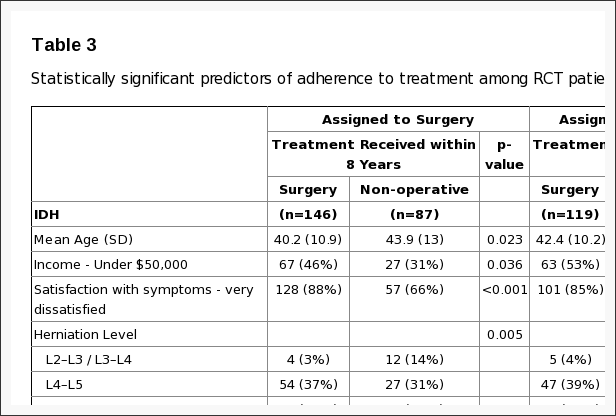
Tabla 3: Predictores estadísticamente significativos de adherencia al tratamiento en pacientes con ECA.
Principales efectos del tratamiento
Análisis de intención de tratar En el análisis por intención de tratar (intention-to-treat analysis) de la cohorte aleatorizada, todas las medidas durante 8 años favorecieron la cirugía pero no hubo efectos de tratamiento estadísticamente significativos en las medidas de resultado primarias (Tabla 4 y Figura 2). En la comparación general de intención de tratar entre los dos grupos de tratamiento a lo largo del tiempo (área bajo la curva), los resultados secundarios fueron significativamente mayores con la cirugía en el análisis por intención de tratar (molestia ciática (p = 0.005), satisfacción con síntomas (p = 0.013) y mejoría autoevaluada (p = 0.013)) (Figura 3) La mejoría en el índice de molestias ciáticas también fue estadísticamente significativa a favor de la cirugía en la mayoría de las comparaciones de puntos individuales (aunque no significativa en los años 6 y 7) (Tabla 4).
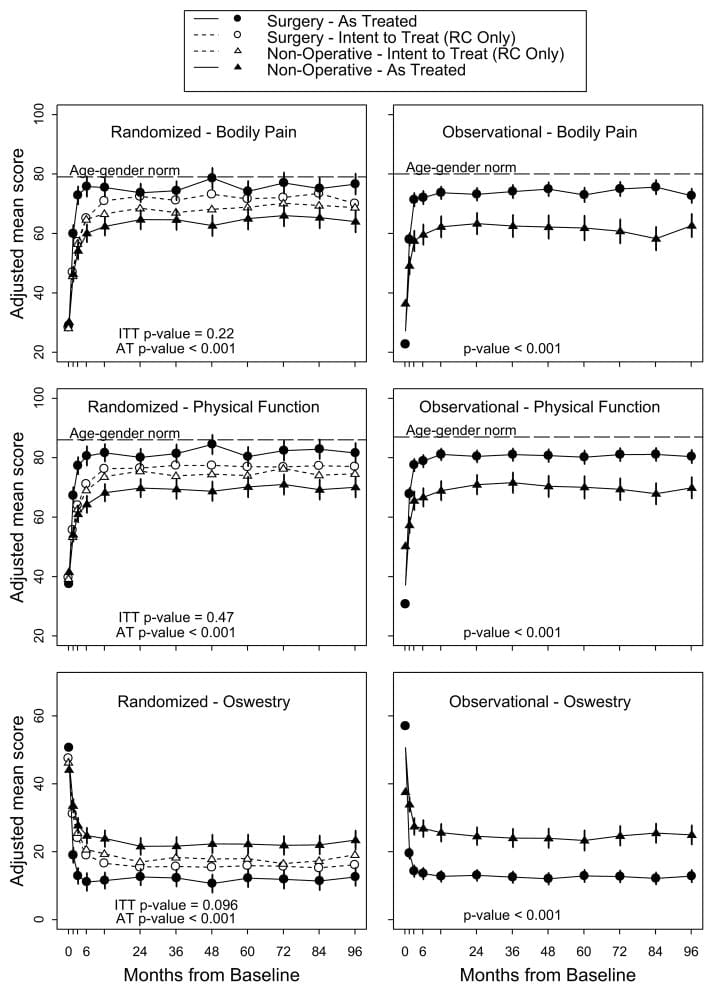
Figura 2: Resultados primarios (SF-36 Dolor corporal y función física, y Oswestry Disability Index) en las cohortes aleatorizadas y observacionales durante los años de seguimiento de 8.
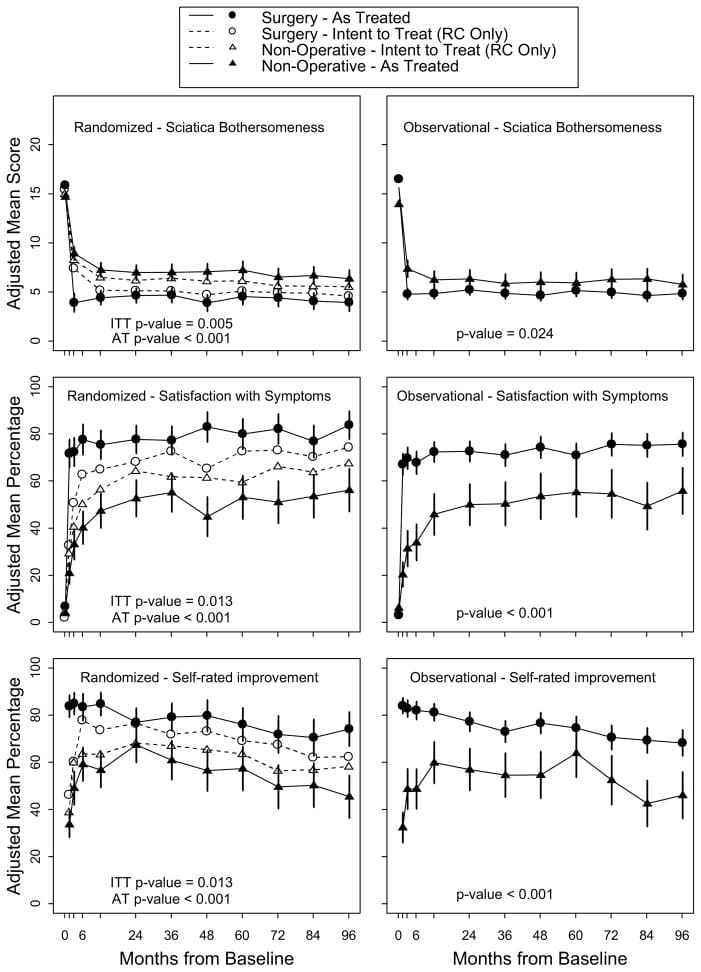
Figura 3: resultados secundarios (molestia ciática, satisfacción con los síntomas y mejora global autoevaluada) en las cohortes aleatorizadas y observacionales durante los años de seguimiento de 8.
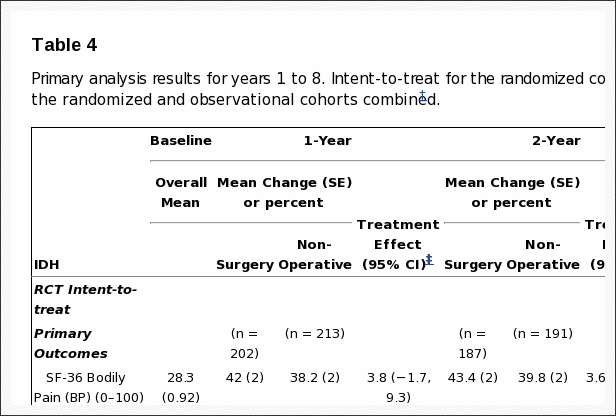
Tabla 4: Resultados de análisis primarios para los años 1 a 8. Intención de tratar para la cohorte aleatorizada y análisis ajustado * según el tratamiento recibido para las cohortes aleatorizadas y observacionales combinadas.
Como se trató el análisis Los efectos ajustados según el tratamiento observados en los estudios aleatorizados y observacionales fueron similares. En consecuencia, las cohortes se combinaron para los análisis finales. Los efectos del tratamiento para los resultados primarios en el análisis combinado de tratamiento fueron clínicamente significativos y estadísticamente significativos hasta los 8 años: SF-36 BP 10.9 p <0.001 (IC del 95%: 7.7 a 14); SF-36 PF 10.6 p <0.001 (IC del 95%: 7.7 a 13.5); ODI? 11.3 p <0.001 (IC del 95%? 13.6 a? 9.1) (Tabla 4). La nota al pie de la Tabla 4 describe las covariables de ajuste seleccionadas para el modelo final.
Los resultados del análisis por intención de tratar y los tratados de las dos cohortes se comparan en la Figura 2. En el análisis combinado, los efectos del tratamiento fueron estadísticamente significativos a favor de la cirugía para todas las medidas de resultado primarias y secundarias (con la excepción del estado laboral que no difirió entre los grupos de tratamiento) en cada momento (Tabla 4 y Figura 3).
Pérdida de seguimiento
En el seguimiento de 8-year, 63% de los inscritos iniciales proporcionó datos, con pérdidas debido a abandonos, visitas perdidas o muertes. La Tabla 5 resumió las características iniciales de los pacientes perdidos durante el seguimiento en comparación con los que se conservaron en el estudio a los años 8. Los que permanecieron en el estudio en 8 años fueron, algo mayores; más probabilidades de ser mujer, blanco, con estudios universitarios y trabajando al inicio del estudio; menos probabilidades de ser discapacitado, recibir una compensación o un fumador; menos sintomático al inicio del estudio con algo menos de dolor corporal, mejor función física, menos discapacidad en el ODI, una mejor salud mental y menos molestias ciáticas. Estas diferencias fueron pequeñas pero estadísticamente significativas. La tabla 6 resume los resultados a corto plazo durante los primeros años de 2 para los que se retuvieron en el estudio a los años 8 en comparación con los perdidos durante el seguimiento. Aquellos perdidos durante el seguimiento tuvieron peores resultados en promedio; sin embargo, esto fue cierto tanto en el grupo quirúrgico como en el no quirúrgico, con diferencias no significativas en los efectos del tratamiento. Por lo tanto, es probable que los resultados a largo plazo sean un poco demasiado optimistas en promedio en ambos grupos, pero la comparación entre los resultados quirúrgicos y no quirúrgicos parece no tener sesgo a pesar de la pérdida de seguimiento a largo plazo.
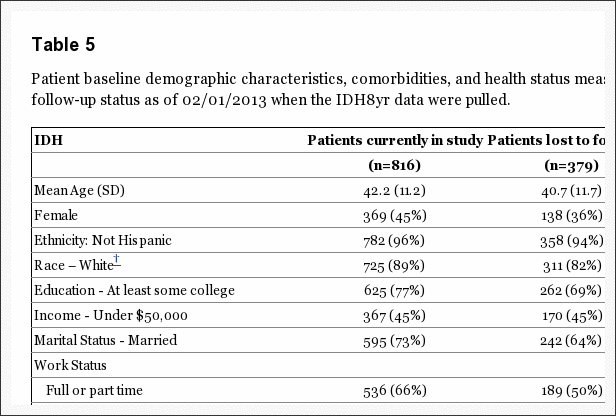
Tabla 5: Las características demográficas basales del paciente, las comorbilidades y las medidas del estado de salud según el estado de seguimiento del paciente a partir de 02 / 01 / 2013 cuando se extrajeron los datos de IDH8yr.
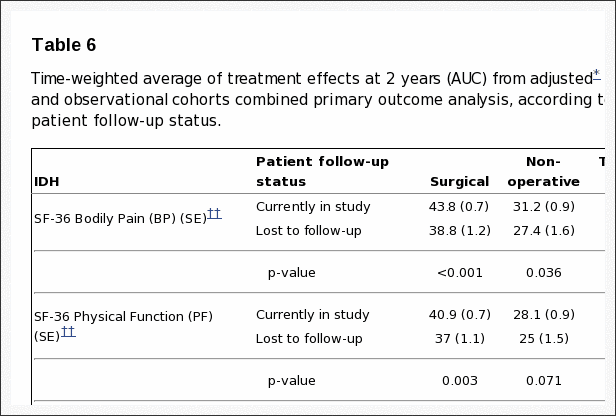
Tabla 6: El promedio ponderado de los efectos del tratamiento a los años 2 (AUC) de las cohortes aleatorizadas y observacionales ajustadas * según el tratamiento combinó el análisis de resultados primarios, de acuerdo con el tratamiento recibido y el estado de seguimiento del paciente.
Discusión
En pacientes con un hernia de disco confirmado por imágenes y síntomas de pierna que persisten durante al menos 6 semanas, la cirugía fue superior al tratamiento no quirúrgico para aliviar los síntomas y mejorar la función. En el análisis según el tratamiento, el efecto del tratamiento para la cirugía se observó desde las semanas 6, pareció alcanzar un máximo en 6 meses y persistió durante 8 años; es notable que el grupo no operatorio también mejoró significativamente y esta mejora persistió con poca o ninguna degradación de los resultados en cualquiera de los grupos (operativo y no quirúrgico) entre los años 4 y 8. En el análisis longitudinal por intención de tratar (intention-to-treat analysis), todos los resultados mostraron pequeñas ventajas para la cirugía, pero solo los resultados secundarios de la molestia ciática, la satisfacción con los síntomas y la mejoría autoevaluada fueron estadísticamente significativos. El pequeño beneficio persistente en el grupo de cirugía a lo largo del tiempo ha hecho que la comparación general del tipo intención de tratar (intention-to-treat) sea estadísticamente más significativa a lo largo del tiempo a pesar de los altos niveles de cruzamiento. Los grandes efectos observados en el análisis según el tratamiento después de ajustes para las características de los pacientes cruzados sugieren que el análisis por intención de tratar puede subestimar el verdadero efecto de la cirugía ya que se puede esperar que la mezcla de tratamientos debido al cruce cree un sesgo hacia el nulo en los análisis por intención de tratar. [4,19] La pérdida durante el seguimiento entre los pacientes que estaban algo peor al inicio y con peores resultados a corto plazo probablemente conduzca a resultados a largo plazo excesivamente optimistas tanto en cirugía como en no -grupos operativos pero estimados sin sesgo de los efectos del tratamiento quirúrgico.
Comparaciones a otros estudios
No hay otros estudios aleatorizados a largo plazo que informen las mismas medidas de resultado primarias que SPORT. Los resultados de los resultados primarios de SPORT a los 2 años fueron bastante similares a los de Peul et al, pero es necesario un seguimiento más prolongado del estudio de Peul para realizar una comparación adicional. [4,20] A diferencia del estudio de Weber, las diferencias en los resultados en El DEPORTE entre los grupos de tratamiento se mantuvo relativamente constante entre 1 y 8 años de seguimiento. Uno de los factores de esta diferencia puede ser la sensibilidad de las medidas de resultado; por ejemplo, la molestia de la ciática, que fue significativamente diferente a los 8 años en la intención de tratar, puede ser un marcador más sensible del éxito del tratamiento que el tratamiento general. medida de resultado utilizada por Weber et al. [2]
Los resultados a largo plazo de SPORT son similares a los del Estudio de columna lumbar de Maine (MLSS). [21] El MLSS informó mejoras estadísticamente significativamente mayores a los 10 años en la molestia de la ciática para el grupo de cirugía (? 11.9) en comparación con los grupos no quirúrgicos (? 5.8) con un efecto del tratamiento de? 6.1 p = 0.004; en SPORT, la mejora en la molestia de la ciática en el grupo quirúrgico a los 8 años fue similar al resultado de 10 años en MLSS (? 11) aunque la cohorte no operatoria en SPORT lo hizo mejor que sus contrapartes MLSS (? 9.1) sin embargo, el efecto del tratamiento en SPORT, aunque más pequeño, siguió siendo estadísticamente significativo (? 1.5; p <0.001) debido al tamaño de la muestra mucho mayor. Las mayores mejoras en las cohortes no operativas entre SPORT y MLSS pueden estar relacionadas con diferencias en los tratamientos no operatorios a lo largo del tiempo, diferencias entre las dos cohortes desde MLSS y no requirieron confirmación por imagen de la IDH.
Durante los años de 8, hubo poca evidencia de daño por cualquiera de los tratamientos. La tasa de reoperación del año 8 fue de 14.7%, que es inferior al 25% informado por MLSS a los años de 10. [22]
Limitaciones
Aunque nuestros resultados se ajustan para las características de los pacientes cruzados y controlan las covariables iniciales importantes, los análisis de tratamiento presentados no comparten la fuerte protección contra los factores de confusión que existe para un análisis por intención de tratar. [4] Sin embargo, Sin embargo, se sabe que los análisis por intención de tratar están sesgados en presencia de incumplimiento al nivel observado en SPORT, y nuestros análisis ajustados según el tratamiento han demostrado producir resultados precisos bajo supuestos razonables sobre la dependencia del cumplimiento de los resultados longitudinales. . [6] Otra limitación potencial es la heterogeneidad de las intervenciones de tratamiento no quirúrgico, como se discutió en nuestros artículos anteriores. [23] Finalmente, la deserción en este estudio de seguimiento a largo plazo significó que solo el 5,6,8% de los inscritos iniciales suministraron datos a los 63 años con pérdidas debido a abandonos, visitas perdidas o muertes; Según los análisis al inicio y en el seguimiento a corto plazo, es probable que esto conduzca a resultados estimados a largo plazo un tanto demasiado optimistas en ambos grupos de tratamiento, pero a una estimación no sesgada del efecto del tratamiento quirúrgico.
Conclusiones
En el análisis por intención de tratar, se observaron pequeños efectos de tratamiento quirúrgico estadísticamente insignificantes para los resultados primarios, pero se observaron ventajas estadísticamente significativas para la molestia ciática, la satisfacción con los síntomas y la mejoría autocalificada hasta los años 8 a pesar de los altos niveles de tratamiento cruce. El análisis como tratamiento que combina las cohortes aleatorias y observacionales, que controlaron cuidadosamente los factores iniciales potencialmente confusos, mostró una mejoría significativamente mayor en el dolor, la función, la satisfacción y el autoevaluación durante los años 8 en comparación con los pacientes tratados de forma no operativa. El grupo no operatorio, sin embargo, también mostró mejoras sustanciales con el tiempo, con 54% informando estar satisfecho con sus síntomas y 73% satisfecho con su cuidado después de 8 años.
AGRADECIMIENTOS
El Instituto Nacional de Artritis y Enfermedades Musculoesqueléticas y de la Piel (U01-AR45444; P60-AR062799) y la Oficina de Investigación sobre la Salud de la Mujer, los Institutos Nacionales de Salud y el Instituto Nacional de Seguridad y Salud Ocupacional, los Centros para las Enfermedades Se recibieron fondos de la subvención de Control y Prevención en apoyo de este trabajo. Actividades financieras relevantes fuera del trabajo presentado: consultoría, subvenciones, acciones.
Este estudio está dedicado a los recuerdos de Brieanna Weinstein y Harry Herkowitz, líderes en sus propios derechos, que simplemente hicieron del mundo un lugar mejor.
Notas a pie de página
Otras comorbilidades incluyen: accidente cerebrovascular, diabetes, osteoporosis, cáncer, fibromialgia, síndrome de Down, trastorno de estrés postraumático, dependencia del alcohol, dependencia del corazón, pulmón, hígado, riñón, vaso sanguíneo, sistema nervioso, hipertensión, migraña, ansiedad, estómago, intestino
En conclusión, las personas que sufren de dolor de migraña requieren el tipo de tratamiento más eficaz para ayudar a mejorar y controlar sus síntomas, especialmente si sus migrañas fueron provocadas por un disco herniado lumbar. El propósito de los siguientes artículos fue asociar las dos condiciones entre sí y demostrar los resultados de la investigación anterior. Se pueden considerar varias opciones de tratamiento antes de la cirugía para el dolor de migraña y el tratamiento de hernia discal lumbar. Información referenciada del Centro Nacional de Información Biotecnológica (NCBI). El alcance de nuestra información se limita a la quiropráctica, así como a las lesiones y afecciones de la columna vertebral. Para discutir el tema, no dude en preguntar al Dr. Jimenez o contáctenos en 915-850-0900 .
Comisariada por el Dr. Alex Jiménez

Temas adicionales: dolor de cuello
El dolor de cuello es una queja común que puede resultar debido a una variedad de lesiones y / o condiciones. Según las estadísticas, las lesiones por accidentes de automóvil y lesiones por latigazo son algunas de las causas más frecuentes de dolor de cuello entre la población general. Durante un accidente automovilístico, el impacto repentino del incidente puede causar que la cabeza y el cuello se muevan bruscamente de un lado a otro en cualquier dirección, dañando las estructuras complejas que rodean la columna cervical. Los traumatismos de los tendones y ligamentos, así como los de otros tejidos del cuello, pueden causar dolor de cuello e irradiar síntomas por todo el cuerpo humano.

TEMA IMPORTANTE: EXTRA EXTRA: ¡Un más saludable!
OTROS TEMAS IMPORTANTES: EXTRA: ¿Lesiones en los deportes? | Vincent Garcia | Paciente | El Quiropráctico El Paso, TX
Blanco
Referencias
Acordeón cercano
Blanco
Referencias
Acordeón cercano
Alcance de la práctica profesional *
La información aquí contenida en "Tratamiento de dolor de migraña y disco de hernia lumbar en El Paso, TX" no pretende reemplazar una relación personal con un profesional de la salud calificado o un médico con licencia y no es un consejo médico. Lo alentamos a que tome decisiones de atención médica basadas en su investigación y asociación con un profesional de la salud calificado.
Información del blog y debates sobre el alcance
Nuestro alcance informativo se limita a la quiropráctica, musculoesquelética, medicina física, bienestar, contribuyendo etiológico alteraciones viscerosomáticas dentro de las presentaciones clínicas, la dinámica clínica del reflejo somatovisceral asociado, los complejos de subluxación, los problemas de salud delicados y/o los artículos, temas y debates de medicina funcional.
Brindamos y presentamos colaboración clínica con especialistas de diversas disciplinas. Cada especialista se rige por su ámbito de práctica profesional y su jurisdicción de licencia. Utilizamos protocolos funcionales de salud y bienestar para tratar y apoyar la atención de lesiones o trastornos del sistema musculoesquelético.
Nuestros videos, publicaciones, temas, asuntos e ideas cubren cuestiones clínicas, problemas y temas que se relacionan y respaldan directa o indirectamente nuestro ámbito de práctica clínica.*
Nuestra oficina ha intentado razonablemente proporcionar citas de apoyo y ha identificado el estudio o los estudios de investigación relevantes que respaldan nuestras publicaciones. Proporcionamos copias de los estudios de investigación de respaldo disponibles para las juntas reguladoras y el público a pedido.
Entendemos que cubrimos asuntos que requieren una explicación adicional de cómo puede ayudar en un plan de atención o protocolo de tratamiento en particular; por lo tanto, para discutir más a fondo el tema anterior, no dude en preguntar Dr. Alex Jiménez, DC, o póngase en contacto con nosotros en 915-850-0900.
Estamos aquí para ayudarlo a usted y a su familia.
Bendiciones
El Dr. Alex Jimenez corriente continua MSACP, enfermero*, CCCT, IFMCP*, CIFM*, ATN*
email: coach@elpasomedicinafuncional.com
Licenciado como Doctor en Quiropráctica (DC) en Texas & New Mexico*
Número de licencia de Texas DC TX5807, Nuevo México DC Número de licencia NM-DC2182
Licenciada como enfermera registrada (RN*) in Florida
Licencia de Florida Licencia de RN # RN9617241 (Control No. 3558029)
Estado compacto: Licencia multiestatal: Autorizado para ejercer en 40 Estados*
Dr. Alex Jiménez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Mi tarjeta de presentación digital