Un dolor de cabeza primario se caracteriza como dolor de cabeza causado por un trastorno de dolor de cabeza en sí mismo. Los tres tipos de trastornos primarios de dolor de cabeza incluyen, migraña, dolores de cabeza tipo tensión y dolores de cabeza en racimo. El dolor de cabeza es un síntoma doloroso y debilitante que también puede ocurrir como resultado de otra causa subyacente. Un dolor de cabeza secundario se caracteriza como dolor de cabeza que ocurre debido a una lesión y / o condición. Una desalineación espinal, o subluxación, a lo largo de la columna cervical, o el cuello, se asocia comúnmente con una variedad de síntomas de dolor de cabeza.
La cefalea cervicogénica es una cefalea secundaria causada por una lesión y / o afección que afecta las estructuras circundantes de la columna cervical o el cuello. Muchos profesionales de la salud recomendarán el uso de medicamentos / medicamentos para ayudar a mejorar el dolor de cabeza, sin embargo, varias opciones de tratamiento alternativo se pueden usar de manera segura y efectiva para tratar dolores de cabeza secundarios. El propósito del siguiente artículo es demostrar el impacto de la manipulación cervical superior y torácica superior versus la movilización y el ejercicio en pacientes con cefalea cervicogénica.
Contenido
Manipulación cervical superior y torácica superior frente a la movilización y el ejercicio en pacientes con cefalea cervicogénica: un ensayo clínico aleatorizado multicéntrico
Resumen
- Antecedentes: Aunque las intervenciones utilizadas comúnmente, ningún estudio ha comparado directamente la efectividad de la manipulación cervical y torácica para la movilización y el ejercicio en personas con cefalea cervicogénica (CH). El propósito de este estudio fue comparar los efectos de la manipulación con la movilización y el ejercicio en individuos con CH.
- Métodos: Ciento diez participantes (n? =? 110) con HC fueron asignados al azar para recibir manipulación cervical y torácica (n? =? 58) o movilización y ejercicio (n? =? 52). El resultado primario fue la intensidad del dolor de cabeza según lo medido por la Escala de calificación numérica del dolor (NPRS). Los resultados secundarios incluyeron la frecuencia del dolor de cabeza, la duración del dolor de cabeza, la discapacidad medida por el Índice de discapacidad del cuello (NDI), la ingesta de medicamentos y la Clasificación global de cambio (GRC). El período de tratamiento fue de 4 semanas con evaluación de seguimiento 1 semana, 4 semanas y 3 meses después de la sesión de tratamiento inicial. El objetivo principal se examinó con un análisis de varianza de modelo mixto de 2 vías (ANOVA), con el grupo de tratamiento (manipulación versus movilización y ejercicio) como la variable entre sujetos y el tiempo (línea de base, 1 semana, 4 semanas y 3 meses) como la variable dentro de los sujetos.
- Resultados: El ANOVA 2X4 demostró que los individuos con HC que recibieron manipulación tanto cervical como torácica experimentaron reducciones significativamente mayores en la intensidad del dolor de cabeza (p?
- conclusiones: La manipulación cervical superior y torácica superior fueron seises a ocho sesiones para ser más eficaces que la movilización y el ejercicio en pacientes con CH, y los efectos se mantuvieron en 3 meses.
- Registro de prueba: NCT01580280 April 16, 2012.
- Palabras clave: Cefalea cervicogénica, manipulación espinal, movilización, empuje de alta velocidad y baja amplitud

Información del Dr. Alex Jiménez
En comparación con el dolor de cabeza primario, como migraña, cefalea en racimos y cefalea tensional; la cefalea secundaria se caracteriza como dolor de cabeza causado por otra enfermedad o problema físico. En el caso de la cefalea cervicogénica, la causa del dolor de cabeza se debe a una lesión y / o afección a lo largo de la columna cervical y sus estructuras circundantes, incluidas las vértebras, los discos intervertebrales y los tejidos blandos. Además, muchos profesionales de la salud creen que la cefalea primaria puede estar asociada con problemas de salud en la columna cervical o el cuello. El tratamiento de la cefalea cervicogénica debe centrarse en la fuente de los síntomas y puede variar según el paciente. La atención quiropráctica utiliza ajustes espinales y manipulaciones manuales para restaurar cuidadosamente la estructura y función originales de la columna vertebral, lo que ayuda a reducir el estrés y la presión para mejorar los síntomas de cefalea cervicogénica, entre otros tipos de dolores de cabeza. La atención quiropráctica también se puede utilizar para ayudar a tratar los dolores de cabeza primarios, como las migrañas.
Antecedentes
La Clasificación Internacional de Trastornos del Dolor de Cabeza define el dolor de cabeza cervicogénico (HC) como, dolor de cabeza causado por un desorden de la columna cervical y sus componentes óseos, discales y / o elementos de tejidos blandos, usualmente pero no invariablemente acompañados de dolor de cuello [1 ] (p.760) Se ha informado que la prevalencia de HC se sitúa entre el 0.4 y el 20% de la población con cefalea [2, 3] y hasta el 53% en pacientes con cefalea después de una lesión por latigazo cervical [4]. Las características dominantes de la HC suelen incluir: unilateralidad del dolor de cabeza sin desplazamiento lateral, provocación del dolor con presión externa sobre la parte superior del cuello ipsilateral, rango de movimiento cervical limitado y activación de ataques por varios movimientos torpes o sostenidos del cuello [4, 5].
Los individuos con CH se tratan frecuentemente con terapia de manipulación espinal, que incluye tanto la movilización como la manipulación [6]. La movilización espinal consiste en técnicas lentas, rítmicas y oscilantes, mientras que la manipulación consiste en técnicas de empuje de alta amplitud y baja amplitud. [7] En una revisión sistemática reciente, Bronfort y sus colegas informaron que la terapia de manipulación espinal (tanto la movilización como la manipulación) fueron efectivas en el tratamiento de adultos con CH [8]. Sin embargo, no informaron si la manipulación dio como resultado resultados superiores en comparación con la movilización para el tratamiento de esta población.
Varios estudios han investigado el efecto de la manipulación espinal en el tratamiento de la HC [9-13]. Haas y col. [10] investigó la efectividad de la manipulación cervical en sujetos con HC. Jull y col. [11] demostró la eficacia del tratamiento para la terapia de manipulación y / o el ejercicio en el manejo del HC. Sin embargo, el grupo de terapia de manipulación incluyó manipulación y movilización, por lo que no se puede determinar si el efecto beneficioso fue el resultado de la manipulación, la movilización o la combinación.
Algunos estudios han examinado los beneficios de la manipulación frente a la movilización para el tratamiento del dolor de cuello mecánico con o sin ejercicio [14-16]. Sin embargo, ningún estudio ha comparado directamente los efectos de la manipulación versus la movilización y el ejercicio en pacientes con HC. Teniendo en cuenta los supuestos riesgos de la manipulación [17], es esencial determinar si la manipulación produce mejores resultados en comparación con la movilización para el tratamiento de pacientes con HC. Por lo tanto, el propósito de este ensayo clínico aleatorizado fue comparar los efectos de la manipulación versus la movilización y el ejercicio en pacientes con HC. Planteamos la hipótesis de que los pacientes que reciben manipulación durante un período de tratamiento de 4 semanas experimentarían mayores reducciones en la intensidad del dolor de cabeza, la frecuencia del dolor de cabeza, la duración del dolor de cabeza, la discapacidad y la ingesta de medicamentos en un seguimiento de 3 meses que los pacientes que reciben movilización cervical y torácica combinada con ejercicio. .
Métodos
Participantes
En este ensayo clínico aleatorizado multicéntrico, se reclutó a pacientes consecutivos con HC que se presentaron en 1 de 8 clínicas de fisioterapia para pacientes ambulatorios de una variedad de ubicaciones geográficas (Arizona, Georgia, Nueva York, Ohio, Pensilvania, Carolina del Sur) durante un período de 29 meses. período (de abril de 2012 a agosto de 2014). Para que los pacientes fueran elegibles, tenían que presentarse con un diagnóstico de HC de acuerdo con los criterios de diagnóstico revisados [5] desarrollados por el Cervicogenic Headache International Study Group (CHISG) [5, 18, 19]. La HC se clasificó según los `` criterios principales '' (sin incluir la evidencia confirmatoria por bloqueos anestésicos diagnósticos) y las `` características de dolor de cabeza '' del CHISG. Por lo tanto, para ser incluidos en el estudio, los pacientes debían presentar todos los siguientes criterios: (1) unilateralidad del dolor de cabeza sin desplazamiento lateral, comenzando en la región superior posterior del cuello o en la región occipital, y eventualmente extendiéndose hacia el área oculofrontotemporal en la región occipital. lado sintomático, (2) dolor desencadenado por el movimiento del cuello y / o posiciones incómodas sostenidas, (3) rango de movimiento reducido en la columna cervical [20] (es decir, menor o igual a 32 de rotación pasiva derecha o izquierda en el Prueba de flexión-rotación [21-23], (4) dolor provocado por la presión externa sobre al menos una de las articulaciones cervicales superiores (C0-3), y (5) dolor moderado a intenso, no pulsátil y no lancinante. Además, los participantes debían tener una frecuencia de dolor de cabeza de al menos 1 por semana durante un mínimo de 3 meses, una puntuación mínima del dolor de intensidad del dolor de cabeza de dos puntos (0-10 en la escala NPRS), una puntuación mínima de discapacidad del 20% o mayor (es decir, 10 puntos o más en la escala 0 NDI) y estar entre 50 y 18 años rs mayores de edad.
Los pacientes fueron excluidos si exhibían otros dolores de cabeza primarios (migraña, TTH), dolores de cabeza bilaterales o exhibían banderas rojas (es decir, tumor, fractura, enfermedades metabólicas, artritis reumatoide, osteoporosis, presión sanguínea en reposo mayor que 140 / 90 mmHg, historia prolongada de uso de esteroides, etc.), con dos o más signos neurológicos positivos consistentes con la compresión de la raíz nerviosa (debilidad muscular que involucra un grupo muscular principal de la extremidad superior, disminución del reflejo del tendón profundo en la extremidad superior o sensación disminuida o ausente pinchazo en cualquier dermatoma de extremidad superior), presentado con un diagnóstico de estenosis espinal cervical, síntomas bilaterales de extremidad superior, evidencia de compromiso del sistema nervioso central (hiperreflexia, alteraciones sensoriales en la mano, desgaste muscular intrínseco de las manos, inestabilidad al caminar , nistagmo, pérdida de la agudeza visual, alteración de la sensibilidad de la cara, alteración del gusto, presencia de reflejo patológico es), tenía antecedentes de lesión por latigazo dentro de las semanas 6 previas, se había sometido previamente a cirugía en la cabeza o el cuello, había recibido tratamiento para el dolor de cabeza o cuello de cualquier practicante durante el mes anterior, había recibido terapia física o tratamiento quiropráctico para la cabeza o dolor de cuello dentro de los meses previos de 3, o tenía acciones legales pendientes con respecto a su dolor de cabeza o cuello.
La literatura más reciente sugiere que la prueba de arteria cervical pre-manipulativa no puede identificar a las personas con riesgo de complicaciones vasculares por manipulación cervical [24, 25], y cualquier síntoma detectado durante las pruebas pre-manipulativas puede no estar relacionado con cambios en el flujo sanguíneo en la arteria vertebral [26, 27]. Por lo tanto, la prueba de la arteria cervical pre-manipulativa no se realizó en este estudio; sin embargo, las preguntas de cribado para la enfermedad de la arteria cervical tenían que ser negativas [24, 28, 29]. Este estudio fue aprobado por la Junta de Revisión Institucional de la Universidad de Long Island, Brooklyn, NY. El estudio se registró en www.clinicaltrials.gov con el identificador de prueba NCT01580280. Todos los pacientes fueron informados de que recibirían manipulación o movilización y ejercicio y luego proporcionaron un consentimiento informado antes de su inscripción en el estudio.
Tratamiento de terapeutas
Doce fisioterapeutas (edad media 36.6 años, DE 5.62) participaron en la administración del tratamiento a los pacientes de este estudio. Tenían un promedio de 10.3 (DE 5.66, rango de 3 a 20 años) años de experiencia clínica y todos habían completado un programa de certificación de posgrado de 60 horas que incluía capacitación práctica en técnicas manuales, incluido el uso de manipulación cervical y torácica. Para asegurar que todos los exámenes, evaluaciones de resultados y procedimientos de tratamiento estuvieran estandarizados, todos los fisioterapeutas participantes debían estudiar un manual de procedimientos operativos estándar y participar en una sesión de capacitación de 4 horas con el investigador principal.
Procedimientos de Examen
Todos los pacientes proporcionaron información demográfica, completaron el Cuestionario de detección médica del dolor de cuello y completaron una serie de medidas de autoinforme, seguidas de una historia clínica y un examen físico estandarizados al inicio del estudio. Las medidas de autoinforme incluyeron la intensidad del dolor de cabeza medida por el NPRS (0 10), el NDI (0 50), la frecuencia del dolor de cabeza (número de días con dolor de cabeza en la última semana), la duración del dolor de cabeza (horas totales de dolor de cabeza en semana) y la ingesta de medicamentos (número de veces que el paciente había tomado analgésicos narcóticos o de venta libre en la última semana).
El examen físico estandarizado no se limitó a, pero incluyó las mediciones de la rotación pasiva derecha e izquierda C1-2 (articulación atlanto-axial) usando la prueba de rotación de flexión (FRT). Se ha encontrado que la fiabilidad entre evaluadores del FRT es excelente (ICC: 0.93; 95% CI: 0.87, 0.96) [30].
Medidas de resultado
La medida de resultado primaria utilizada en este estudio fue la intensidad del dolor de cabeza del paciente según lo medido por el NPRS. Se pidió a los pacientes que indicaran la intensidad media del dolor de cabeza durante la última semana utilizando una escala de 11 puntos que va de 0 (`` sin dolor '') a 10 (`` el peor dolor imaginable '') al inicio, 1 semana, 1 mes, y 3 meses después de la sesión de tratamiento inicial [31]. El NPRS es un instrumento válido y fiable para evaluar la intensidad del dolor [32-34]. Aunque no existen datos en pacientes con HC, se ha demostrado que la DMCI para la NPRS es de 1.3 en pacientes con dolor mecánico de cuello [32] y de 1.74 en pacientes con diversas enfermedades de dolor crónico [34]. Por lo tanto, optamos por incluir solo a los pacientes con una puntuación NPRS de 2 puntos (20%) o más.
Las medidas de resultado secundarias incluyeron el NDI, la Calificación Global de Cambio (GRC), la frecuencia del dolor de cabeza, la duración del dolor de cabeza y la ingesta de medicamentos. El NDI es el instrumento más utilizado para evaluar la discapacidad autoevaluada en pacientes con dolor de cuello [35-37]. El NDI es un cuestionario de autoinforme con 10 ítems clasificados de 0 (sin discapacidad) a cinco (discapacidad completa) [38]. Las respuestas numéricas para cada ítem se suman para una puntuación total que varía entre 0 y 50; sin embargo, algunos evaluadores han optado por multiplicar la puntuación bruta por dos y luego informar el NDI en una escala de 0-100% [36, 39]. Los puntajes más altos representan mayores niveles de discapacidad. Se ha encontrado que el NDI posee una excelente confiabilidad test-retest, fuerte validez de constructo, fuerte consistencia interna y buena capacidad de respuesta para evaluar la discapacidad en pacientes con dolor mecánico de cuello [36], radiculopatía cervical [33, 40], trastorno asociado con latigazo cervical [38, 41, 42] y dolor de cuello mixto inespecífico [43, 44]. Aunque ningún estudio ha examinado las propiedades psicométricas del NDI en pacientes con HC, optamos por incluir solo a los pacientes con una puntuación NDI de diez puntos (20%) o más, porque esta puntuación de corte captura la MCID para el NDI, que se ha informado que se aproxima a cuatro, ocho y nueve puntos (0) en pacientes con dolor de cuello mixto inespecífico [50], dolor de cuello mecánico [44] y radiculopatía cervical [45], respectivamente. La frecuencia de la cefalea se midió como el número de días con cefalea en la última semana, con un rango de 33 a 0 días. La duración de la cefalea se midió como el total de horas de cefalea en la última semana, con seis rangos posibles: (7) 1 0 h, (5) 2 6 h, (10) 3 11 h, (15) 4 16 h, (20) 5-21 h, o (25) 6 o más horas. La ingesta de medicamentos se midió como la cantidad de veces que el paciente había tomado analgésicos o antiinflamatorios recetados o de venta libre en la última semana para sus dolores de cabeza, con cinco opciones: (26) en absoluto, (1) una vez al día semana, (2) una vez cada dos días, (3) una o dos veces al día, o (4) tres o más veces al día.
Los pacientes volvieron para 1-week, 4-weeks y 3-months seguimientos donde las medidas de resultado antes mencionadas se volvieron a recolectar. Además, en la semana 1, las semanas 4 y los seguimientos de 3-meses, los pacientes completaron una pregunta GRC 15 basada en una escala descrita por Jaeschke et al. [46] para calificar su propia percepción de la función mejorada. La escala varía de -7 (mucho peor) a cero (casi lo mismo) a + 7 (mucho mejor). Las descripciones intermitentes de empeoramiento o mejora se asignan a valores de -1 a -6 y + 1 a + 6, respectivamente. El MCID para GRC no se informó específicamente, pero las puntuaciones de + 4 y + 5 han sido típicamente indicativas de cambios moderados en el estado del paciente [46]. Sin embargo, debe tenerse en cuenta que recientemente Schmitt y Abbott informaron que el GRC podría no correlacionarse con los cambios en la función en una población con lesiones de cadera y tobillo [47]. Todas las medidas de resultado fueron recolectadas por un evaluador que no participaba en la asignación grupal.
En la visita inicial, los pacientes completaron todas las medidas de resultado y luego recibieron la primera sesión de tratamiento. Los pacientes completaron 6-8 sesiones de tratamiento de manipulación o movilización combinadas con ejercicio durante 4 semanas. Además, se preguntó a los sujetos si habían experimentado algún evento adverso "importante" [48, 49] (accidente cerebrovascular o déficits neurológicos permanentes) en cada período de seguimiento.
La aleatorización
Después del examen inicial, los pacientes fueron asignados al azar para recibir manipulación o movilización y ejercicio. La asignación oculta se realizó mediante el uso de una tabla aleatoria de números generada por computadora creada por un individuo que no participó en el reclutamiento de pacientes antes del comienzo del estudio. Se prepararon fichas individuales numeradas secuencialmente con la asignación aleatoria para cada uno de los 8 sitios de recolección de datos. Las fichas se doblaron y se colocaron en sobres opacos sellados. Cegado al examen inicial, el terapeuta tratante abrió el sobre y procedió con el tratamiento de acuerdo con la asignación de grupo. Se instruyó a los pacientes para que no comentaran el procedimiento de tratamiento particular recibido con el terapeuta examinador. El terapeuta examinador permaneció ciego a la asignación del grupo de tratamiento del paciente en todo momento; sin embargo, debido a la naturaleza de las intervenciones, no fue posible cegar a los pacientes ni a los terapeutas tratantes.
Grupo de manipulación
Se realizaron manipulaciones dirigidas a las articulaciones C1-2 derecha e izquierda y articulaciones T1-2 bilaterales en al menos una de las 6-8 sesiones de tratamiento (Figuras 1 y? Y 2) .2). En otras sesiones de tratamiento, los terapeutas repitieron las manipulaciones C1-2 y / o T1-2 o se dirigieron a otras articulaciones de la columna (es decir, C0-1, C2-3, C3-7, T2-9, costillas 1 9) mediante manipulación . La selección de los segmentos espinales a los que apuntar se dejó a discreción del terapeuta tratante y se basó en la combinación de los informes de los pacientes y el examen manual. Tanto para las manipulaciones cervical superior como torácica superior, si no se escuchan chasquidos o crujidos en el primer intento, el terapeuta reposiciona al paciente y realiza una segunda manipulación. Se realizaron un máximo de 2 intentos en cada paciente de forma similar a otros estudios [14, 50 53]. Se indicó a los médicos que es probable que las manipulaciones vayan acompañadas de múltiples estallidos audibles [54]. Se animó a los pacientes a mantener la actividad habitual dentro de los límites del dolor; sin embargo, la movilización y la prescripción de ejercicios, o cualquier uso de otras modalidades, no fueron provistas a este grupo.
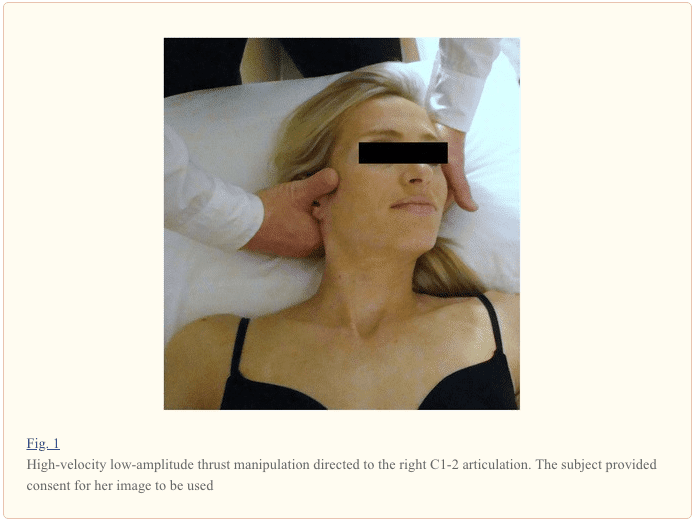
La manipulación dirigida a C1-2 se realizó con el paciente en decúbito supino. Para esta técnica, el arco posterior izquierdo del atlas del paciente se contactó con la cara lateral de la falange proximal del segundo dedo izquierdo del terapeuta utilizando un `` soporte de cuna ''. Para localizar las fuerzas en la articulación C1-2 izquierda, se colocó al paciente mediante extensión, un desplazamiento posterior-anterior (PA), una flexión lateral ipsilateral y una desplazamiento lateral contralateral. Mientras mantenía esta posición, el terapeuta realizó una única manipulación de empuje de alta velocidad y baja amplitud a la articulación atlantoaxial izquierda usando rotación derecha en un arco hacia la parte inferior del ojo y traslación hacia la mesa (Fig. 1). Esto se repitió utilizando el mismo procedimiento pero dirigido a la articulación C1-2 derecha.
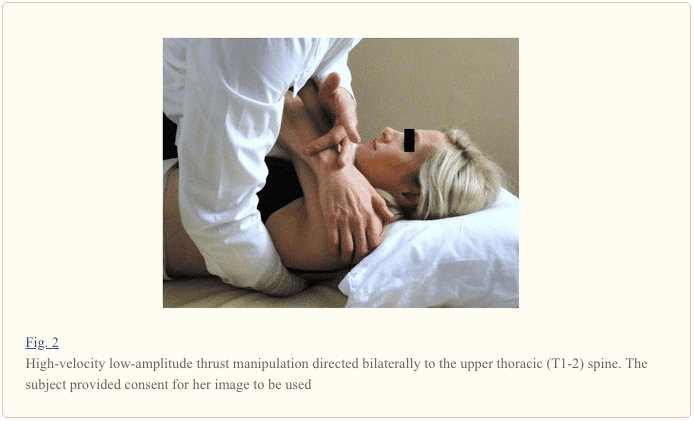
La manipulación dirigida a T1-2 se realizó con el paciente en decúbito supino. Para esta técnica, el paciente sostuvo sus brazos y antebrazos cruzados sobre el pecho con los codos alineados en una dirección superoinferior. El terapeuta contactó los procesos transversales de las vértebras inferiores del segmento de movimiento objetivo con la eminencia tenar y la falange media del tercer dedo. La palanca superior se localizó en el segmento de movimiento objetivo agregando rotación hacia afuera y flexión lateral hacia el terapeuta, mientras que la mano inferior usó pronación y desviación radial para lograr momentos de rotación hacia y de flexión lateral, respectivamente. El espacio inferior a la apófisis xifoides y el margen costocondral del terapeuta se utilizó como punto de contacto contra los codos del paciente para realizar una manipulación en una dirección anterior a posterior dirigida a T1-2 bilateralmente (Fig.2).
Grupo de Movilización y Ejercicio
Las movilizaciones dirigidas a las articulaciones C1-2 derecha e izquierda y las articulaciones T1-2 bilaterales se realizaron en al menos una de las 6-8 sesiones de tratamiento. En otras sesiones de tratamiento, los terapeutas repitieron las movilizaciones C1-2 y / o T1-2 o se dirigieron a otras articulaciones de la columna (es decir, C0-1, C2 / 3, C3-7, T2-9, costillas 1 9) utilizando la movilización . La selección de los segmentos espinales a los que apuntar se dejó a discreción del terapeuta tratante y se basó en la combinación de los informes de los pacientes y el examen manual. Sin embargo, para evitar un `` contacto '' o un `` efecto de atención '' en comparación con el grupo de manipulación, se indicó a los terapeutas que movilizaran un segmento cervical (es decir, derecho e izquierdo) y un segmento torácico o articulación costal en cada sesión de tratamiento.
La movilización dirigida a la articulación C1-2 se realizó en prona. Para esta técnica, el terapeuta realizó una serie 30 de movilizaciones unilaterales de PA de grado unilateral IV al segmento de movimiento C1-2 según lo descrito por Maitland [7]. Este mismo procedimiento se repitió para una sesión de 30 en la articulación atlantoaxial derecha. Además, y en al menos una sesión, se realizó una movilización dirigida a la columna torácica superior (T1-2) con el paciente propenso. Para esta técnica, el terapeuta realizó una serie 30 de movilizaciones de PA de grado IV central para el segmento de movimiento T1-2 según lo descrito por Maitland [7]. Por lo tanto, utilizamos 180 (es decir, tres combates 30 en aproximadamente 2 Hz) oscilaciones de rango final en total en cada sujeto para el tratamiento de movilización. En particular, no hay pruebas de alta calidad hasta la fecha que sugieran que una mayor duración de la movilización da como resultado una mayor reducción del dolor que las duraciones más cortas o las dosis de movilización [59, 60].
Los ejercicios de flexión craneocervical [11, 61] se realizaron con el paciente en decúbito supino, con las rodillas flexionadas y la posición de la cabeza estandarizada colocando las espinas craneocervical y cervical en una posición media, de modo que una línea entre las La frente y el mentón del sujeto eran horizontales, y una línea horizontal desde el trago de la oreja biseccionaba el cuello longitudinalmente. Una unidad de biorretroalimentación a presión llena de aire (Chattanooga Group, Inc., Hixson, TN) se colocó suboccipitalmente detrás del cuello del paciente y se preinfló hasta una línea de base de 63 mmHg [20]. Para los ejercicios por etapas, se pidió a los pacientes que realizaran la acción de flexión craneocervical (`` asentir con la cabeza, similar a indicar sí '') [63] y tratar de apuntar visualmente a presiones de 63, 22, 24, 26 y 28 mmHg de una línea de base en reposo de 30 mmHg y mantener la posición estable durante 20 s [10, 61]. La acción de asentir con la cabeza se realizó de manera suave y lenta. Se permitió un descanso de 62 s entre ensayos. Si la presión se desvió por debajo de la presión objetivo, la presión no se mantuvo estable, se produjo una sustitución con los flexores superficiales (esternocleidomastoideo o escaleno anterior) o se notó retracción del cuello antes de completar la retención isométrica de 10 s, se consideró un fracaso [10]. La última presión objetivo exitosa se utilizó para determinar el nivel de ejercicio de cada paciente, en el que se realizaron 63 series de 3 repeticiones con una retención isométrica de 10 s. Además de las movilizaciones y los ejercicios de flexión cráneo-cervical, los pacientes debían realizar 10 minutos de ejercicios de resistencia progresiva (es decir, usando Therabands® o pesas libres) en los músculos de la cintura escapular durante cada sesión de tratamiento, dentro de su propia tolerancia, y centrándose específicamente en el trapecio inferior y el serrato anterior [10].
Tamaño de la muestra
El tamaño de la muestra y los cálculos de potencia se realizaron con el software en línea del MGH Biostatistics Center (Boston, MA). Los cálculos se basaron en la detección de una diferencia de punto 2 (o 20%) en la NPRS (intensidad de dolor de cabeza) en el seguimiento de 3 meses, suponiendo una desviación estándar de tres puntos, una prueba de 2 y un nivel alfa igual a 0.05. Esto generó un tamaño de muestra de pacientes 49 por grupo. Permitiendo una tasa de abandono conservadora de 10%, planeamos reclutar al menos pacientes 108 en el estudio. Este tamaño de muestra arrojó una potencia superior a 90% para detectar un cambio estadísticamente significativo en los puntajes de NPRS.
Análisis de Datos
Las estadísticas descriptivas, incluidos los recuentos de frecuencia para las variables categóricas y las medidas de tendencia central y la dispersión para las variables continuas, se calcularon para resumir los datos. Los efectos del tratamiento sobre la intensidad y discapacidad del dolor de cabeza se examinaron con un análisis de varianza 2-by-4 de modelo mixto (ANOVA), con grupo de tratamiento (manipulación versus movilización y ejercicio) como la variable entre sujetos y el tiempo (línea de base, Semana 1, semanas 4 y seguimiento de 3 meses) como variable dentro de los sujetos. ANOVAs separados se realizaron con la NPRS (intensidad de dolor de cabeza) y NDI (discapacidad) como la variable dependiente. Para cada ANOVA, la hipótesis de interés fue la interacción 2-way (grupo por tiempo).
Se utilizó una prueba t independiente para determinar las diferencias entre los grupos para el cambio porcentual desde el inicio hasta el seguimiento de 3 meses tanto en la intensidad del dolor de cabeza como en la discapacidad. Se realizaron pruebas U de Mann-Whitney separadas con la frecuencia del dolor de cabeza, GRC, duración del dolor de cabeza e ingesta de medicamentos como variable dependiente. Realizamos la prueba Little's Missing Completely at Random (MCAR) [64] para determinar si los puntos de datos faltantes asociados con los abandonos faltaban al azar o faltaban por razones sistemáticas. El análisis por intención de tratar se realizó mediante el uso de Expectativa-Maximización mediante el cual los datos faltantes se calculan usando ecuaciones de regresión. Se realizaron comparaciones por pares planificadas examinando la diferencia entre los períodos de referencia y de seguimiento entre los grupos utilizando la corrección de Bonferroni a un nivel alfa de .05.
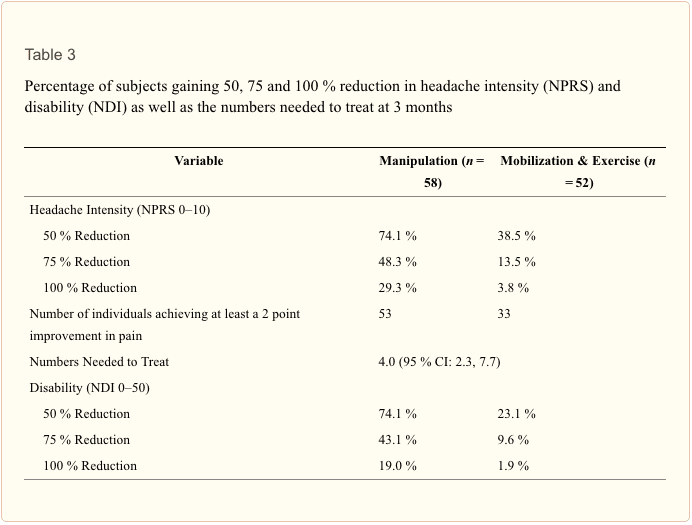
Dicastomizamos pacientes como respondedores en el seguimiento de 3-month utilizando una puntuación de corte de la mejora de los puntos 2 para la intensidad del dolor de cabeza, según lo medido por el NPRS. Los números necesarios para tratar (NNT) y 95% intervalos de confianza (IC) también se calcularon en el período de seguimiento 3 meses utilizando cada una de estas definiciones para un resultado exitoso. El análisis de los datos se realizó con SPSS 21.0.
Resultados
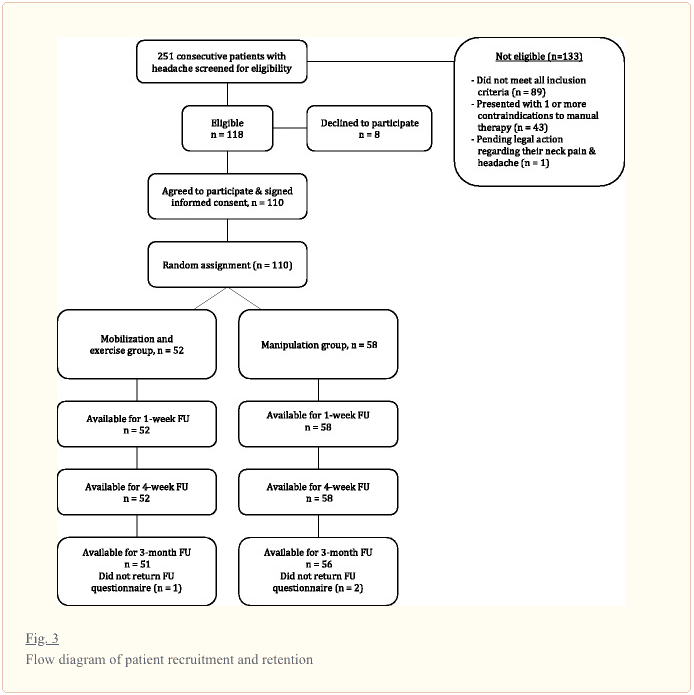
Doscientos cincuenta y un pacientes con una queja principal de dolores de cabeza fueron evaluados para una posible elegibilidad. Las razones de la inelegibilidad se pueden encontrar en la Fig. 3, el diagrama de flujo de reclutamiento y retención de pacientes. De los 251 pacientes examinados, 110 pacientes, con una edad media de 35.16 años (DE 11.48) y una duración media de los síntomas de 4.56 años (DE 6.27), cumplieron los criterios de elegibilidad, aceptaron participar y fueron aleatorizados a manipulación (n ? =? 58) y grupos de movilización y ejercicio (n? =? 52). Las variables de referencia para cada grupo se pueden encontrar en la Tabla 1. Doce terapeutas de 8 clínicas de fisioterapia ambulatoria trataron cada una a 25, 23, 20, 14, 13, 7, 6 o 2 pacientes, respectivamente; además, cada uno de los 12 terapeutas trató aproximadamente a la misma proporción de pacientes en cada grupo. No hubo diferencia significativa (p? =? 0.227) entre el número medio de sesiones de tratamiento completadas para el grupo de manipulación (7.17, DE 0.96) y el grupo de movilización y ejercicio (6.90, DE 1.35). Además, el número medio de sesiones de tratamiento dirigidas a la articulación C1-2 fue 6.41 (DE 1.63) para el grupo de manipulación y 6.52 (DE 2.01) para el grupo de movilización y ejercicio, y esto no fue significativamente diferente (p? =? 0.762). Ciento siete de los 110 pacientes completaron todas las medidas de resultado durante 3 meses (seguimiento del 97%). La prueba de Little's Missing Completely at Random (MCAR) no fue estadísticamente significativa (p? =? 0.281); por lo tanto, utilizamos la técnica de imputación de expectativas-maximización para reemplazar los valores faltantes con los valores predichos para los resultados faltantes a los 3 meses.

La interacción global grupo por tiempo para el resultado primario de la intensidad del dolor de cabeza fue estadísticamente significativa para el NPRS (F (3,106)? =? 11.196; p?
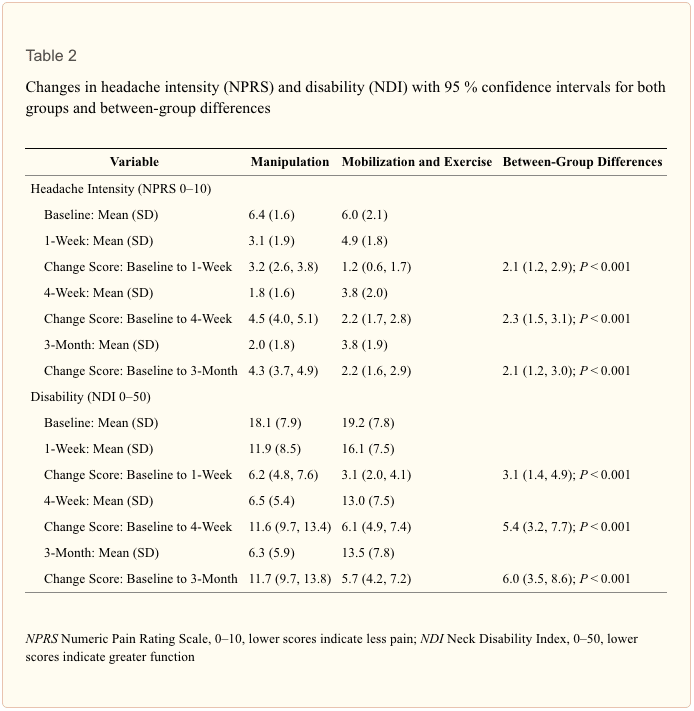
Para los resultados secundarios, existió una interacción significativa de grupo por tiempo para el NDI (F (3,106)? =? 8.57; p?
Las pruebas U de Mann-Whitney revelaron que los pacientes del grupo de manipulación cervical superior y torácica superior experimentaron dolores de cabeza menos frecuentes a la semana (p?
No recopilamos ningún dato sobre la aparición de eventos adversos "menores" [48, 49] (síntomas neurológicos transitorios, aumento de la rigidez, dolor irradiado, fatiga u otros); sin embargo, no se informaron eventos adversos `` importantes '' [48, 49] (accidente cerebrovascular o déficits neurológicos permanentes) para ninguno de los grupos.
Discusión
Declaración de los principales hallazgos
Hasta donde sabemos, este estudio es el primer ensayo clínico aleatorizado que compara directamente la eficacia de la manipulación cervical y torácica con la movilización y el ejercicio en pacientes con HC. Los resultados sugieren 6-8 sesiones de manipulación durante 4 semanas, dirigidas principalmente tanto a la columna cervical superior (C1-2) como a la torácica superior (T1-2), que resultaron en mayores mejoras en la intensidad del dolor de cabeza, discapacidad, frecuencia del dolor de cabeza, duración del dolor de cabeza. y la ingesta de medicamentos que la movilización combinada con ejercicios. Las estimaciones puntuales de los cambios entre grupos en la intensidad del dolor de cabeza (2.1 puntos) y la discapacidad (6.0 puntos o 12.0%) excedieron los DMCI informados para ambas medidas. Aunque aún no se ha investigado el MCID para el NDI en pacientes con HC, debe tenerse en cuenta que la estimación del límite inferior del IC del 95% para la discapacidad (3.5 puntos) fue ligeramente inferior (o aproximado en dos casos) al MCID que se ha encontrado que es de 3.5 [65], 5 [66] y 7.5 [45] puntos en pacientes con dolor de cuello mecánico, 8.5 [33] puntos en pacientes con radiculopatía cervical y 3.5 [44] puntos en pacientes con Dolor de cuello inespecífico. Sin embargo, debe reconocerse que ambos grupos lograron una mejoría clínica. Además, el NNT sugiere que por cada cuatro pacientes tratados con manipulación, en lugar de movilización, un paciente adicional logra una reducción del dolor clínicamente importante a los 3 meses de seguimiento.
Fortalezas y debilidades del estudio
La inclusión de 12 que trata a los fisioterapeutas de las clínicas privadas de 8 en diferentes estados geográficos de 6 mejora la generalización general de nuestros hallazgos. Aunque se reconocieron diferencias significativas hasta 3 meses, no se sabe si estos beneficios se hubieran mantenido a largo plazo. Además, utilizamos técnicas de manipulación de alta velocidad y baja amplitud que emplearon empujes bidireccionales en la rotación y la traducción simultáneamente y las técnicas de movilización de PA de grado IV basadas en Maitland; por lo tanto, no podemos estar seguros de que estos resultados sean generalizables a otros tipos de técnicas de terapia manual. Algunos podrían argumentar que el grupo de comparación podría no haber recibido una intervención adecuada. Tratamos de equilibrar la validez interna y externa para un tratamiento estandarizado para ambos grupos y proporcionamos una descripción muy explícita de las técnicas utilizadas que también permitirán la replicación. Además, no medimos eventos adversos menores y solo preguntamos sobre dos posibles eventos adversos importantes. Otra limitación es que incluimos múltiples resultados secundarios. Las preferencias del terapeuta acerca de qué técnica pensaban que sería superior no se recopilaron y potencialmente podrían afectar los resultados.
Fortalezas y debilidades en relación con otros estudios: diferencias importantes en los resultados
Jull et al. [11] demostró la eficacia del tratamiento para la terapia de manipulación y el ejercicio en el tratamiento de CH; sin embargo, este paquete de tratamiento incluyó tanto movilización como manipulación. El presente estudio puede proporcionar evidencia de que el tratamiento de los pacientes con CH debe incluir algún tipo de manipulación a pesar de que a menudo se sugiere que se debe evitar la manipulación cervical debido al riesgo de eventos adversos graves [67, 68]. Además, se ha demostrado que las personas que reciben manipulación espinal para el dolor de cuello y las cefaleas no son más propensas a experimentar un accidente cerebrovascular vertebrobasilar que si recibieran tratamiento por parte de su médico [69]. Además, después de revisar los informes de casos de 134, Puentedura et al. concluyó que con la selección adecuada de los pacientes mediante un examen cuidadoso de las señales de alerta y las contraindicaciones, la mayoría de los eventos adversos asociados con la manipulación cervical podrían haberse prevenido [70].
Significado del estudio: posibles explicaciones e implicaciones para médicos y responsables políticos
Con base en los resultados del presente estudio, los médicos deberían considerar la incorporación de la manipulación espinal en individuos con CH. Una revisión sistemática reciente encontró que tanto la movilización como la manipulación eran efectivas para el manejo de pacientes con CH pero no fue capaz de determinar qué técnica era superior [8]. Además, las guías clínicas informaron que la manipulación, la movilización y el ejercicio fueron todos efectivos para el tratamiento de pacientes con CH; sin embargo, la guía no hizo sugerencias con respecto a la superioridad de ninguna técnica. [71] Los resultados actuales pueden ayudar a los autores de futuras revisiones sistemáticas y guías clínicas a proporcionar recomendaciones más específicas sobre el uso de la manipulación espinal en esta población.
Preguntas sin respuesta e investigaciones futuras
Los mecanismos subyacentes de por qué la manipulación puede haber dado lugar a mayores mejoras aún están por dilucidarse. Se ha sugerido que el desplazamiento de alta velocidad de las vértebras con duraciones de impulso de menos de 200 ms puede alterar las tasas de descarga aferente [72] al estimular los mecanorreceptores y propioceptores, cambiando así los niveles de excitabilidad de las motoneuronas alfa y la actividad muscular subsiguiente [72-74]. La manipulación también puede estimular los receptores en la musculatura paraespinal profunda, y es más probable que la movilización facilite los receptores en los músculos superficiales [75]. Los modelos biomecánicos [76, 77], espinales o segmentarios [78, 79] y de la vía del dolor inhibidor descendente central [80-83] son explicaciones plausibles de los efectos hipoalgésicos observados después de la manipulación. Recientemente, los efectos biomecánicos de la manipulación han estado bajo escrutinio científico [84], y es plausible que los beneficios clínicos encontrados en nuestro estudio estén asociados con una respuesta neurofisiológica que implica la suma sensorial temporal en el asta dorsal de la médula espinal [78]; sin embargo, este modelo propuesto se apoya actualmente sólo en hallazgos de dolor transitorio inducido experimentalmente en sujetos sanos [85, 86], no en pacientes con HC. Los estudios futuros deben examinar diferentes técnicas de terapia manual con diferentes dosis e incluir un seguimiento de 1 año. Además, los estudios futuros que examinen los efectos neurofisiológicos tanto de la manipulación como de la movilización serán importantes para determinar por qué puede haber o no una diferencia en los efectos clínicos entre estos dos tratamientos.
Conclusión
Los resultados del estudio actual demostraron que los pacientes con CH que recibieron manipulación cervical y torácica experimentaron reducciones significativamente mayores en la intensidad del dolor de cabeza, discapacidad, frecuencia de dolor de cabeza, duración del dolor de cabeza e ingesta de medicación en comparación con el grupo que recibió movilización y ejercicio; además, los efectos se mantuvieron durante el seguimiento de 3 meses. Los estudios futuros deberían examinar la efectividad de los diferentes tipos y dosis de manipulación e incluir un seguimiento a largo plazo.
Agradecimientos
Ninguno de los autores recibió ningún financiamiento para este estudio. Los autores desean agradecer a todos los participantes del estudio.
Notas a pie de página
- Conflicto de intereses: El Dr. James Dunning es el presidente de la Academia Estadounidense de Terapia Manipuladora (AAMT). AAMT ofrece programas de capacitación de posgrado en manipulación espinal, movilización espinal, punción seca, manipulación de extremidades, movilización de extremidades, movilización de tejidos blandos asistida por instrumentos y ejercicio terapéutico para terapeutas físicos con licencia, osteópatas y médicos. Drs. James Dunning, Raymond Butts, Thomas Perreault y Firas Mourad son instructores sénior de AAMT. Los otros autores declaran que no tienen intereses en conflicto.
- Contribuciones de los autores: JRD participó en la concepción, diseño, adquisición de datos, análisis estadísticos y redacción del manuscrito. RB y IY participaron en el diseño, recopilación de datos, análisis estadísticos y revisión del manuscrito. FM participó en el diseño, análisis estadísticos, interpretación de datos y revisión del manuscrito. MH participó en la concepción, diseño y revisión del manuscrito. CF y JC participaron en los análisis estadísticos, la interpretación de los datos y la revisión crítica del manuscrito para contenido intelectual importante. TS, JD, DB y TH participaron en la recopilación de datos y la revisión del manuscrito. Todos los autores leyeron y aprobaron el manuscrito final.
Información del colaborador
Ncbi.nlm.nih.gov/pmc/articles/PMC4744384/
En conclusión,El dolor de cabeza causado por un dolor de cabeza secundario debido a un problema de salud a lo largo de las estructuras circundantes de la columna cervical o el cuello puede causar síntomas dolorosos y debilitantes que pueden afectar la calidad de vida del paciente. La manipulación y la movilización de la columna vertebral se pueden utilizar de forma segura y eficaz para ayudar a mejorar los síntomas del dolor de cabeza cervicogénico. Información a la que se hace referencia del Centro Nacional de Información Biotecnológica (NCBI). El alcance de nuestra información se limita a la quiropráctica, así como a las lesiones y afecciones de la columna. Para discutir el tema, no dude en preguntarle al Dr. Jiménez o contáctenos en 915-850-0900 .
Comisariada por el Dr. Alex Jiménez
Temas adicionales: Dolor de espalda
Según las estadísticas, aproximadamente 80% de las personas experimentarán síntomas de dolor de espalda al menos una vez durante toda su vida. El dolor de espalda es una queja común que puede resultar debido a una variedad de lesiones y / o condiciones. Muchas veces, la degeneración natural de la columna vertebral con la edad puede causar dolor de espalda. Discos herniados ocurre cuando el centro blando y gelatinoso de un disco intervertebral empuja a través de una rasgadura en el anillo externo circundante del cartílago, comprimiendo e irritando las raíces nerviosas. Las hernias de disco ocurren con mayor frecuencia a lo largo de la parte baja de la espalda o la columna lumbar, pero también pueden ocurrir a lo largo de la columna cervical o el cuello. El choque de los nervios que se encuentran en la zona lumbar debido a una lesión y / o una condición agravada puede provocar síntomas de ciática.

TEMA EXTRA IMPORTANTE: tratamiento del dolor de la migraña
MÁS TEMAS: EXTRA EXTRA: El Paso, Tx | Atletas
Blanco
Referencias
Acordeón cercano
Alcance de la práctica profesional *
La información aquí contenida en "Manipulación espinal vs. Movilización por cefalea cervicogénica en El Paso, TX" no pretende reemplazar una relación personal con un profesional de la salud calificado o un médico con licencia y no es un consejo médico. Lo alentamos a que tome decisiones de atención médica basadas en su investigación y asociación con un profesional de la salud calificado.
Información del blog y debates sobre el alcance
Nuestro alcance informativo se limita a la quiropráctica, musculoesquelética, medicina física, bienestar, contribuyendo etiológico alteraciones viscerosomáticas dentro de las presentaciones clínicas, la dinámica clínica del reflejo somatovisceral asociado, los complejos de subluxación, los problemas de salud delicados y/o los artículos, temas y debates de medicina funcional.
Brindamos y presentamos colaboración clínica con especialistas de diversas disciplinas. Cada especialista se rige por su ámbito de práctica profesional y su jurisdicción de licencia. Utilizamos protocolos funcionales de salud y bienestar para tratar y apoyar la atención de lesiones o trastornos del sistema musculoesquelético.
Nuestros videos, publicaciones, temas, asuntos e ideas cubren cuestiones clínicas, problemas y temas que se relacionan y respaldan directa o indirectamente nuestro ámbito de práctica clínica.*
Nuestra oficina ha intentado razonablemente proporcionar citas de apoyo y ha identificado el estudio o los estudios de investigación relevantes que respaldan nuestras publicaciones. Proporcionamos copias de los estudios de investigación de respaldo disponibles para las juntas reguladoras y el público a pedido.
Entendemos que cubrimos asuntos que requieren una explicación adicional de cómo puede ayudar en un plan de atención o protocolo de tratamiento en particular; por lo tanto, para discutir más a fondo el tema anterior, no dude en preguntar Dr. Alex Jiménez, DC, o póngase en contacto con nosotros en 915-850-0900.
Estamos aquí para ayudarlo a usted y a su familia.
Bendiciones
El Dr. Alex Jimenez corriente continua MSACP, enfermero*, CCCT, IFMCP*, CIFM*, ATN*
email: coach@elpasomedicinafuncional.com
Licenciado como Doctor en Quiropráctica (DC) en Texas & New Mexico*
Número de licencia de Texas DC TX5807, Nuevo México DC Número de licencia NM-DC2182
Licenciada como enfermera registrada (RN*) in Florida
Licencia de Florida Licencia de RN # RN9617241 (Control No. 3558029)
Estado compacto: Licencia multiestatal: Autorizado para ejercer en 40 Estados*
Dr. Alex Jiménez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Mi tarjeta de presentación digital